貧血の精査
①問診

| 貧血症状(いつから?) | めまい、頭痛、動悸、息切れ、立ちくらみ、全身倦怠感、易疲労感 |
| 舌炎・口角炎・嚥下障害 | Plummer-Vinson症候群、VB12欠乏性貧血 |
| 黒色便・血便 | 上部消化管出血、下部消化管出血、炎症性腸疾患 |
| 過多月経・不正出血 | ナプキンが1時間もたない、塊が多い、出血が8日以上続く |
| 慢性下痢 | 吸収障害 |
| ピロリ菌感染 | 萎縮性胃炎により鉄吸収阻害 |
| 生活歴 | 偏食や過度なダイエット、アルコール多量摂取 |
| 神経症状 | 暗いところでふらつく、手足のしびれや脱力 |
| 基礎疾患 | 炎症性貧血を引き起こす基礎疾患がないか確認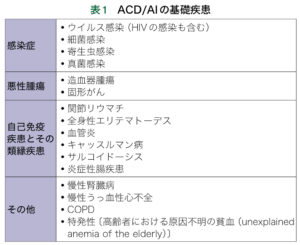 |
| 手術歴 | 胃切除(部分・全摘)、小腸切除 |
②身体所見

| 皮膚蒼白 | 高度貧血 |
| 眼瞼結膜蒼白 | Hb9.5g/dL未満で生じる |
| 眼球結膜黄染 | 溶血性貧血 |
| 舌面平滑 | Hunter舌炎の可能性 |
| 甲状腺腫大 | 甲状腺機能低下で血球産生が抑制される |
| 2LSBで収縮期心雑音 | Hb7.5g/dL未満で生じる |
| 腹部 | 腹部腫瘤(子宮筋腫など)や消化管潰瘍 |
| 直腸診 | 黒色便や痔核を確認→黒色便あれば内視鏡検討 |
③貧血パネル(鉄パネル)の提出
鉄パネル(①〜③):体内の鉄の貯蔵方法を調べる方法
| ①フェリチン | =貯蔵鉄 | 30ng/mL以下の場合は感度・特異度90%でIDA |
| ②血清鉄 | =Fe+Tf | |
| ③TIBC(総鉄結合能) | =総Tf | TSAT計算(正常値は約30%) |
| ④Ret(網赤血球) | RPIも計算 | ※‰(パーミル)=%の1/10 |
| ⑤血液像目視 | ー | |
| ⑥その他の検査 | 必要に応じて | 亜鉛、凝固、T-Bil・D-Bil、VB12、葉酸、TSH・T4 |
④1系統か多系統か
多系統の場合は汎血球減少の原因を検索

⑤RPIを計算(現在の貧血に反応しているか確認)
溶血所見:LDH上昇・間接Bil上昇 + 血液像の破砕赤血球や血小板減少
→溶血を疑う場合、直接Coombs試験・ハプトグロビン提出
| RPI2以上 | 骨髄での造血反応は正常か亢進 | 溶血所見がなければ、出血の鑑別をする |
| RPI2未満 | 骨髄で造血不良=RBC産生低下 | ③へ(※急性出血はRPI上昇しない場合あり) |

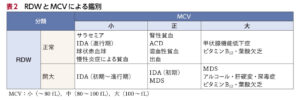
⑥MCVとRDWより鑑別
MCVが80未満の場合は小球性貧血の鑑別を行う。
※RDWは「赤血球の大きさのばらつきがあるかどうか」を表している
⑦骨髄検査の検討
上記で鑑別が不明な場合に検討
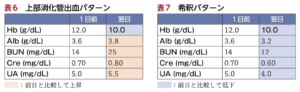
点滴をしている患者の貧血(希釈による貧血)
入院患者の新規貧血は上部消化管出血や希釈による貧血を考える。
| 上部消化管出血 | Hb低下にもかかわらず、血液濃縮によりAlb, BUN, Cre, UAが上昇する。 |
| 希釈による貧血 | Hb以外のAlb, BUN, Cre, UAも低下する。 |
小球性貧血の鑑別
①代表的な小球性貧血の鑑別
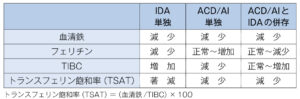
小球性貧血の約70%は鉄欠乏性貧血(フェリチン→血清鉄→赤血球数の順に不足する)
| 鉄欠乏性貧血 | ACD/AI | βサラセミア | |
| フェリチン | ↓(30未満で診断) | 正常 or ↑ | 正常 |
| 血清鉄 | ↓ | ↓ | 正常 |
| TIBC | ↑ | 正常 or ↓ | 正常 |
| RBC | ↓ | ↓ | ↑ |
| その他 | TSAT20未満 | 炎症反応陽性 | Mentzer index 13未満 |
②鉄欠乏性貧血とACDの併存の有無を鑑別
フェリチン100ng/mL以上ではACDと考えられるが、フェリチン30〜100ng/mLではADCと鉄欠乏性貧血が併存している可能性が否定できない、特に感染症の急性期は炎症がある状態でフェリチンは上昇するためIDAの判断は難しくなる。ACD/AIの基礎疾患がないか確認する。
鉄欠乏性貧血 IDA:Iron Deficiency Anemia
| 疫学 | 若年〜中年女性に好発 |
| 病態 | 鉄不足によって赤芽球のHb合成が低下して生じる貧血。 鉄が不足すると、まず、肝臓のフェリチン(貯蔵鉄)が減少し、肝臓に運ぶ鉄を増やすため肝臓でTf合成が促進される。次に、鉄不足が持続すると血清鉄(Tf結合鉄)が減少する。最後に、赤血球合成に使われる鉄も不足すると小球性低色素性貧血となる。 |
| 症状 | ①貧血共通症状 ②組織鉄欠乏症状:異食症(氷や土)、味覚障害、爪が割れやすい ③月経過多:ナプキンが1時間もたない、塊が多い、出血が8日以上続く ④黒色便・血便:消化管出血や痔疾 【Plummer-Vinson症候群】 鉄欠乏性貧血に、嚥下困難、舌炎・口角炎、脾腫大、食道膜様隆起(特に上部食道)、咽頭の粘膜性病変を合併するもの。 |
| 検査 | 【血液検査】 ①フェリチン12ng/mL未満(確定診断)・30ng/mL未満(診断)、②血清鉄↓③RBC↓の順に低下、TIBC↑(総Tf量)UIBC↑(不飽和鉄結合能)、貧血の改善に先立って網赤血球↑、赤血球容積度数分布幅(RDW)の増加! ※血小板増加:EPOがトロンボポエチン受容体を刺激して血小板増加するが、貧血の改善によって血小板増加も改善する。 【画像検査】 ①上部下部内視鏡:男性や閉経後の女性に対して出血源の検索を行う ②Hピロリ感染:①で異常がない場合は評価する |
| 原因 | 鉄欠乏性貧血と診断したら原因検索を行う! ①鉄吸収低下:胃切除半年後、ダイエットや偏食でin↓、ピロリ菌感染 ②鉄需要増大:妊娠・授乳、成長期、激しい運動 ③出血:月経過多・子宮筋腫・慢性消化管出血などのout↑  |
| 治療 | 鉄補充:少量から開始し、毎日(嘔気あれば隔日)する。フェリチンが正常化するまで2〜3ヶ月投与し、フェリチンが25〜250ng/mLの範囲であれば鉄剤の中止を検討。 |
<内服できる場合(鉄過剰症の懸念少ない)>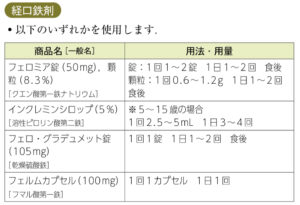 ①クエン酸第一鉄Na(フェロミア®︎)50mg 1回2回 朝夕食後 ※高齢者は用量依存性に副作用が起こりやすいため少量(50mg/日)から開始する。 ②硫酸鉄徐放錠(フェロ・グラデュメット®︎)空腹時 ③フマル酸第一鉄徐放CP(フェルム®︎)食後 <副作用> 消化器症状、食思不振、黒色便が生じる。  |
|
<内服できない場合> 原則、Hb8未満の患者に投与。鉄過剰症があるため投与量計算してから投与する。   ①含糖酸化鉄(フェジン®︎)+5%ブドウ糖液で5〜10倍希釈 ②カルボキシマルトース(フェインジェクト®︎)500mg 週1回投与 <副作用> 鉄剤の点滴はショックやアナフィラキシーの可能性がある。 鉄剤の点滴はバイタルサインに注意しながらゆっくり点滴する(特に初回!) 鉄剤の点滴の副作用に低P血症があり、定期的にPをチェックする。 |
慢性疾患に伴う貧血/炎症性貧血 ACD/AI
| 病態 | 炎症性サイトカイン(IL-6など)の過剰により肝でヘプチジン※が過剰に産生され、それが腸管から鉄吸収抑制+肝から鉄放出抑制し(貯蔵鉄↑Tf合成↓)、鉄の利用障害が生じる。正球性の場合もある。 |
| 症状 | 貧血共通症状 |
| 検査 | フェリチン100ng/mL以上ではACDと考えられるが、フェリチン30〜100ng/mLではADCと鉄欠乏性貧血が併存している可能性が否定できない。 |
| 治療 | 基礎疾患の治療、腎性貧血にはEPO皮下注 |
| ※ACDの多くは軽度の貧血で、定期的な採血による経過観察で十分なことが多い。しかし、慢性うっ血性心不全などの基礎疾患がある場合や貧血が高度に進行する場合は治療対象となる。 |
※ヘプシジン:重症細菌感染症においては細菌が鉄を利用し増殖してしまうので、生体は肝からヘプシジンを産生し、消化管からの鉄吸収を阻害して血清鉄を低下させ(運ぶ量が↓してTIBC↓)、貯蔵鉄を出さない(増やす)。
腎性貧血
| 病態 | 腎機能障害により内因性のEPO産生低下が生じ、貧血となる。 eGFR60未満でリスクが増大し、ステージG4(eGFR 15-29)で約40%、ステージG5(eGFR<15)で約60%に貧血が認められる。 |
| 症状 | 貧血症状 |
| 診断 | 血液検査とeGFRから診断 |
| 治療 |  <EPO製剤と鉄補充の基準(TSAT計算)> 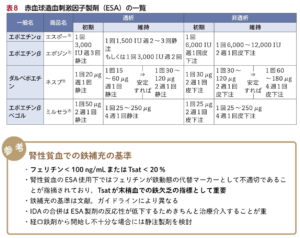 |
その他の小球性貧血
| 鉄芽球性貧血 | (β)サラセミア | |
| 病態 | MDS(最多)、薬物性などにより赤芽球内のヘム合成障害が起こり、無効造血が起こる。鉄が使われない結果、血清鉄が溢れ、フェリチン↑Tf合成↓となる。 | 遺伝的なグロビン鎖合成障害によりHbF・HbA2のヘム合成が行われ無効造血が生じる。末梢血に出た異常RBCは脾臓で破壊される(血管外溶血も起こる)。 |
| 症状 | 貧血共通症状 長期経過でヘモクロマトーシス |
軽症:無症状 重症:溶血性貧血(脾腫)+貧血共通症状 |
| 採血 | フェリチン↑ 血清鉄↑TIBC↓UIBC↓ (MDSのみ正〜大球性) |
フェリチン↑ 血清鉄↑TIBC↓UIBC↓ 網赤血球↑間接Bil↑ |
| 末血像 | 環状鉄芽球(赤芽球の核周囲にヘモジデリン蓄積) | 標的赤血球 (サラちゃんターゲット) |
| 治療 | 遺伝性:VB6大量投与 過剰鉄:鉄キレート剤 |
軽症:経過観察 重症:輸血など |



コメント