血中K濃度の異常
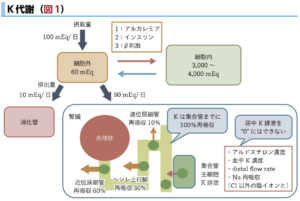
| A | 平均約100mEq/日摂取 |
| D | 細胞外:約60mEq、細胞内:約3000〜4000mEq(細胞外<<<<細胞内) ※細胞内に多量のKを保持しており、多少のK摂取不足や喪失があっても簡単に不足しない |
| M | 糸球体で濾過されたKは、尿細管の集合管までにほぼ100%再吸収される |
| E | ①Kの90%は腎排泄で、アルドステロン濃度、血中K濃度、distal flow rate、Na再吸収によって集合管で尿中へのK排泄量が調節される。 ②残りは便より10mEq/日排泄される。 |
低K血症 hypokalemia
低K血症の病態と症状
| 病態 | 血清K3.5mEq/L未満のものを低K血症と定義する。明かな臨床症状が出現するのはK2.5mEq/L未満の場合が多い。慢性に経過している場合は症状が出にくい。 Kは細胞内に多く存在するため、K摂取不足単独で低K血症になることは極めて稀で、細胞内取り込み亢進を合併している場合が多い。急性経過の低K血症の多くは細胞内へのK移動が関与しており、交感神経刺激・インスリン使用・代謝性アルカローシス、甲状腺ホルモンなど確認すること。  |
| 不整脈 | 血清Kが低下すると細胞外にKが流出しやすくなり静止膜電位が深くなる。深い分、再分極が起こりにくくなるためT波の平坦化(重症の場合はT波陰転化)して、見えにくかったU波が出現する。T波が低下しU波が現れるためQT延長しているようにみえる。再分極が起こりにくいためAPDは延長するが、細胞内Ca濃度が上昇するため心室性頻拍などの重篤な不整脈が起こりやすくなる。 |
| 症状 | 軽症:疲労感、筋力低下 重症:脱力・筋力低下、動悸、呼吸困難(呼吸筋麻痺)、体動困難(周期性四肢麻痺) ※細胞外Kの低下により、静止膜電位が低下して脱分極しにくくなるため |
①症状確認と追加検査の提出
| 重症の症状 | 脱力・筋力低下、動悸、呼吸困難、体動困難 ※必ずいつから症状があるか確認 |
| ①血ガス | 代謝性アルカローシス、AG正常代謝性アシドーシス(下痢とRTAのみ) |
| ②血液検査 | CK、Mg、P、TSH、T4、血糖値 ※臨床経過を知るため、過去のK値をかかりつけなどから入手 |
| ③尿検査 | 尿中Na/K/Cl/Cre濃度 |
| ④心電図 | T波の平坦化(QT延長)、U波出現 |
| ⑤モニター | 不整脈確認のため心電図モニターは必ず、呼吸困難あればSpO2も付けておく |
②病歴・身体所見
| ①細胞内へのK移動 | 糖尿病、甲状腺疾患、血液疾患、重症疾患の既往歴、嘔吐 |
| ②腎外性K排泄亢進 | 嘔吐・下痢、ドレナージチューブの有無 |
| ③Kの摂取不足 | 食欲不振、最近の体重変化、拒食、アルコール依存による低栄養 |
| ④腎性K排泄亢進 | 低Mg血症など |
| 薬剤性 |  |
| 視診 | るいそう、呼吸状態、頸静脈怒張、腹部膨満 |
| 触診 | 両側下腿浮腫、MMT |
③致死的不整脈・筋力低下・呼吸不全を認める低K血症
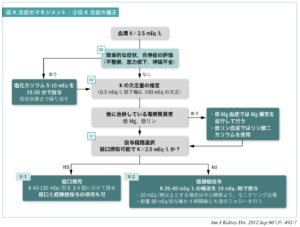
| 静注補正 | K2.5mEq/L未満、または不整脈・著名な筋力低下・横紋筋融解症・呼吸困難を認める場合は直ちに補正を開始する。K3.5mEq/L以上に補正(心疾患患者では 4.0mEq/L以上)し、症状が改善していることを確認する。 ※K静注を行う場合は、投与速度に注意(急速静注すると致死的不整脈、心停止を誘発するため) ※特に心機能低下例・心不全では水分負荷を最小限とする必要があるためCVからの投与を検討。  |
| ●末梢静脈より投与 末梢からの場合、K濃度40mEq/L未満、投与速度10mEq/hr以内(=125mL/hr?)で行う。それを超えると血管痛や血管炎のリスクとなる。  |
|
| ●中心静脈より投与 急速補液の場合はCVルートを確保し、K濃度100mEq/L以内、投与速度20〜40mEq/hr以内で行う。  |
④MgとPを評価
| 低Mg血症の併存 | 低Mg血症を合併していると尿中K排泄が亢進するため、K補正に先んじてMg補正を行う 例)硫酸Mg 20mL 1A(1mEq/mL)+生食100mL点滴静注、Mgが2mg/dLに到達するまで繰り返し投与 例)硫酸Mg 20mL 1A(1mEq/mL)+生食100mL点滴静注、Mgが2mg/dLに到達するまで繰り返し投与 |
| 低P血症の併存 | 低P血症を合併している場合、リン酸二カリウムを用いて補正 |
⑤低K血症の原因検索
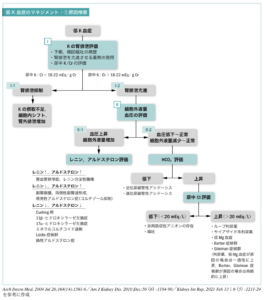
随時尿K/Cr(mEq/g Cr)=K(mEq/L)/Cr(mg/dL)×100
| 尿K/Crが18〜22未満 | |
| ①細胞内へのK移動 | β刺激(交感神経刺激):Na-K-ATPase活性化のため |
| 代謝性アルカローシス:頻回の嘔吐 | |
| インスリン使用:Gluと同時にK | |
| 甲状腺ホルモン:Na-K-ATPase活性化のため | |
| ②腎外性K排泄亢進 | 尿中Kの排泄減少:下痢や下剤の長期乱用により便からK排泄亢進 |
| ③Kの摂取不足 | 高度の飢餓、神経性食欲不振症(+体液量減少による二次性Ald症) |
| 尿K/Crが18〜22以上 | |
| ④腎性K排泄亢進 | 低K血症にもかかわらず尿中K排泄増加 |
| 内分泌腎臓内科にコンサルト |
⑥症状が安定している低K血症
| ①K欠乏量を推定 | K濃度0.3mEq/L低下毎に100mEqのK欠乏 |
| ②補充量 | K製剤中のK含有量を確認し、大雑把にこまめにK値をフォローしながら投与量を調節する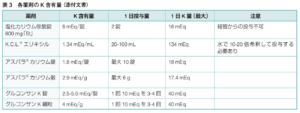 |
| ③目標値 | 血中K 3.5mEq/L以上に補正(心疾患患者では 4.0mEq/L以上) ※補正中は毎日採血 ※K値改善するまでインスリンなどK細胞内シフトを助長する薬物は避ける |
| ④経口摂取の条件 | 経口摂取可能でK2.5mEq/L以上の場合 |
 例)アスパラK錠300mg 1日3回1回2錠 |
|
| ⑤経口摂取不可 | 静注補正の末梢静脈より投与を参照 |
| ⑥補正できない | K補給で低K血症が改善しない場合、スピロノラクトンやトリアムテレンなどのK保持性利尿薬を考慮する。 |
高K血症 hyperkalemia
高K血症の病態と症状
| 病態 | ①細胞内シフト低下、②腎臓排泄低下によって引き起こされる。 |
| ①細胞内シフトの低下 ●アシデミア:AG非開大性代謝性アシドーシスでは、Na-K交換系の機能が低下し、ATPポンプを通じたKの細胞内移動が行われにくくなる。 ●細胞崩壊、点滴や薬剤でのK投与:血中のK濃度が上昇する。 ●β遮断薬・インスリン欠乏:β刺激、インスリン、甲状腺ホルモンはATPポンプを活性化させる作用があるため、これらの刺激が減少する状態ではATPポンプを通じたK細胞内移動が行われにくくなる。 |
|
| ②腎臓排泄低下 腎機能障害単独では通常GFR15mL/min未満になると血中Kが上昇する。しかし、実臨床では軽度の腎機能障害にその他の要素(薬剤性が多い)が組み合わさり生じることが多い。 |
|
| 症状 | 息切れ、脱力、意識変容、失神、無反応など |
①偽性高K血症の確認
| 偽性高K血症の原因 | ・採血時に過度の陰圧による溶血(LDH↑AST↑伴う) ・長時間の駆血 ・採血後検体の長時間の留置 ・輸液下流での採血 ・著名な白血球や血小板増加を伴う血液疾患 |
| 対応 | ・採血者に手技の確認 ・検査室に溶血(赤みがかっている)がないか確認 ・動脈血ガスを含めた血液検査の再検 |
②12誘導心電図を実施

| 高K血症性の心電図変化を確認(前回心電図も確認) | |
| K:6〜7mEq/L | テント状T(初期変化) |
| K:7〜8mEq/L | P波の平坦化、PQ間隔延長、ST低下 |
| K:8〜9mEq/L | QRS幅増大 |
| K:9〜mEq/L | サインカーブ様パターン、VT、VF |
| 不整脈の発生機序 | 血清Kが上昇すると細胞外にKが流出しにくくなり静止膜電位が浅くなる。そのためNaチャネルが不活性化され、Ca流入によって脱分極がゆっくり起こり、Wide QRSとなる。Na流入が少ないため心筋の収縮力が低下し、心房筋が麻痺するとP波が消失する。また、Na流入が少ないため再分極が勢いよく起こりT波が増高し、早く再分極が起こるため活動電位持続時間が短縮する。APDが短縮するため心室性頻拍などの重篤な不整脈が起こりやすくなる。 |
③緊急治療(K6.0以上)
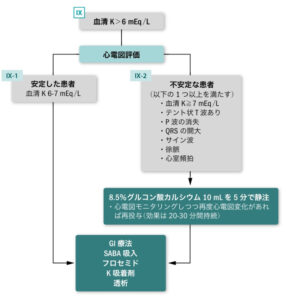
| 緊急治療の 開始基準 |
 |
| 治療の目標 |  |
| 超緊急的処置 | ●不整脈予防 例)グルコン酸Ca(カルチコール®)10mL/1Aを2分かけて緩徐に静注 ※急速静注すると心停止の危険があるため必ずモニター装着 ・3〜5分毎に心電図再検し、改善なければ再度投与検討 ・30分〜1時間で効果消失するため、血中K改善なければ再投与 |
| 緊急的処置 | ●GI療法(K細胞内シフト) 例)速効型インスリン(ヒューマリン®)4単位+50%ブドウ糖液20mLを2A(合計40mL)1〜2分かけてゆっくり静注 ※投与前に低血糖がないか確認 ※高血糖(300mg/dL以上)+インスリン欠乏の場合:インスリン単独 ・30分〜1時間後に再検(血清Kと低血糖の有無を確認) ・押し込んだKが4〜6時間後に出るため4時間を目安に再検 |
| 緊急的処置 | ●SABA吸入(K細胞内シフト)※GI療法と併用で行う 例)サルブタモール(ベネトリン®吸入液0.5%)0.3mL+生食5〜10mL ※頻脈がある場合や心不全患者では注意 ・押し込んだKが数時間後に出るため4時間を目安に再検 |
④緊急透析の必要性
⑤準緊急治療(K5.0〜5.9/緊急治療の後)
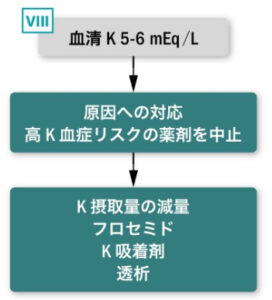
| 緊急治療後 | 細胞内シフトは一時的な効果なため、Kの体外排泄を行う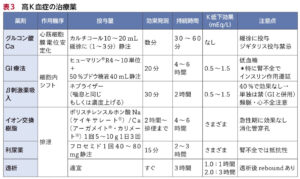 |
| 準緊急的処置 | ●利尿薬(腎からK排泄) 例)フロセミド(ラシックス®)20mg静注 ※血管内volumeがない場合、利尿薬単独投与はしない ※投与前に尿道Baを留置する |
| 準緊急的処置 | ●吸着陽イオン交換樹脂(腸管からK排泄) 例)アーガメート®ゼリー20% 分包25g 3個分3 毎食後 例)ケイキサレート® 15〜30g/日 分3 |
| 準緊急的処置 | ●吸着陽イオン交換樹脂(腸管からK排泄) |
⑥高K血症の原因検索
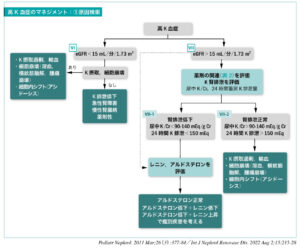
| ①細胞内シフトの低下 | 細胞崩壊 | 腫瘍検索、横紋筋融解、溶血 |
| 輸血や輸液 | ||
| 食事K摂取増加 | ||
| アシドーシス | ||
| 薬剤性 | 原因薬剤の中止 | |
| ②腎臓排泄低下 | AKI | |
| CKD | ||
| 薬剤性 | 原因薬剤の中止 |


コメント