心エコーの概要
断層心エコー法・Mモード心エコー法
| Aモード | Amplitude mode | 距離の把握に適しており、もっぱら眼軸測定に使用 |
| Bモード | Brightness mode | 対象物の画像を断層像として描出 |
| Mモード | Motion mode | 弁や心室中隔など細かい運動の経時的な形態変化を観察 |
ドプラ心エコー法
| カラードプラ (Color) |
●逆流やシャントなど、 心血管内の異常血流を検出する方法 プローブに近づく血流を赤、遠ざかる血流を青で表す |
| パルスドプラ (PW) |
●指定した点の血流速度を求める方法(血流2m/sec未満の場合のみ) プローブに近づく血流を上向き、遠ざかる血流を下向きで表す ※ドプラビームができるだけ血流の位置に平行になるように調整する |
| 連続波ドプラ (CW) |
●線上の一番早い血流速度を求める方法(血流2m/sec以上も可能) 下向きの山の頂点が一番早い血流速度 ※ドプラビームができるだけ血流の位置に平行になるように調整する |
| 組織ドプラ (TDI) |
●心筋や弁輪がどの方向にどれくらいの速さで移動するか評価する方法で、具体的にはM弁輪部の移動速度(e’)で拡張能を評価する |
心エコーで評価できること
異常所見
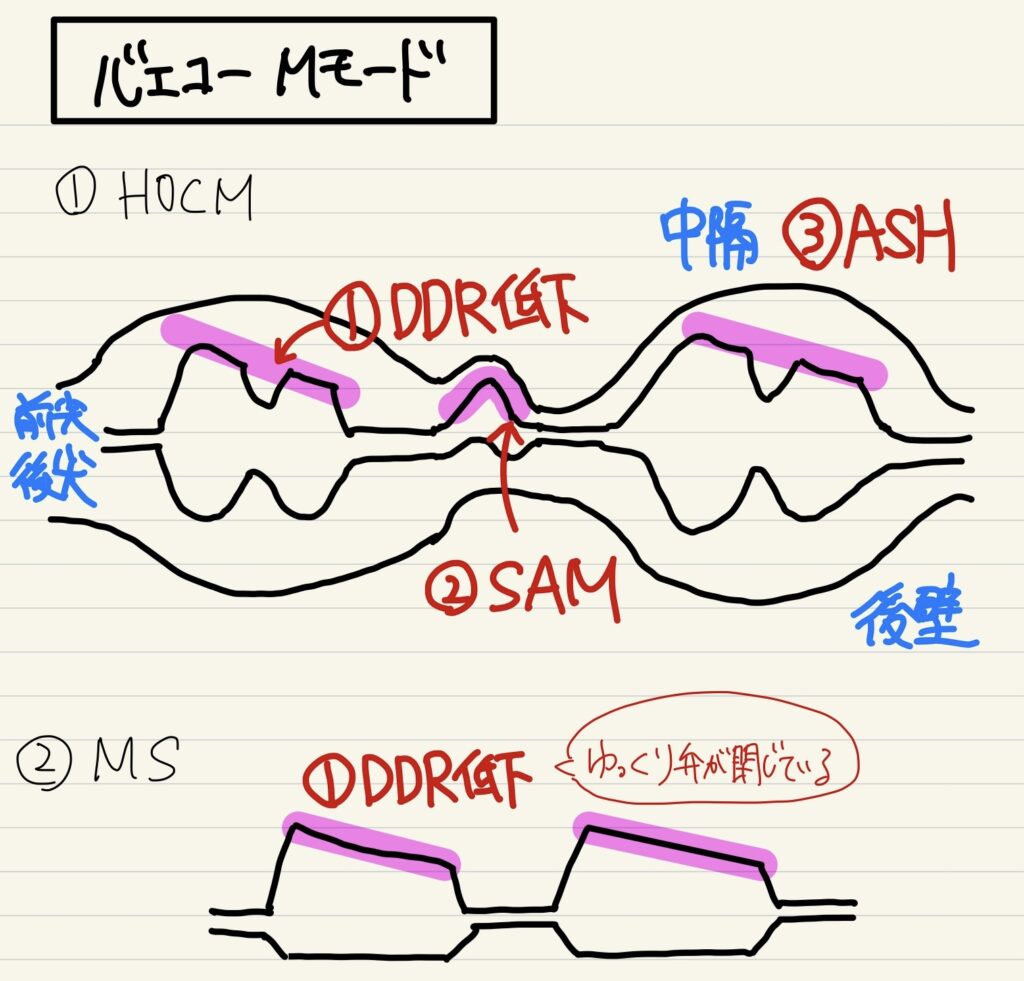
| 左室肥大 | ①生理的肥大(スポーツ心臓):スポーツ選手(安静時に洞性徐脈) ②対称性肥大:ASまたは高血圧による圧負荷による肥大 ③非対称性肥大:HOCMなどの肥大型心筋症、アミロイド心などの二次性心筋症 |
| 左室拡大 | ①虚血性心疾患:冠動脈支配域に一致して壁運動低下(特に遠位部) ②拡張型心筋症:冠動脈支配域に関係なく壁運動低下(均一とは限らない) ③その他:急性心筋炎、心サルコイドーシスなど |
| 左房拡大 | ①左房圧負荷:MS、心不全 ②左房容量負荷:MR ③Af、心房粗動などによる機能不全 |
| 右室肥大 | ①右室圧負荷:肺高血圧症、肺塞栓症、PSなど ②右室容量負荷:左→右シャント疾患、TSなど ③右室の疾患:右室梗塞、ARVD、肥大型心筋症、エプスタイン奇形など ※ARVD:右室の脂肪線維化変性により、右室の拡大や機能低下をきたす |
心不全評価
| 確認すべきポイント | AHFの治療 | |
| 前負荷 |
・TRPG(右房圧):35以上で左心不全による肺うっ血 ・E/A(左室拡張能・左房圧):高齢者は1以上でうっ血 ・E/e’(左房圧):8未満で拡張障害、15以上でうっ血 ※IVCは右房圧の推定で、前負荷の推定には困難 |
利尿薬・NPPV (前負荷↓) |
| 心収縮力 | ・EF:50%未満で心収縮力↓ | 強心薬・IABP (心収縮力↑) |
| 後負荷 | ・収縮期圧:高血圧? ・全身血管抵抗(SVR):1200以上で後負荷↑? |
血管拡張薬・NPPV (後負荷↓) |
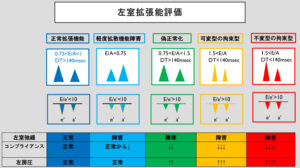
【左室拡張能評価】
| 正常拡張機能 | 軽度拡張障害 | 偽正常化 | 可変型の拘束型 | 不変型の拘束型 |
| 0.75<E/A<1 | E/A<0.75 | 0.75<E/A<1.5 | 1.5<E/A | 1.5<E/A |
| DT>140msec | DT>140msec | DT<140msec | DT<140msec | |
| E/e’<10 | E/e’<10 | E/e’>10 | E/e’>10 | E/e’>10 |
| コンプラ正常 | ↓ | ↓↓ | ↓↓↓ | ↓↓↓↓ |
| 左房圧正常 | 左房圧正常 | ↑↑ | ↑↑↑ | ↑↑↑↑ |
| 正常 | 高齢者正常 | 心不全疑い | 心不全疑い | 心不全疑い |
【言葉の整理】
| 前負荷 (容量負荷) |
心臓が収縮する直前に心室にかかる負荷のことで、心室に流入するする血液が多いほど、前負荷は大きくなる(Starlingの法則) |
| 後負荷 (圧負荷) |
心臓が収縮した直後に心臓にかかる負荷のことで、血管壁の弾力性低下や末梢血管抵抗増大している場合は後負荷は大きくなる |
弁膜症評価
| ①trivial:わずか、正常範囲 | |
| ②mild:軽度 | |
| ③moderate:中等度(ここから臨床上問題となる) | |
| ④severe:重度(外科的治療を検討) |
輸液評価
| 輸液負荷の禁忌 | 右室の拡大、左室収縮能低下、肺エコー両側多発Bラインがある場合 |
| 輸液負荷の反応性 | ショック状態でIVC径1cm未満の場合は輸液反応性ありそう 輸液を入れるとSVとCOが増加する場合、輸液反応性あり? |
【IVC】→右房圧の推定に用いる
| IVC | 呼吸性変動 | 推定平均右房圧 |
| 21mm未満 | あり(sniffで30〜50%、自然呼吸で20%以上) | 3 mmHg |
| なし | 8 mmHg | |
| 21mm以上 | あり(sniffで30〜50%、自然呼吸で20%以上) | 8 mmHg |
| なし | 15 mmHg |
心エコーレポートの見方
| LA | LADs(左房径) | 基準値:30~40 mm 程度 |
| LAVi (左房容積係数) |
基準値:34 mL/m2 程度以下 ・左房拡大:慢性左心不全、心房細動、僧帽弁疾患、肥大型心筋症など |
|
| RV | RVOT径 | |
| RVOT-VTI | ||
| TAPSE:タプシィ (三尖弁輪部移動距離) |
基準値:17mm以上 | |
| RVFAC (右室面積変化率) |
基準値:35%以上 | |
| TRGP | 基準値:35mmHg未満(右房と右室の推定圧較差) ・高値:肺高血圧(肺うっ血、肺動脈性肺高血圧症、肺塞栓症など) 平均左房圧が下がると肺動脈収縮期圧が低下してTRPGも低下する。平均左房圧が高くないのにもかかわらずTRPG高値の場合は肺高血圧を疑う(右房圧5mmHg+TRPG=右室収縮期圧=肺動脈収縮期圧) |
|
| 心嚢液 | ||
| 胸水 | ||
| LV | LVDd (左室拡張末期径) |
基準値 :40~50 mm 程度 ・左室拡大:左心不全、ARなど |
| LVDs (左室収縮末期径) |
||
| IVSTd (心室中隔厚) |
基準値 :7~10 mm 程度 ・肥厚:肥大型心筋症、高血圧、AS |
|
| LVPWd (左室後壁厚) |
基準値 7~10 mm 程度 ・肥厚:肥大型心筋症、二次性心筋症、高血圧、AS |
|
| EF (左室駆出率) |
基準値:50~70%程度 ・亢進:高拍出性心不全、低下:心筋症、左心不全 |
|
| EDV | ||
| ESV | ||
| LVOT径 | ||
| LVOT-PG (左室流出路圧較差) |
基準値:ほぼ 0 mmHg ・高値:閉塞性肥大型心筋症(30mmHg以上) |
|
| LVOT-VTI | 基準値:18〜22cm | |
| SV(1回拍出量) | 基準値:60〜130mL程度 SV=LVOT-VTI×(LVOT径)2 ・亢進:高拍出性心不全 ・低下:低拍出性心不全(一般的な心不全) |
|
| CO | CO=SV × HR | |
| SVR(全身血管抵抗) | 基準値:800〜1200 SVR=(MAP-右房圧)/ CO × 80 右房圧はIVCより推定 |
|
| LVinflow | E波(=Ⅲ音) | M弁開放後に左房と左室の圧較差で生じる流入血流の波形 |
| A波 | 拡張末期に左房の収縮で起きる流入血流の波形(AFでは消失) | |
| E/A (左室流入血流比) |
正常:E/A1以上 60歳以上でE/A1以上の場合は拡張障害の可能性 ・拡張能低下:E/A1未満(GradeⅠ) ・偽正常化:E/A1以上(GradeⅡ) ・拘束型:E/A2以上(GradeⅢ) |
|
| DcT (E波減衰時間) |
正常:220msec未満 ・拡張能低下:200msec以上(GradeⅠ) ・偽正常化:160〜200msec(GradeⅡ) ・拘束型:100msec未満(GradeⅢ) |
|
| TDI | e’:イープライム (僧帽弁輪後退速度) |
基準値:7cm/秒以上(側壁は10cm/秒以上) 左室拡張期の早期拡張波で左室の動き具合、つまりe’より左室拡張能がわかる |
| E/e’ | 基準値:E/e’ 8以下(E/e’:左房圧) ・E/e’ 14以上:拡張能低下(=うっ血) |
|
| IVC | IVC | 右房圧の推定に用いる |
| 呼吸性変動 |
※LVinflow・TDIはAF、M弁疾患、洞性頻脈時は測定困難
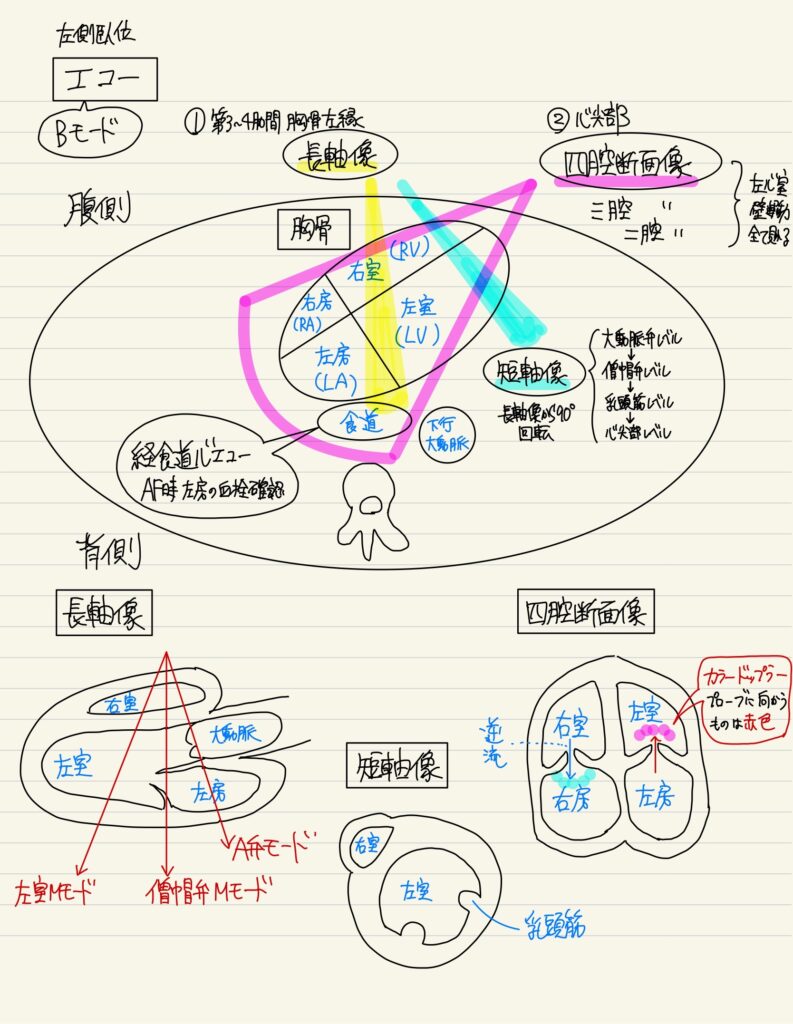
心エコーのやり方
| 評価する主な項目(左側臥位、左腕挙上、呼気終末で息止め) | |
| ①傍胸骨長軸像 (depthは15cm) | 【描出方法】 プローブマーカーを右肩へ向け、上の肋間(第3〜4肋間)から下げていき描出しやすい像を探す。下の肋間ほど肺が被りにくく描出しやすいが、斜め切りになる。M弁を画面の中央へ置き、中隔と後壁が平行になるように表示(乳頭筋は描出されない)。M弁下に下行胸部大動脈が円形に描出される。 |
| <定量> ・EF算出 ・LVOT径測定 |
【評価項目】 ①左室駆出率/asynergy:LVEF(eyball EF or テイショールズ法)、心室中隔(LAD領域)と後壁(LCX or RCA領域)の壁運動からasynergyがわかる。 ※eyeball EF:以下の3点から評価し、過収縮(kissing)が見られる場合は血液量減少/重度の末梢血管拡張などを考慮し、収縮低下が見られる場合はHFrEF?などを考慮する。 ①心内膜の内方運動:心内膜が収縮期に中心に向かって対称的に動くか? ②左室壁厚の増大:収縮期に全ての心筋が約40%厚くなるか? ③M弁前尖の開口:前尖が中隔から1cm以内の場所まで届くか?届かなければEF40%未満(弁疾患ある場合は評価除外) ※テイショールズ法(Mモード):ビームをA弁→左房→左室の順に置き、記録する。 ・LAD計測:収縮末期であるT波の終わりに合わせてLAD計測 ・LVDd/s・IVST・PWT計測:拡張末期であるQRS波に合わせてIVST、LVDd、PWTを、T波の終わりに合わせてLVDs計測→これらからEF算出 ②大きさ:中隔・LVOT・大動脈・左房径・左室内腔径がおおよそ1:2:3:4:5cm(拡張末期)なら正常 ③A弁、M弁の石灰化:AS、MSの有無(輝度上昇で狭窄疑う) ④A弁、M弁の逆流(colar):AR、MRの有無 ⑤心嚢液の有無:心嚢液貯留+ショック+IVCぱんぱん=心タンポ ⑥左室流出路(LVOT)径の測定:A弁付近を拡大しFreezeを押す、コロコロさせて収縮中期のA弁が最大に開いたところでCalcを押してLVOT Diamを選択し、A弁基部でLVOT径を測定 |
| ②傍胸骨短軸像 | 【描出方法】 A弁を中心に反時計回りに90度回転、プローブマーカーを左肩へ向ける。 |
| <定量> ・TRPG算出 |
●大動脈弁レベル(ベンツマークのA弁、その左に右房とT弁) ①A弁の評価:ASの有無(肉眼的にしっかり開いていればOK) ②T弁の逆流(colar):TRの有無 ③TRPG測定(CW):TRがあればCWを押してT弁口にビームを合わせ、FreezeしてCalで計測できる(心尖部4腔像でも計測可) ↓心尖部へ向ける ●僧帽弁レベル(Fish mouthのM弁、かつ正円) ①M弁の評価:MSの有無(肉眼的にしっかり開いていればOK) ↓心尖部へ向ける ●乳頭筋レベル(両乳頭筋が左右対称に見える、かつ正円に描出) ①左室全体の収縮能(右室側から時計回りに前壁中隔→前壁→側壁→前乳頭筋→後壁→下壁→後乳頭筋→下壁中隔):収縮期に心室壁が厚くならない場所は壁運動低下と評価 ・前壁、前壁中隔の壁運動低下:LAD領域の閉塞 ・側壁、後壁の壁運動低下:LCX領域の閉塞 ・後壁、下壁、下壁中隔の壁運動低下:RCA領域の閉塞 ②D-Shapeの有無(右室拡張で左室がD字に圧排):肺塞栓症など ↓心尖部へ向ける ●心尖部レベル(先が見えなくなる手前) |
| ③心尖部4腔像 | 【描出方法】 心尖部4腔像は、心尖部の1〜2肋間下から見上げるようにし、心室中隔を画面中央にする。男性では左乳頭の下外側、女性では乳房の下外側にプローブを当てる。※痩せた人や肺気腫では立位心になり出しにくい |
| <定量> ・右室収縮能 ・左室収縮能 |
【評価項目】 ①右心系の拡大:右室が左室と同じ大きさは右室拡大と判断 ②M弁、T弁の逆流(color):MR、TRの有無 ③E/A測定(PW):開放した拡張早期のM弁尖中央に=を合わせ、PWを押し、FreezeしてCalcを押してMitral Valve→MV Peak E Velを選択し、上向きのピークにポイントを合わせて計測、MV DS Slopeを選択し、ピークと麓を計測、MV Peak A Velを選択し、Eの次の上向きのピークにポイントを合わせて計測。 ④e’測定:中隔側(or 側壁側)のM弁輪に=を置き、TDI→PWを押し、FreezeしてCalcを押してTDI→Med E’ Velを選択(側壁側の場合はLat E’ Vel)し、下向きのピークにポイントを合わせてe’を計測、Med A’ Velを選択(側壁側の場合はLat A’ Vel)し、次の下向きのピークにポイントを合わせてa’を計測。 ⑤TRPG測定(CW):colorを押してTRがあれば、逆流ジェットと平行になるようにビームを入れてCWを押し、FreezeしてCalcを押してTricuspid Valve→TR Vmaxを選択し、下向きのピークにポイントを合わせて計測。 ⑥TAPSE測定(Mモード):T弁輪収縮期移動距離(TAPSE=右室収縮能)の計測:T弁が右室側壁に付着する部分にカーソルを置き、記録するとT弁の上下運動が記録され、上下移動距離がTAPSEである。T弁の最高点から最低点を測定し、17mm未満であれば右室収縮能低下と判断(肺塞栓症、肺高血圧症、肺性心など)。 |
| ③心尖部5腔像 | 【描出方法】 心尖部5腔像は、心尖部4腔像を少し上に仰ぐように向ける。 |
| <定量> ・SV算出 |
①LVOT-VTI測定:長軸でLVOT径計測。心尖部5腔像を描出し、A弁直下に=を置きPWを押し、FreezeしてCalcを押してAortic Valve→LVOT-VTIを選択し、下向き波形を山の麓から山の麓までトレースし、血流速度時間積分値(VTI)を計測。次に、AVR-Rを選択し、下向きのピークとピークにポイントを合わせて計測。 |
| ④心尖部2腔像 (4腔像垂直切り) |
【描出方法】 4腔像から反時計回りに90度回転すると、左室、M弁、左房のみ見える。4腔像の左室を垂直切りした像。 【評価項目】 ①左室前壁、下壁の壁運動の評価 ②M弁の評価(color):MRの有無 |
| ⑤心尖部3腔像 (長軸を90度回転) |
【描出方法】 2腔像から反時計回りに30度回転すると、上記に加え左室流出路、A弁が見える。長軸を90度回転させた像。 【評価項目】 ①下壁、前壁中隔の壁運動の評価 ②A弁の評価(color):ARの有無 |
| ⑥心窩部4腔像 | 【描出方法】 仰臥位になり、プローブを剣状突起直下から潜り込ませるように置き、プローブは左肩を向くように向ける。COPD、心停止、心タンポナーデ、右室機能低下などでは心尖部より心窩部の方が描出しやすい場合がある。 |
| ⑦心窩部IVC長軸像 | 【描出方法】 仰臥位になり、プローブマーカーを頭側へ向け、プローブを剣状突起右縁に置き、肝静脈とIVC接合部 or 右房-IVC接合部から2cmのところでビームを向け、Mモードにしたところで鼻すすりをしてもらう。呼吸性変動を確認したところでFreezeし、最大径と最小径をCaliperで計測してIVC径を測定。 |
| 【評価項目】 ①IVC径の評価 ・21mm以上かつ呼吸性変動50%未満:ぱんぱん(右房圧上昇) ・12mm以下で吸気時に虚脱:ぺしゃんこ(脱水の可能性) ※IVC径は中心静脈圧に相関するが、循環血漿量とは相関するとは言えない |
|
| ⑧心窩部IVC短軸像 | 【描出方法】 プローブマーカーを右側へ向け、プローブを剣状突起右縁に置き、IVCを中心に出す。 呼吸性変動を確認したところでFreezeし、最大径と最小径をCaliperで計測してIVC径を測定。 【評価項目】 IVC径の評価:同上 |
+αで胸水や肺エコーあると良い!



コメント