高血圧の診察
①高血圧の診断
| 定義 | 診察室血圧が140/90以上、家庭血圧が135/85以上で高血圧(高血圧治療ガイドライン) |
| 目的 | 高血圧は動脈硬化を進行させ、細い血管の多い臓器である①心疾患(心筋梗塞、狭心症、心不全)、②脳卒中(脳出血、脳梗塞、くも膜下出血)、③腎硬化症、④眼疾患(高血圧性網膜症、眼底出血)を引き起こすため、降圧して合併症を予防する。 |
| 注意 | 血圧は種々の原因で変動するため、高血圧緊急症・切迫症に該当しなければ、少なくとも1〜2週間程度家庭血圧の記録を付けてもらい、その値を持って診断・治療方針を決定するのが望ましい。 |
②高血圧緊急症(旧 悪性高血圧)を除外
| 定義 | 高血圧とともに新たな or 進行した臓器障害がある場合(妊婦を除く) |
| 血圧 | sBP180 or dBP120以上であることが多い |
| 鑑別 | ①高血圧性脳症:緩徐進行性頭痛、嘔気、視覚障害、けいれん、意識障害など ②脳血管障害、③ACS、④大動脈解離、⑤心不全、⑥腎不全、⑦子癇(妊婦) |
| 検査 | ①血液検査:CK・トロポニンⅠ→心筋梗塞を除外、BNP→心不全を除外 ②尿検査:尿蛋白・血尿→腎不全を除外 ③心電図:STEMIを除外 ④頭部CT・MRI:脳血管障害を除外 ⑤胸腹部CT:大動脈解離を除外 |
| 治療 | 【高血圧緊急症】ICUに入院して静注降圧薬による速やかな降圧が必要 急性脳梗塞、大動脈解離を除いて、平均血圧を最初の1時間は10〜20%、続く23時間で5〜15%低下させることを目標にする(急速な降圧は臓器の虚血性障害を引き起こす)。目標の血圧に達して8〜24時間経過したら、経口薬の内服を開始し、静注薬を漸減・中止する。 例)ニカルジピン25mg 2mL+生食225mL 15〜30mL/hrで開始 |
| 【高血圧切迫症】数日以内に内服で降圧 臓器症状を伴わない高血圧切迫症の場合、院内で内服させ、静かな環境で数時間安静にして再検後に帰宅 |
|
| 【一過性高血圧】疼痛や不安の解除で血圧低下 不安や頭痛など痛みなど理由があり、一過性に血圧が上昇するため原因を取り除くと血圧が下がる。原因が痛みなら鎮痛薬、不安ならエチゾラム0.5mg頓服させる。 |
③本態性高血圧
| 原因 | 遺伝的要因+環境要因で30歳代から加齢に伴い血圧が上昇する。 ・遺伝的要因:家族歴を確認 ・環境要因: ①食塩過剰摂取、②肥満、③アルコール多飲、④喫煙、⑤運動不足 |
| 問診 | 喫煙、脳心血管病既往、非弁膜症性心房細動、糖尿病、尿蛋白のあるCKD |
| 初診 検査 |
①血液検査:TG、LDL、HDL、Glu、HbA1c、尿酸 ②尿検査:尿定性(尿蛋白の有無)、尿Na・尿Cre(1日推定食塩摂取量算出) ③心電図 ④胸部X線 |
| 評価① | ●診察室血圧に基づいた脳心血管病のリスク層別化とフォロー時期 |
| 評価② | ●臓器障害の評価と追加検査 ・心電図異常、左室機能不全徴候あり→心エコー ・頸動脈雑音、TIA・脳心血管疾患の既往あり→頸動脈エコー ・下肢閉塞性動脈疾患の症状 or SCORE systemで中リスク以上あり→ABI/PWV ・腎障害やAlb尿あり→腎ドプラエコー ・Ⅱ〜Ⅲ度高血圧 or 糖尿病合併→眼底検査 |
| 院外 検査 |
【家庭血圧測定】 1日2回、起床後1時間以内と就寝前(入浴直後は避ける)に測定。30分以上カフェイン摂取や喫煙を禁止した状態で2回測定し、その血圧の平均を求める(診察室血圧より家庭血圧を優先して判断)。原則、上腕式の血圧計を用いる。 【ABPM(携帯型24時間連続血圧記録)】 白衣高血圧や仮面高血圧が否定できない場合、二次性高血圧が疑われる場合、夜間高血圧や低血圧を疑う場合、発作性の高血圧が疑われる場合にABPMの実施を検討する。 |
| 治療 選択 |
高血圧かつ高リスクの場合は直ちに薬物治療を開始する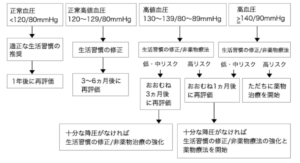 |
| 非薬物 療法 |
食事:DASH食 減塩:1日6g未満 (減塩味噌など) 減量:カロリー制限してBMI25未満+運動(毎日30分以上の有酸素運動) 節酒:純アルコール20g/日以下 (女性は10g/日以下) 禁煙:減煙ではなく禁煙 |
| 薬物 療法 |
●併存疾患により1stとなる降圧薬がある ※降圧薬は用量を増やしても効果が頭打ちになり、副作用は用量依存的に増加するため、単剤で目標達成できない場合は多剤併用が基本となる。 ①Ca拮抗薬:高度の心不全や徐脈には慎重投与 ②ARB・ACEI:妊婦に禁忌、高K血症や腎動脈狭窄症には慎重投与 ③サイアザイド系利尿薬:痛風、低Na・低K血症には慎重投与 ④補助的にβ遮断薬、α1遮断薬、ARNI、MRAを使う場合もある 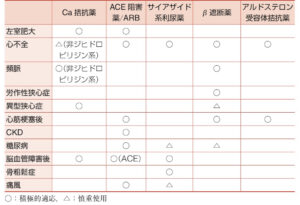 |
| フォロー | ●高血圧ガイドライン2025を参照した降圧目標 降圧目標達成したら3ヶ月毎に受診、採血は半年〜1年に1回フォロー 降圧目標達成したら3ヶ月毎に受診、採血は半年〜1年に1回フォロー※sBP120未満の過降圧は有害事象(失神、腎機能障害)を起こすこともあり、DMやCKDあっても120未満を目標にすべきではない |
④二次性高血圧の可能性を評価
| 定義 | 治療可能な原因を背景とした高血圧(高血圧の約10%を占める) |
| らしさ | ルーチンに検査するのではなく、以下の場合に二次性を考慮する ・家族歴や肥満歴のない30歳以下での高血圧発症 ・高齢での急性発症:前年まで正常だったが今年から出現など ・高血圧緊急症:重症の高血圧 ・治療抵抗性:利尿薬を含む異なる3剤を使用してもコントロール不良 ・肥満、日中傾眠、いびき・無呼吸:SAS、Cushing症候群、甲状腺機能低下症 ・全身の動脈硬化が強い:腎血管性高血圧 ・利尿薬開始後の低K血症進行:原発性Ald症 ・ACEI・ARB開始後のCr上昇:腎血管性高血圧 ・急激な血圧変動やほてり:褐色細胞腫 |
| 鑑別 | ①腎性高血圧:腎実質性高血圧(二次性で最多)、腎血管性高血圧 ②内分泌性高血圧:原発性Ald症、Cushing症候群、褐色細胞腫、甲状腺機能異常 ③血管性高血圧:動脈硬化性大動脈狭窄症、線維筋性異形成、大動脈炎症候群 ④その他:中枢神経系による高血圧、薬剤性高血圧、睡眠時無呼吸症候群 |
【二次性高血圧の鑑別】赤字の割合が多い
| 疾患 | 詳細 | スクリーニング | |
| 全世代 | 薬剤性 | NSAIDs、ステロイド、甘草、ピル | お薬手帳 |
| 小児 | 腎実質性疾患 | 浮腫、検尿異常 | 尿検査、腎エコー |
| 大動脈縮窄症 | 上肢高血圧・下肢低血圧 | 心エコー、ABI | |
| 成人 | 甲状腺機能異常 | 頻脈、発汗、浮腫、こむら返り | TSH・T4、甲エコー |
| 副甲状腺機能低下症 | 高Ca血症、低P血症 | 採血 | |
| 線維筋性異形成 | 腹部血管雑音、若年女性に多い | 造影CT、腹エコー | |
| 原発性Ald症 | 低K血症(約40%)、稀に脱力 | ARR | |
| 睡眠時無呼吸症候群 | いびき・無呼吸、日中傾眠、肥満 | ポリソムノグラフィ、ESS | |
| Cushing症候群 | 中心性肥満、満月様顔貌、糖尿病 | 少量DEX抑制試験 | |
| 褐色細胞腫 | 発作性頭痛、動悸、発汗、血圧変動 | 尿中メタネフリン | |
| 高齢者 | 動脈硬化性腎動脈狭窄症 | ACEI・ARB開始後のCr上昇 | 造影CT、腹エコー |
| 腎実質性疾患・腎不全 | Cr上昇、尿蛋白・尿潜血、尿円柱 | 腹エコー |


コメント