脱水症 dehydration
| 病態 | 脱水症とは、細胞外液量が減少した状態で、通常水分とNaが欠乏する。 脱水症は血清Na濃度によって、等張性(131〜149mEq/L)、高張性(150mEq/L以上)、低張性(130mEq/L以下)に分類することがある。 等張性と低張性脱水は細胞外液の脱水であるが、高張性脱水は細胞内液の脱水で脱水症状が著明に現れず、軽症と診断されることがある。 小児の脱水症では、ほとんどが等張性で、高張性は5%程度、低張性はまれである。 |
| 症状 | 一般に口渇が初発症状(体重の2%の水分喪失があると出現する) 高張性の場合:興奮、口渇、高熱! |
| 所見 | 【脱水症評価ツール】軽症:2個以下、中等症:3〜6個、重症:7個以上 1、全身状態不良 2、脈拍150以上 3、呼吸異常 4、くぼんだ眼球 5、涙がない 6、乾燥した口腔粘膜 7、橈骨動脈触知異常 8、CRT2秒以上 9、皮膚ツルゴール低下(胸骨部):成人で2秒以上、高齢者で5秒以上で低下とする 10、尿量減少 |
| 検査 | 【血液検査】Htやや増加 |
脱水の種類
| 血管内脱水(細胞外液量減少) | 細胞内脱水 | |
| 所見 | 頻脈、尿量低下、CRT延長、乳酸値の上昇、血圧低下、起立性低血圧 (主にNaと水分の喪失により生じる) |
血漿浸透圧の上昇、ツルゴール低下、口腔・腋窩の乾燥 ※ただし、ある程度血管内脱水を伴う! |
脱水症の分類
| 低張性脱水 (Na喪失型>水喪失) |
等張性脱水 (混合型) |
高張性脱水 (Na喪失型<水喪失) |
|
| 血清Na濃度 | 130mEq/L以下 | 中間 | 150mEq/L以上 |
| 基本病態 | 細胞外液が低張となり細胞外→細胞内の水移動が起きる | 低張性と高張性の中間 | 細胞外液が高張となり細胞外←細胞内の水移動が起きる |
| 症状 | 頻脈、血圧低下(起立性低血圧)、冷感(末梢循環不全)、頭痛、悪心嘔吐、意識障害 | 様々 | 口渇、口腔粘膜の乾燥 |
| 代表的疾患 | 熱傷、利尿薬使用時、Addison病など | 熱傷、出血 | 発熱、発汗過多、下痢、急性腎不全回復期、尿崩症など |
| 細胞外液の推移 | さらに減少する | 脱水時より不変 | やや緩和される |
| 細胞内液の推移 | 増加し、細胞浮腫 | 脱水時より不変 | 減少し、細胞脱水 |
| 治療 | 生理食塩水、乳酸リンゲル液 | 左に同じ | 5%ブドウ糖液 |
急性腎障害 AKI:acute kidney injury
①AKIの病態と症状
| 病態 | 腎前性、腎性、腎後性が原因で、急激に腎機能が低下する臨床症候群。基本的に可逆的であり、一部は慢性に進行する。ショックでは血液の再分配により、皮膚・消化管・腎臓の血流が減少する。そのため、尿量低下は臓器循環不全の最初の徴候となりうる。 ※尿が急激に低下しても、Cre値やeGFRは遅れて低下する点に注意! 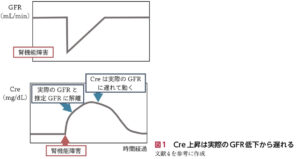 |
| 分類 | ①腎後性:腎盂以降の尿路閉塞により、AKIとなった状態 ②腎前性:腎血流量低下によりGFRが低下し、AKIとなった状態 ③腎性:腎そのものが障害され、 AKIとなった状態 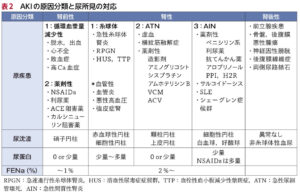 |
| 症状 | ①浮腫(脱水時は除く):腎機能低下による体液貯留、蛋白尿による低Alb血症 ②乏尿・無尿:腎前性は乏尿傾向、腎後性は無尿傾向(尿量変化ない場合もある) ③高血圧:体液貯留 |
②AKIの診断
| AKI診断基準 | ①血清Creの急激な上昇 ・48時間以内に血清Cre値が0.3mg/dL以上上昇した場合 ・血清Creが7日以内の基礎値より1.5倍以上の増加があった場合 ※以前の血清Creを確認し、変化なければCKDと判断する ②急激な尿量減少(CKDではCr上昇があっても尿量が保たれる) ・尿量0.5mL/kg/hr未満が6時間以上持続している場合 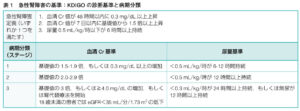 |
| 診断したら | AKIと診断したら、AKI、AKI on CKDなのか判断する。 <CKDの判断> ①以前の血液検査がなければ前医から診療情報を取り寄せる。 ②取り寄せできなければ既往歴、薬剤歴、血液検査、腹部エコーからCKDか判断し、不明な場合はAKIとして治療を開始する。 ●既往歴:高血圧、糖尿病、検尿異常の既往 ●薬剤歴:CKD治療薬の使用 ●血液検査:正球性貧血(腎性貧血)、高P血症などのCKD-MBDの所見 ●腹部エコー:腎萎縮(10〜11cm)し、皮質は菲薄化・輝度が上昇(ただし、糖尿病性腎症、多嚢胞性嚢胞腎、アミロイドーシス、HIV腎症では腫大する) |
③緊急透析が必要か判断
| 緊急透析導入基準:AIUEO | |
| Acidosis | 高度な代謝性アシドーシス(pH7.15未満):NaHCO3を含む輸液 |
| Intoxication | 薬物中毒: |
| Uremia | 尿毒症:悪心嘔吐、意識障害、痙攣、BUN100以上など |
| Electrolyte | 高K血症(6mEq/L以上)→不整脈予防のためグルコン酸Ca静注 |
| Overload | 肺水腫、心不全、胸水、全身浮腫の出現(利尿薬抵抗性の溢水) |
④AKI診断後の問診・身体所見・エコー
| 問診 | ①既往:前立腺肥大症、神経因性膀胱、神経障害(糖尿病、神経変性疾患、脊髄症)、慢性心不全、肝疾患 |
②内服薬:腎前性・腎性・腎後性いずれにも関与する |
|
| ③脱水:食事摂取量・飲水量の減少、嘔吐下痢、短期的な体重減少 | |
| 視診 | 頸静脈怒張、口腔内乾燥、全身性浮腫、下腹部の膨隆 |
| 触診 | 皮膚ツルゴール、腋窩乾燥、下腿浮腫、CVA叩打痛 |
| エコー | 心エコーと腹部エコーを施行 |
⑤腎後性の評価と治療
| ①腹部エコー | 膀胱容積(mL)=縦cm×横cm×高さcm×1/2 |
| 水腎症:閉塞起点(尿管・膀胱・前立腺)を検索 | |
| 腎皮質の菲薄化:CKDの可能性 | |
| ②腹部CT | 腹部エコーでわかりにくい場合、腹部CTを施行 |
| 評価:尿管結石、前立腺腫大、腎肥大・腎萎縮 | |
| 治療 | 尿道カテーテルを留置し、尿量測定を行う |
| 上記で閉塞解除できなければ尿管カテーテルや腎瘻造設 | |
| 解除後は急激な利尿による脱水や高Na血症などに注意し、輸液 |
⑥腎前性と腎性の鑑別
| ①追加検査 | 尿検査:尿定性・尿沈渣、尿Na、尿K、尿BUN、尿中Creを提出 |
| 血液検査:目視を追加(破砕赤血球を確認) | |
| 心電図:高K血症の場合 | |
| ②心エコー | うっ血があれば胸部Xp撮像 |
| IVC虚脱など体液量減少 | |
| ③尿検査評価 | 利尿薬使用時にFENaは使えないため、FEUNを使う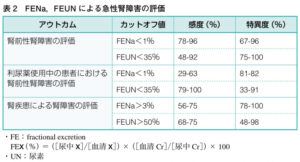 |
| 尿比重増加は体液量減少の可能性(腎前性) |
【鑑別】
| 腎前性 | 腎性(急性尿細管壊死など) | |
| 尿比重 | 1.021以上 | 1.010未満 |
| 尿浸透圧 | 500mOsm/L以上 | 450mOsm/L未満 |
| 尿中Na濃度 | ↓(20mEq/L未満) RAA系↑でNa排泄が低下するため |
↑(40mEq/L以上) 尿細管障害でNa再吸収できない |
| 尿中Na排泄率 (FENa ) |
1%未満(多くの場合0.1%以下) RAA系↑でNa排泄が低下するため |
2%以上 尿細管障害でNa再吸収できない |
| 尿素窒素排泄率 (FEUN) |
35%未満 | 50〜65% |
| BUN/Cre比 | 20以上(腎機能は維持されているため尿中Cre↑) | 20未満(腎機能が低下しているため尿中Cre↓) |
| 尿定性 | 右記は認めない | 糸球体性血尿、白血球尿 |
| 尿沈渣 | 右記は認めない | 顆粒円柱、尿細管上皮など(+) |
| 治療 | Kを含まない補液を行い、十分な利尿(0.5mL/kg/hr以上)が得られるまで行い、腎血流を保つ。 | 水分補正、電解質補正、栄養管理を行いながら原因治療を進めて腎機能の回復を待つ。 |
腎機能低下時の薬剤投与
| 概要 | 腎機能低下時は①用量を減らす、②投与間隔を延長するを意識する |
| 初回投与量 | 腎機能障害があっても腎機能正常と同様の投与量で行う |
| 腎機能評価 | 薬剤の排泄量はGFRに依存するため、GFRを算出する必要がある。一般的にGFRを推定する計算式にはCCr(Cockcroft-Gault式)を用いて行われる |
| 2回目投与量 | 腎排泄型薬物は減量が必要だが、どの程度減量すべきかは「透析患者への投薬ガイドブックー慢性腎臓病の薬物療法」「腎機能別薬剤投与量POKET BOOK」などデータブックより、①尿中未変化体排泄率、②透析患者の血中消失半減期を見て減量もしくは投与間隔を空けるなどを判断する。 |
| 透析患者 | 透析患者ではAlを含む薬物、経口糖尿病薬、イミペネム、アシクロビル、バラシクロビル、シベンゾリン、ベザフィブラートなどは投与時に注意が必要 |
【推定GFR(eGFR)】
| Cockcroft-Gault式 (CCr) |
るいそう・四肢切断がある患者では腎機能を過大評価、マッチョや太った人は腎機能を過小評価してしまう点に注意。また、GFR低下時にCre尿細管分泌の割合が高まる点にも注意。 |
| シスタチンC | 全身の細胞で産生されるため年齢・体格によらず一定 |
| 個別eGFR | 日本人のeGFR全員の体表面積を1.73㎡に揃えた場合の数値であるため、患者本本人の体表面積で補正して算出する |
食事療法
①食事療法:蛋白質は低め(0.8-1.0g/kg/day:透析が不要な場合)、エネルギーは20-30kcal/kg/day(高齢者の場合は減ずる)
②塩分制限:厳格では3〜5g/day、緩和では5〜7g/day
| 水制限 | 塩分制限 | 蛋白質 | エネルギー | |
| 乏尿期 | 厳格(算出する) | 厳格 | 低 | 高 |
| 利尿期 | 緩和(自由に摂取可) | 緩和 | 低〜正 | 高 |
急性尿細管壊死 ATN:acute tubular necrosis
| 病態 | 高度の腎虚血・腎毒性物質の暴露によって腎性急性腎不全を起こす。 【原因】 ①腎虚血(約50%)、②ヨード造影剤を含む腎毒性物質など |
| ① | ・術後、外傷後 ・腎前性からの移行:敗血症、ショック、熱傷など ・NSAIDs ・RA系阻害薬:ACEI、ARB、抗アルドステロン薬 |
| ② | ・抗菌薬:アミノグリコシド系、サルファ剤、バンコマイシン、アムホテリシンなど ・造影剤、重金属、パラコート、麻酔薬、シスプラチンなど ・ミオグロビン尿(運動後、外傷、横紋筋融解など) ・Hb尿(異型輸血、急性溶血) ・多発性骨髄腫のBJ蛋白 |
| 症状 | 多くは乏尿が1〜2週間続く 【合併症】消化管出血を合併し、貧血を呈しやすい |
| 検査 | 【尿検査】尿中α1MG↑、尿中β2MG↑、尿中NAG↑ 【DLST】薬剤性を疑う場合 |
| 治療 | AKIを参照 |
腎前性AKIとATNの鑑別
「腎前性AKIと思って補液したのに腎機能が改善しないぞ?」と思った場合に使用
尿沈渣スコアリングシステムが2ポイント以上ならATNの可能性あり
| 1ポイント | 尿細管上皮0個/HPFかつ顆粒円柱0個/LPF |
| 2ポイント | 尿細管上皮0個/HPFかつ顆粒円柱1〜5個/LPF または 尿細管上皮1〜5個/HPFかつ顆粒円柱0個/LPF |
| 3ポイント | 尿細管上皮1〜5個/HPFかつ顆粒円柱1〜5個/LPF または 尿細管上皮0個/HPFかつ顆粒円柱6〜10個/LPF または 尿細管上皮6〜10個/HPFかつ顆粒円柱0個/LPF |
慢性腎臓病(CKD)→慢性腎不全(CKDステージG3以上)
| 病態 | CKDは腎障害を示唆する所見(蛋白尿、血尿など)or eGFR 60mL/分/1.73㎡未満のどちらかが3ヶ月以上持続した状態である。腎障害が進行すると老廃物が蓄積し、尿毒症を呈する。CKDは不可逆性に進行して末期腎不全となるため、進行防止が重要! |
| 原因 | 糖尿病性腎症、IgA腎症、腎硬化症など |
| 症状 | 【糸球体障害】 ①浮腫(脱水では−)、高血圧、呼吸困難(肺水腫)、希釈性低Na血症、尿の泡立ち:蛋白、Albが濾過される、かつGFRが低下して水貯溜するため。 【尿細管障害】 ②高K血症→不整脈:遠位尿細管からのK排泄低下により ③AG増加型代謝性アシドーシス:腎から有機酸の排泄低下より 【腎髄質障害】 ④進行すると乏尿・無尿(初期は濃縮力が障害され多尿傾向) 【内分泌異常】 ⑤腎性貧血(正球性貧血):EPO↓、G3期から発症頻度が上昇 ⑥低Ca血症:活性化VD↓、代償的にPTH↑P↑(二次性副甲状腺機能亢進症) 【その他】 性機能低下、細胞性免疫低下(ツ反陰性化)、倦怠感 |
| 検査 | 【画像検査】 エコー/CT:腎サイズは萎縮でAKIと鑑別(糖尿病性は除く) 【血液検査】 BUN↑Cre↑、K↑、P↑、Ca↓、代謝性アシドーシス、尿酸↑ 【尿検査】 蛋白尿・血尿の確認、等張尿、尿沈渣で細胞成分 【腎生検】 0.5g/day以上の尿蛋白、尿蛋白と尿潜血の両方陽性が持続する場合 |
| 注意 | <CKD G3以上の点滴ルート穿刺部位> 今後末期腎不全に至った場合に血液透析になる可能性を考慮して、点滴ルートはなるべくシャントを作る可能性がある非利き手の前腕は避け、利き手の手背の穿刺が望ましい |
| 治療 | 【CKD管理:ダブルABCD】 CKDと診断したら、GFR低下速度を緩め、心血管イベントを予防する介入する |
| A | ●Anemia:腎からESA産生低下に伴い腎性貧血となるため、Hb11〜12程度を目標に投与。ESA抵抗性の大半は鉄欠乏性貧血か消化管などの出血によるもの。 ①鉄剤:血清フェリチン100ng/mL未満かつTSAT20%未満の鉄欠乏の場合に投与考慮 ※TSATは自分で計算して求める ②EPO(赤血球造血刺激因子製剤:ESA)皮下注 ③HIF-PH阻害薬:鉄欠乏がなく、ESA抵抗性の場合に内服 ●Acidosis:腎からのNH3排泄低下に伴いHCO3低下となるため、HCO3 22〜24を目標に投与。 ・NaHCO3 1〜3g/日投与(腹部症状出る場合あり) |
| B | ●Blood pressure(血圧):腎機能低下症を遅らせるため130/80未満、75歳以上では150/90未満を目標に降圧(ただし、過度な高圧は回避し、sBP110以下にならないようにする)。 ・Ca拮抗薬 or β遮断薬 ・ACE阻害薬 or ARB:糖尿病性腎症で蛋白尿がある場合→目標蛋白尿0.5g/日以下 ※高K血症に注意(血中K4.0〜5.4mEq/Lで管理→難しければ陽イオン交換樹脂投与) ●Body weight(体重):減量とともに、腎機能低下が進行する場合は利尿薬の併用や必要となる。末期腎不全で尿量が低下している患者でも、絶飲食の場合、不感蒸泄や排便などで1000mL/日程度の輸液は要する。 ・ループ利尿薬:第一選択 ・サイアザイド:浮腫のコントロールに難渋した場合は併用 |
| C | ●CKD-MBD(CKDに伴う骨ミネラル代謝異常):腎からのP排泄低下に伴う高P血症、ビタミンD活性化低下に伴う低Ca血症、低Ca血症による二次性副甲状腺機能亢進症が生じる(intact PTH上昇)。いずれも基準値内を目標値とする。 ・沈降炭酸Ca:高P血症+低Ca血症 ・P吸着剤:高P血症 ・ビタミンD3製剤:高iPTH+低Ca血症 ●Cholesterol(脂質異常症):CKDそのものでも脂質異常症が生じる。LDL 120mg/dL未満が望ましい。 ・食事運動療法 ・スタチン系(フィブラート系は腎機能低下があると使用しづらい) |
| D | ●Diabetes(糖尿病):糖尿病性腎症の場合、血糖コントロールをして腎機能低下の進行を抑制、HbA1c 6%台を目標とする。 ・食事運動療法 ・メトホルミン:第一選択だが腎機能低下が進むと使用できない ・DPP-4阻害薬/GLP-1作動薬 ・SGLT-2阻害薬 ・インスリン皮下注 ●Diet(食事):Kや蛋白摂取量の制限が必要で、ステージに関わらず摂取エネルギーは約30kcal/kg/日、食塩6g/日未満。ステージ3以降(GFR 60未満)は低タンパク食(0.8〜1.0g/kg/日から開始)、高K血症があればK制限を行う(果物・生野菜の摂取控える)。 ・栄養指導 ・カリウム吸着薬:高K血症がある場合は併用する ●Drug(注意する薬物):NSAIDsはできるだけ少量短期間の使用とし、抗菌薬はあみのグリコシド系・バンコマイシン使用時はTDMを行うこと。アムホテリシンBは急性尿細管障害をきたしやすい。 |
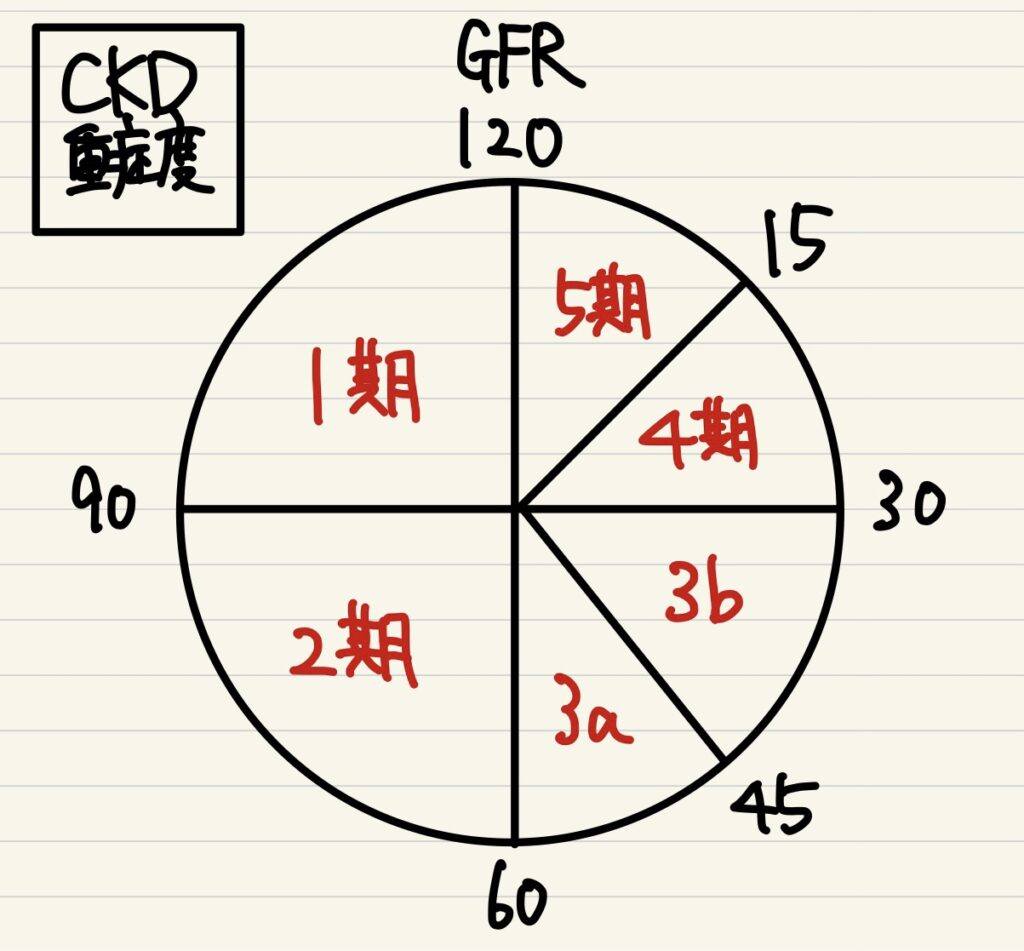
【CKD重症度分類:緑<黄<橙<赤】
原疾患・eGFR・蛋白尿の3つで重症度を分類する。ステージが上がるほど死亡、末期腎不全、心血管死亡発症のリスクが上昇する。※eGFRとは全員の体格を1.73㎡に揃えた場合の数値
蛋白尿を測定するのは同じGFRでもそれに応じて心血管リスクが大幅に上昇するため
| 原疾患 | 蛋白尿区分 | A1 | A2 | A3 |
| 糖尿病 | 尿Alb/Cre比 (尿Alb定量) |
30未満:1期 (正常) |
30以上:2期 (微量Alb尿) |
300以上:3期 (顕性Alb尿) |
| 糖尿病以外 | 尿蛋白/Cre比 (尿蛋白定量) |
0.15未満 (正常) |
0.15以上 (軽度蛋白尿) |
0.5以上 (高度蛋白尿) |
| G1(stage1) | eGFR90以上 | 緑 | 黄 | 橙 |
| G2(stage2) | eGFR60〜89 | 緑 | 黄 | 橙 |
| G3a(stage3a) | eGFR45〜59 | 黄 | 橙 | 赤 |
| G3b(stage3b) | eGFR30〜44 | 橙 | 赤 | 赤 |
| G4(stage4) | eGFR15〜29 | 赤 | 赤 | 赤 |
| G5(stage5) | eGFR15未満 | 赤 | 赤 | 赤 |
尿毒症
| 病態 | 末期腎不全において、排泄能低下により過剰に蓄積した尿毒症物質が毒性を発揮することで全身に多様な症状を惹起する病態。通常、GFRが正常の10%以下(Cre 8以上)になると尿毒症症状が出現する。多くの場合、感冒などをきっかけに発症する。 水・電解質異常、アシドーシス、VD活性低下、EPO低下により多彩な症状を呈する。 |
| 症状 | ①全身症状:倦怠感 ②神経症状:意識障害、頭痛、認知障害、けいれん、知覚異常 ③呼吸器症状:Kussmaul呼吸、尿毒症肺、胸水貯留、、肺水腫、肺炎 ④循環器症状:高血圧、心膜炎、うっ血性心不全、浮腫、虚血性心疾患 ⑤血液症状:貧血、出血傾向、高尿酸血症 ⑥消化器症状:異常口臭、悪心嘔吐、食欲不振 ⑦皮膚症状:掻痒、出血斑 ⑧二次性副甲状腺機能亢進症 |
| 検査 | 【眼底検査】腎性網膜症 |
| 治療 | 連日透析を行い徐々に改善させる |
血液浄化療法
腎代替療法には大きく分けて血液透析、腹膜透析、腎移植の3本柱である。一般的な目安としてeGFR 30未満(Cre 2mg/dL以上)になったら患者と相談して開始して行き、Cre8を超えたら透析開始(身体障害者1級の取得要件として重要視されているため)。
| 透析導入患者の主要疾患 | 透析患者の死因 | |
| 1位 | 糖尿病性腎症(ダントツNo1) | 心不全(動脈硬化になりやすい) |
| 2位 | 腎硬化症(増加傾向) | 感染症(近年増加中) |
| 3位 | 慢性糸球体腎炎(減少傾向) | 悪性腫瘍 |
緊急透析の適応
VAなしに緊急透析となったら1ヶ月以上の入院必要となる。
| A | Acidosis | 重度の代謝性アシドーシス |
| I | Intoxication | 薬物中毒 |
| U | Uremia | 重度の尿毒症(意識障害、痙攣、心外膜炎など) |
| E | Electrolyte | 治療抵抗性の高K血症 |
| O | Overload | 高度の体液過剰(うっ血・溢水、肺水腫) |
透析の原理
拡散と濾過を組み合わせて狙った獲物を除去する
| 拡散 (透析量) |
分子運動によって溶質が半透膜を介して濃度が等しくなろうと血液と透析液の間を移動し、不要な小分子量の溶質(K/P/BUN/Creなど)の除去ができ、必要な溶質(Ca/HCO3など)を補充できる(ダイアライザの面積、血液量、透析時間を調整し、後向きに透析量わかる) |
| 濾過 (除水量) |
圧力によって透析膜の穴より小さい中分子量以下の物質が水と一緒に移動して除水ができる(透析前体重ー前回の透析後体重を計算し、増加した水分を除水する。透析前に除水量が調整できる) |
| HD (血液透析) |
一般的な血液浄化療法で、拡散を主体としたモードのため、血液中の小分子量の物質を除去できるが分子量の大きいものほど除去しにくい |
| ECUM (体外式限外濾過) |
透析量をゼロにして除水のみを行うモード(ECUM:イーカムと発音)、溢水のみ治療する場合に実施 |
| HF (血液濾過) |
ECUMをベースにしてダイヤライザーの孔の大きい半透膜を使って限外濾過を行うため主に中分子量の物質が除去でき、かつ補液によって必要な溶質を加えるモード。血圧低下を起こしにくいが、小分子量物質の除去はHDより劣る。コストがかかるため純粋なHFはほとんど行われていない。 |
| HDF (血液濾過透析) |
HDとHFのハイブリット。小&中分子量物質の除去ができるが、コストがかかる。24時間行うHDFをCHDFという→CRRT。 |
透析時間と間隔
| 間欠的(IRRT) | 一般的に行われる維持透析で、1回4時間、週3回で行う |
| 持続的(CRRT) | 集中治療などで循環動態不安定な患者に24時間持続で行う |
維持透析患者の確認事項
| 透析スケジュール | 月水金 or 火木土、他にも最終透析日、前医のスケジュール 中3日以上透析間隔を空けないことが大原則となる |
| 透析時間 | 3〜4時間 |
| 原因疾患 | 糖尿病性腎症など |
| 自尿 | 自尿の有無、尿量、利尿薬の量・種類 |
| バスキュラーアクセス (VA) |
VA:自己血管による動静脈シャント(AVF)が多い 脱血:シャント部位、返血:下流の静脈 |
| ドライウェイト (DW) |
過剰な水分が除去された適正な透析後の体重(DW以下では透析中に血圧を維持できない) |
| 透析液の内容 | Na:138mEq/L K:2.0mEq/L(少なめ) Ca:2.5mEq/L Mg:1.0mEq/L Cl:110mEq/L 重炭酸:28mEq/L、酢酸:8mEq/L(多め) ブドウ糖:100mg/dL |
| 抗凝固薬の種類 | 未分画ヘパリン(最多)、低分子ヘパリン、ナファモスタット |
| 透析時使用薬剤 | ESA製剤、鉄製剤、昇圧薬など |
| 透析量の指標(URR) | URR(尿素除去率)は最低でも65%、目標は70%以上 |
| 透析量の指標(Kt/V) | 1回の透析で総体液量の何倍浄化できたかの指標 |
| 血液流量 | 例)150〜200mL/分 |
| 透析液流量 | 例)500mL/分 |
| 透析中の血圧低下予防 | 透析開始前にリズミック®10mg or ドプス®200mg内服 |
| 透析後の血圧低下 | 下肢挙上→生食点滴を実施 |
| 食事飲水制限 | K制限、P制限、飲水量制限、塩分制限 |
維持透析患者のマネジメント
| 定期的採血 | 1回/週は透析前後で採血し透析量を評価する |
| 採血時の注意 | ・尿酸:腎排泄物質なので著しく上昇するのが普通 ・AST/ALT:透析患者はVB6欠乏状態のためAST/ALTは低くなる傾向 ・Fe:透析患者はトランスフェリンが低く血清鉄は低くなるためTSATで判断 ・β-D-グルカン:透析膜にβ-D-グルカンが含まれているため高くなる |
| 胸部X線 | 2〜3週に1回程度、透析後に撮影してCTRを測定する |
| 貧血 | ①目標:Hb11〜12(目標値以下では②〜④を確認) ②鉄剤:血清フェリチン100ng/mL未満かつTSAT20%未満の場合に投与考慮(鉄の蓄積を防ぐため定期オーダーとせず、13回/月程度とする) 例)フェジン®静注1A(Fe40mg/2mL)+5%ブドウ糖10mLをゆっくり静注 ③ESA製剤:Hb10未満になったら使用、Hb11.5以上で中止。rHuEPO製剤(エスポー®、エポジン®)で治療を開始し、Hb値が安定したところで持続性ESA(ネスプ®、ミルセラ®注)に切り替え 例)ダルボポエチン(DA):ネスプ®を週1回か2週に1回IV 例)エポエチンβ:ミルセラ®注を4週に1回IV ④HIF-PH阻害薬:鉄欠乏がなく、ESA抵抗性の場合に内服 例)ロキサデュスタット:エベレンゾ®錠など複数 |
| 透析Amyloids | ●β2-MGが骨や関節組織に沈着することで、手根管症候群、破壊性脊椎関節症、アミロイド関節症を生じるため予防が重要 ・症候性アミロイドーシスは整形外科的治療が中心 |
| 高血圧 | ●目標:週はじめの透析前血圧 140/90 mmHg未満 目標血圧の達成にはDWの適正な設定が重要であり、DW調整後も降圧が不十分な場合には降圧薬を投与する |
| CKD-MBD | ●目標:P 3.5〜6.0 mg/dL ・6.0以上:P制限食、十分な透析→治療困難ならP吸着薬 低Ca血症がある場合 例)沈降炭酸Ca 1.5-3.0g 分3 食中か食直後 低Ca血症がない場合 セベラマー、炭酸ランタンなど ・3.5未満:低栄養がある場合はその改善 ●目標:Ca 8.4〜10 mg/dL ・9.0未満:高P血症がある場合は炭酸Ca、ない場合はビタミンDなど ・10以上:薬剤性なら中止 ●目標:intact PTH 150〜300 pg/mL ・内科的にコントロールできない場合は外科的治療となる |
| 脂質異常症 | ●目標:虚血性心疾患の一次予防 LDL 120 mg/dL未満 ・食事運動療法で目標に達しなければスタチン投与検討 |
| 糖尿病 | ●目標:透析前血糖値 180〜200 mg/dL未満、GA 20%未満 心血管イベントの既往歴を有し、低血糖傾向の場合はGA 24%未満を目標 ・血液透析患者では赤血球寿命が短縮してHbA1cは低値になる傾向があるため、血糖とAlb寿命の関数であるGAを用いる ・経口糖尿病薬は血液透析患者で禁忌のものが多いため注意 |
| 高K血症 | ●目標:透析前K 3.5〜5.5mEq/L ・カリメート® 15g 分3 便秘しやすい ・ケイキサレート® 15g 分3 軟便になりやすい ・アーガメイト®ゼリー 3個 分3 カリメートをゼリーにしたもの ・ロケルマ® 非透析日に5g 分1 消化器症状少ない |
| かゆみ | ●脱水状態による皮膚乾燥 ・ワセリン、ウレパール®、ヒルドイド®など ●かゆみメディエータ産生抑制 ・抗ヒスタミン薬外用や内服、ステロイド外用 ●抵抗性のかゆみ ・レミッチ®1日1回2.5μg 夕食後や就寝前内服 |
| 便秘 | ●刺激性下剤 ・プルゼニド®、アローゼン®、ラキソベロン®など ●糖類下剤 ・Dソルビトール® ※Mg製剤は原則使用できない:高Mg血症を呈するため |
【シャントの診察】
| 視診 | 周囲の発赤腫脹など感染徴候がないか |
| 触診 | 血流が保たれているシャントでは振動が触れる |
| 聴診 | 正常:動静脈吻合部・肘・上腕でザーザーザーという連続音を聴取 シャント狭窄:ヒューヒューという高調音や断裂音 |
腹膜透析(PD:Peritoneal Dialysis)
| 疫学 | 透析患者全体の約3%が実施 |
| 原理 | 腹腔内にグルコースを多く含む透析液を一定時間入れると、浸透圧差により腹膜を介して中分子量の老廃物や水分が腹腔内に移動し、それを体外に取り出す。 1日3回・1回30分透析するCAPD(連続携行式腹膜透析)と就寝中に透析するAPD(自動腹膜透析)がある。 |
| 特徴 | 【利点】 患者自身で施行可能なため、社会復帰しやすい(通院は月1〜2回)。また、血液透析より食事・飲水制限が緩い。 【欠点】 透析効率が血液透析より低く、腹膜劣化により8年が限度。 |
| 合併症 | 感染症、イレウス(腹膜劣化して腸管運動↓)、低蛋白血症(腹腔内に蛋白が漏れる)、脂質異常症(低蛋白血症を補うため肝で蛋白・脂質の同化亢進)、高血糖(透析液にグルコースが含まれる)、後天性嚢胞腎(透析患者に好発し、腎細胞癌の発生母地となる)、透析アミロイドーシス(透析ではアミロイドを除去できない) |
| 腹膜炎 | 【腹膜透析のエマージェンシー】 排液混濁があった場合は腹膜炎が疑われるため、直ちに排液の細胞数・培養検査、血液培養を提出し、抗菌薬治療を開始する必要がある。 |
血液透析(HD:Hemodialysis)
| 前準備 | 長期間の注射に耐えられる静脈を作るため、利き手の反対の腕に動静脈シャントを形成する(静脈が強化されるまで2週間必要) |
| 原理 | バスキュラーアクセスから脱血した血をダイアライザー(人工腎臓)へ送り、そこで拡散により①BUN/Creなどの尿毒素・K・P・酸を除去+②Ca・重炭酸などを補充する。さらに③陰圧による限外濾過で水分を取り除き、返血として体内に戻す。 週3回・1回4時間透析する頻回透析、就寝中に透析する夜間透析、自宅に装置を配備して透析する在宅透析がある。 一般的な頻回透析はGFR10くらいの能力しかないため、寿命を延ばすためには頻度や時間を増やす必要がある。理想は毎日夜間に透析することで、厳しい食事・飲水制限が緩和でき、寿命の延ばすことも可能となる。 |
| 特徴 | 【利点】透析効率が高く、半永久的に継続可能。 【欠点】週数回の通院が必要。食事・飲水制限が厳しい。 |
| 合併症 | ①不均衡症候群:急激な低分子除去により血漿浸透圧が低下し、血液から脳脊髄液に水分が移動して脳浮腫が起こることによって頭痛、吐き気などが生じる ②低血圧 ③後天性嚢胞腎:透析患者に好発し、腎細胞癌の発生母地となる ④透析アミロイドーシス |
特殊な血液浄化療法
| 血漿交換 | 病因物質の抗体やサイトカインを除去+血液製剤を補充する。 |
| 吸着式血液浄化療法 | 病因物質のエンドトキシンなどを選択的に吸着し除去する。 |
腎移植
| 概要 | 透析よりも生存率が高くなるが、提供者不足で待機時間が長い。生体腎移植(親族から提供)と献腎移植(脳死ドナーから提供)がある。提供された腎臓は腸骨窩に移植する。 |
| 欠点 | 免疫抑制剤を一生服用、移植腎は15年程度しか機能しない |
| 適用条件 | 【ドナー側】悪性腫瘍、HIVなどの感染症がない良好な腎機能の腎であること。 |
| 【レシピエント側】移植後に大量の免疫抑制剤を使用するため、悪性腫瘍、活動性肝炎、感染症がないこと。 | |
| 【その他】リンパ球直接交差試験が陰性であること(=レシピエントに元々ある抗体がドナーのTリンパ球を攻撃しないこと) |
| 超急性拒絶反応 | 急性拒絶反応 | 慢性拒絶反応 | |
| 発症時期 | 24時間以内 | 1週間〜3ヶ月 | 3ヶ月以降 |
| 機序 | レシピエントに元々あった抗体が移植腎を攻撃 | 移植後に感作されたレシピエントのT細胞が移植腎を攻撃して炎症を起こす | 移植後に感作されたレシピエントの形質細胞が抗体を産生し移植腎を攻撃 |
| 臨床所見 | 急激な無尿 補体・血小板減少 | 尿量減少 移植腎腫大、腎血流低下 | 慢性進行性の腎機能低下 |
| 治療 | 移植腎摘出 | ステロイドパルス(有効な場合が多い) | 免疫抑制薬→無効なら再移植・透析 |


コメント