骨折の概要
骨折治療の概要
①炎症期(数日):骨折部に血腫形成→マクロファージ浸潤、間葉系細胞出現→毛細血管新生
②修復期(数週間):軟骨細胞出現→軟骨内骨化、骨芽細胞出現、海綿骨形成
③リモデリング期(数年):皮質骨形成
| ①整復 | 骨折で転位した骨を元の位置に戻す。 | 徒手整復法:皮膚の上から手で整復する。 牽引法:持続的に牽引して整復する。 観血的整復法:上記2つが困難な場合に実施。 |
| ②固定 | 整復位を保持し、骨癒合を促す。 | 外固定:テーピングやギプスで2関節固定する。 装具療法:装具で関節運動を制御する。 内固定:体内に固定材を入れる。 創外固定:骨にピンを挿入して固定する。 (感染徴候がある場合は内固定ではなくこちらを選択) |
| ③リハビリ | ー | 早期の関節運動と筋力強化により運動機能の回復を図る。 |
骨折の分類
【程度による分類】
| 完全骨折 | 骨の連続性が完全に途絶えた状態 |
| 不完全骨折 | 骨梁(海綿骨のスポンジ状構造)の連続性は途絶えているが、骨全体の連続性は保たれている状態。例:亀裂骨折、若木骨折、竹節骨折 |
【原因による分類】
| 外傷性 | ①直達外力(外力が加わった部分)による骨折を生じやすい部位 →上腕骨骨幹部、大腿骨骨幹部、下腿骨骨幹部、肋骨、踵骨など ②介達外力(外力が加わった部分から離れた部分)による骨折を生じやすい部位 →鎖骨、肩甲骨、上腕骨顆上、橈骨遠位端(Colles骨折)など |
| 病的 | 骨が局所的に病的状態で脆弱なため軽微な外力で生じる骨折 ①感染症・腫瘍:化膿性脊椎炎、カリエス、骨腫瘍など ②先天性骨疾患:大理石骨病、骨形成不全症 ③代謝性疾患:骨粗鬆症、骨軟化症、骨Paget病、副甲状腺機能亢進症 ※骨粗鬆症は、脊椎圧迫骨折(特に胸腰移行部)、大腿骨頸部/転子部骨折、上腕骨外科頸骨折、Colles骨折が起こりやすい! |
| 疲労 | 健康な骨の一定部位に繰り返し小さな外力が加わって生じる骨折 早期は単純X線では所見が認められないためMRIが有用。2〜3週間経過するとX線上で骨膜反応が出現する(悪性腫瘍との鑑別が重要)。 |
【外界との交通による分類】
| 閉鎖骨折 | 単純骨折、皮下骨折とも言う。 |
| 開放骨折 | 骨折部が汚染されており、感染(骨髄炎)を防ぐため、受傷後6時間以内にデブリドマンを行う(golden period)。 さらに、骨折部の安定化のため創外固定(汚染度少なければ内固定)を行う。 創部の血行が良好で感染がないことを確認したら、創外固定をはずして内固定を行う。 |
小児の骨折
| 病態 | 成人よりも骨が柔らかいため、外傷では脱臼よりも骨折が起こりやすい。 骨膜が厚く弾性に富んでいるので不完全骨折になりやすい(若木骨折)。 骨癒合能やリモデリングが高いため年齢が低いほどが早い(ただし、回旋変形はリモデリングされない)。 ①上腕骨顆上骨折(最多)、②上腕骨外顆骨折(2位) |
| 治療 | 骨幹部骨折は原則保存療法(関節内骨折で骨片転位が大きい場合は手術) |
骨折の合併症
| 早期 | ・循環障害(コンパートメント症候群) ・血管損傷、神経損傷、臓器損傷 ・脂肪塞栓 ・感染、DIC、外傷性ショック ・静脈血栓 |
| 晩期 | ・関節拘縮 ・複合性局所疼痛症候群(CRPS) ・外傷性骨化性筋炎 ・阻血性骨壊死 |
脂肪塞栓症候群
| 疫学 | 骨折患者の数%に発症 |
| 病態 | 肺の毛細血管を通過した脂肪滴が循環器系に流入し塞栓を生じること。 原因は骨盤骨折や下肢骨折で生じることが多い。 骨折部位の早期固定で予防可能。 |
| 症状 | 受傷後数日以内に、 ①発熱・頻脈:循環障害 ②点状出血:前胸部の皮膚や眼瞼結膜に点状出血 ③呼吸困難、低酸素血症:受傷後12〜72時間で肺に塞栓が生じて発症 ④意識障害:中枢神経系に塞栓 |
| 検査 | 【画像検査】 胸部X線:両肺野の吹雪様陰影(血管透過性肺水腫) 頭部MRI:T2WIで大脳白質にびまん性の高信号、DWIでStrafield pattern |
| 治療 | 酸素療法主体の全身管理、ステロイド・ヘパリン投与 |
複合性局所疼痛症候群(CRPS)
| 病態 | 主に先行する外傷後に交感神経の異常により生じる慢性の神経因性疼痛。 掌側からプレート固定を行うようになりCRPSは減少した。稀な疾患。 |
| 症状 | ①自発痛、知覚異常、 ②皮膚循環障害:皮膚・爪・毛のいずれかの萎縮性変化 ③関節可動域制限、関節拘縮 ④発汗異常:発汗亢進または低下 ⑤浮腫 |
| 検査 | 【画像検査】 X線:健常側と比較してX線透過性が亢進し、骨萎縮の状態となっている 3相骨シンチグラフィー:集積亢進 |
| 治療 | 鎮痛薬、理学療法、交感神経ブロック、心理療法 |
脱臼
脱臼は、主に関節可動域を超える運動を強制された時に起こる関節支持組織(靱帯、関節包)の損傷であり、関節面の位置関係が失われた状態。
| 【原因による分類】 | |
| 外傷性脱臼 | 外傷による脱臼。 |
| 病的脱臼 | 関節包の破壊によらない脱臼。 |
| 反復性脱臼 | 外傷性脱臼後に軽度の外力で繰り返し起こる脱臼。肩関節に多い。 |
| 随意脱臼 | 自分の意思による脱臼。第1中手指関節に好発。 |
| 亜脱臼 | 関節面の一部のみがかろうじて互いに接触を保っている脱臼。 |
捻挫
捻挫とは、関節可動域を超える運動を強制された時に起こる関節支持組織の損傷で、関節面の位置関係は正常である。
肉離れと筋挫傷
| 肉離れ | 筋肉が引き伸ばされながら収縮することにより主に筋腱移行部が断裂する状態。 治療はまずRICE、その後は松葉杖などで患部を安静にする。 |
| 筋挫傷 | 筋肉が強打されると筋が骨に押し付けられ深層の筋が損傷する状態。また、反復して強打していると筋肉が石灰化(骨化性筋炎)することがある。 |
胸/背中が痛い(胸部の異常)
肋骨骨折
| 病態 | 直達外力によって第4〜8肋骨を骨折することが多い。 |
| 症状 | 骨折部位に一致した疼痛、体動・咳・くしゃみなどで痛み増強 多発骨折の場合は動揺胸郭(flail chest) |
| 検査 | 単純X線 |
| 治療 | バストバンド固定、動揺胸郭の場合は気管挿管の上で間欠的陽圧呼吸(IPPB) |
肘の痛み(肘周囲の痛み)
肘関節脱臼
| 病態 | 肘関節伸展位で手をついて倒れた時に起こることが多く(FOOSH)、ほとんどが後方脱臼を生じる。 合併症として、脱臼骨折、鉤状突起骨折、橈尺骨遠位端骨折、遠位橈尺関節損傷、前腕骨幹膜損傷、前腕骨骨折、上腕骨や肩関節周囲の損傷があり、脱臼骨折は緊急対応が必要。橈骨骨頭脱臼に尺骨骨幹部骨折が併発するものをMonteggia脱臼骨折、尺骨遠位端脱臼に橈骨骨幹部骨折を併発するものをGaleazzi脱臼骨折という。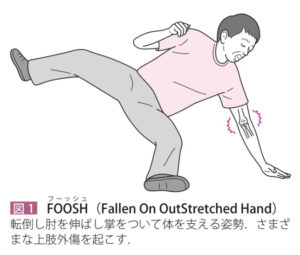 【小児の場合】 【小児の場合】小児では上腕骨顆上骨折や外側顆骨折に合併して肘関節脱臼が生じやすい。 |
| 症状 | ①肘関節の激痛 ②自動運動不能、バネ様固定 |
| 検査 | 【画像検査】 身体所見は取らずにXpへ直行! X線:肘2方向で撮像し、腕尺関節・腕橈関節・近位橈尺関節の各整合性を評価、尺骨鉤状突起骨折・橈骨頭頚部骨折、内外側側副靭帯付着部裂離骨折を確認 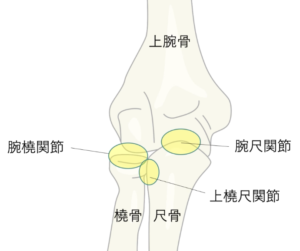 |
| 緊急 | 脱臼骨折は緊急で整復が必要で即時整形コンサル |
| 整復 | 【診断後は可及的速やかに整復】 ①経静脈麻酔(ケタミン+プロポフォール)を施行 ②鎮静脱力状態となったら術者は前腕を遠位に牽引する 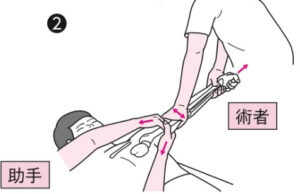 ③整復が得られない場合、術者は前腕を牽引したまま徐々に腕を屈曲させる(助手は術者が牽引する時に同じ力で上腕を牽引しカウンタートラクションをかける) ③整復が得られない場合、術者は前腕を牽引したまま徐々に腕を屈曲させる(助手は術者が牽引する時に同じ力で上腕を牽引しカウンタートラクションをかける)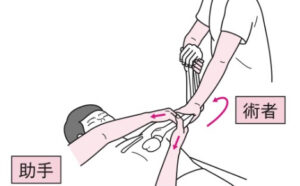 ③整復後、覚醒すれば正中神経・尺骨神経・上腕神経の損傷を評価し、所見があれば紹介状に記載する。 ③整復後、覚醒すれば正中神経・尺骨神経・上腕神経の損傷を評価し、所見があれば紹介状に記載する。 |
| 固定 | 肘関節固定+三角巾固定を行う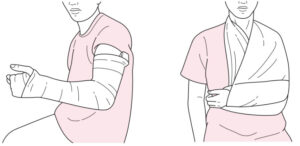 |
| 転帰 | 固定後は紹介状と整復前後の写真を添付し、翌日または週明けの整形外科へ受診を指示。 ①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②疼痛:アセトアミノフェン |
肘頭骨折
| 病態 | 肘を直接ぶつける直達外傷で生じる骨折。肘頭の近位には尺骨神経が通過しており、骨折に伴い尺骨神経障害が約10%に生じる。 |
| 症状 | ①肘関節の激痛 ②自動運動不能、バネ様固定 ③患側の小指と薬指の痺れ・知覚障害・麻痺:尺骨神経障害 |
| 検査 | 【画像検査】 身体所見は取らずにXpへ直行! X線:肘2方向で撮像し、Mayo分類で評価 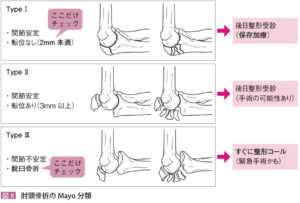 |
| 緊急 | Mayo分類タイプⅢの脱臼骨折、尺骨神経障害がある場合は即時コンサル |
| 固定 | 肘関節脱臼と同様(肘関節外固定+三角巾) |
| 転帰 | 骨折の転位が2mm未満のタイプⅠは保存加療となり、骨折の転位が2mm以上の場合は手術の可能性がある。どちらも固定して翌日または週明けの整形外科へ受診を指示。緊急性の場合は即時コンサルを行う。 ①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②疼痛:アセトアミノフェン |
橈骨頭骨折(橈骨近位部骨折)
| 病態 | 肘関節伸展位で手をついて倒れた時に起こることが多い(FOOSH)骨折。合併症として橈骨頭周囲の靭帯損傷や筋挫傷が約30%生じるが、評価が難しいので整形外科に評価してもらう。 |
| 症状 | ①肘関節痛:はっきりと特定した部位を痛いと言えないことが多い(激痛ではない) |
| 検査 | 【画像検査】 X線:肘2方向で撮像し、橈骨頭の関節面を評価し、ホッチキス分類(改訂Manson分類)を行う CT:Xpで不明な場合に実施? 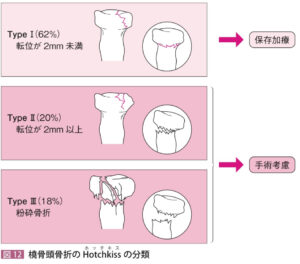 【身体所見】画像検査で診断できない場合は身体所見と合わせて診断! 【身体所見】画像検査で診断できない場合は身体所見と合わせて診断!橈骨頭を親指で触れ、回内回外して疼痛が生じる 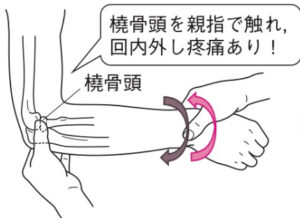 |
| 固定 | 肘関節脱臼と同様(肘関節外固定+三角巾) |
| 転帰 | 骨折の転位が2mm未満のタイプⅠは保存加療となり、骨折の転位が2mm以上の場合は手術の可能性がある。どちらも固定して翌日または週明けの整形外科へ受診を指示。緊急性の場合は即時コンサルを行う。 ①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②疼痛:アセトアミノフェン |
【小児】上腕骨遠位部骨折(顆上骨折・外顆骨折)
| 疫学 | 5〜10歳に好発 |
| 病態 | 転倒時の肘伸展位において手をついた(FOOSH)時に生じる顆上骨折(最多)と外顆骨折(2番目に多い)がある。顆上骨折の合併症として、半数弱に前骨間神経損傷(正中神経の枝)が生じる。 |
| 症状 | ①肘関節の激痛 ②DIPとIPの屈曲不可:前骨間神経損傷の症状、受傷数日後に発症する場合もあり |
| 検査 | 【身体所見】 Tear drop sign陽性:前骨間神経損傷 【画像検査】 X線:肘2方向で撮像する。 顆上骨折の場合はGartland分類を行う(ただし、タイプⅠは骨折線が不明瞭) 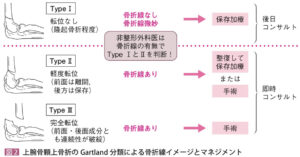 小児の場合、タイプⅠではわかりにくい若木骨折となるためAnterior humeral lineの延長が小頭の真ん中に来ない場合は顆上骨折の関節所見と判断する。 小児の場合、タイプⅠではわかりにくい若木骨折となるためAnterior humeral lineの延長が小頭の真ん中に来ない場合は顆上骨折の関節所見と判断する。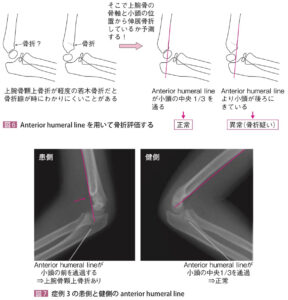 外顆骨折の場合は小児骨端線骨折で使用するSalter-Harris分類を行う 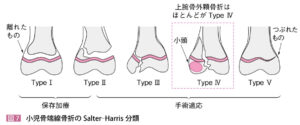 |
| 緊急 | Gartland分類タイプⅡorⅢ、神経症状がある場合は即時整形コンサル |
| 固定 | 肘関節脱臼と同様(肘関節外固定+三角巾) |
| 転帰 | Gartland分類タイプⅡ・Ⅲは即時コンサルに対し、タイプⅠは保存加療となる。親に前骨間神経損傷が後発する可能性を説明し、固定して翌日または週明けの整形外科へ受診を指示。 Salter-Harris分類タイプⅡ以上は手術の可能性があり、転位が2mm以上の場合は即時コンサルとなる。タイプⅠは保存加療となり、固定して翌日または週明けの整形外科へ受診を指示。 ①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②疼痛:アセトアミノフェン |
| 後遺症 | 顆上骨折:内反肘、Volkmann拘縮 外顆骨折:骨折部が偽関節になると成長とともに外反肘→遅発性尺骨N麻痺 |
【小児】肘内障
| 疫学 | 1〜4歳に好発 |
| 病態 | 小児の手を前腕回内位で急に強く引っ張った際、橈骨骨頭が輪状靭帯から引き抜け、靭帯が逸脱し亜脱臼となる疾患。 |
| 症状 | ①肘関節の橈骨頭周囲の圧痛 |
| 検査 | 【身体検査】 視診:上肢全体の下垂位、前腕回内位、肘関節軽度屈曲位が特徴 |
| 治療 | 【徒手整復法】 橈骨頭を母指で圧迫し、前腕を回外しながら肘を屈曲させるとコクっと整復音が出る。 整復後は顔の高さでバイバイして肘関節の疼痛消失と自動運動を確認。固定は不要。 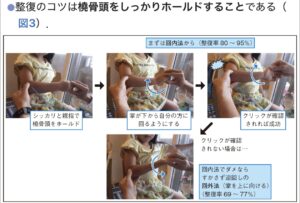 |
股関節の痛み(股関節痛)
大腿骨近位部骨折(頸部骨折・転子部骨折・ステム周囲骨折)
| 疫学 | 骨粗鬆症の高齢者に多い |
| 病態 | 高齢者転倒後の股関節痛の95%が大腿骨近位部骨折である。大腿骨近位部骨折は大腿骨頸部骨折と大腿骨転子部骨折に大別され、これらは治療方針が異なるため必ず分類する。どちらも歩行不能や寝たきりの原因となるため早期手術・早期離床が図られる。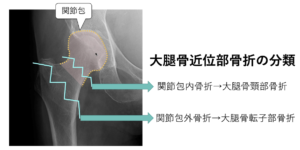 |
| 分類 | 【大腿骨頸部骨折】 関節包内骨折。大腿骨頭の血行は悪く、骨癒合が不良のため遷延癒合・大腿骨頭壊死・偽関節になりやすい。他方、関節内出血のため出血量は少ない。 |
| 【大腿骨転子部骨折】 関節包外骨折。大腿骨頭の血行は良好のため骨癒合が得やすく骨接合術で癒合する。他方、内出血も多い。75歳以上では転子部骨折が多い。 |
|
| 【大腿骨ステム周囲骨折】 人工股関節全置換術(THA)や大腿骨人工骨頭置換術(BHA)などの大腿骨近位部人工物置換術術後患者が転倒などで受傷して生じる骨折。治療方針は近位部骨折と同じで原則手術となる。手術は可能な限りインプラントを入れた病院で行う(そのため、自院に整形外科があってもインプラントを入れた病院に転院依頼することがある)。 |
|
| 症状 | ①股関節の激痛 ②起立不能・歩行不能(歩けても骨折の否定はできない)、臥位で膝を立てられない ③患側の股関節外旋位・短縮位で搬送される |
| 検査 | 【身体所見】←痛みが強い場合は先に画像検査を行う 視診:大転子部の皮下血腫 触診:鼠蹊部の圧痛、他動的に股関節の内外旋時の疼痛  【画像検査】 【画像検査】①X線:正面と軸位の2方向で撮像、骨折線を探す、骨の皮質が途切れたとことが骨折 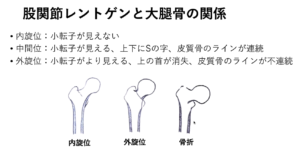 ※骨折線が見えにくい場合は骨折線をイメージしながら読影する ※骨折線が見えにくい場合は骨折線をイメージしながら読影する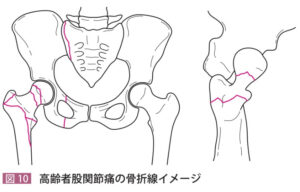 ※骨折がはっきりせず痛みが強い場合、歩行を許可せず免荷してCTやMRIで精査する ※骨折がはっきりせず痛みが強い場合、歩行を許可せず免荷してCTやMRIで精査する②MRI:X線で骨折がはっきりしない場合に施行、T1黒・STIR白で新鮮骨折あり ※筋肉に同様の所見がある場合は筋挫傷の診断となる(内転筋が好発部位) ③CT:MRIがとれない夜間休日に施行、小さな骨折線を探す ※X線で骨折が見えずCTやMRIで骨折がわかるものをoccult fractureという |
【大腿骨頸部骨折】
| ①診断 | 画像から大腿骨頸部骨折と診断し、ベッド上安静とする。 |
| ②分類 | Garden分類する。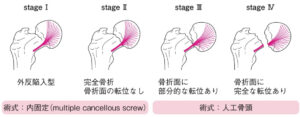 |
| ③治療方針 | 日中なら即時、夜間なら翌朝整形外科にコンサルトし「Garden●の大腿骨頸部骨折」ですと報告する。自院で手術できない場合は速やかに手術のできる病院へ転院させる。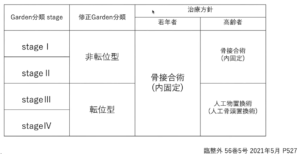 |
| 整形外科 | 治療方針が決定したら48時間以内(可能なら24時間以内)に手術する。 もともと寝たきりの人は保存でみる。 |
【大腿骨転子部骨折】
| ①診断 | 画像から大腿骨転子部骨折と診断、ベッド上安静とする |
| ②治療方針 | 日中なら即時、夜間なら翌朝整形外科にコンサルトし「大腿骨転子部骨折」ですと報告する。 |
| 整形外科 | γネイルを用いた内固定(出血量多い) |
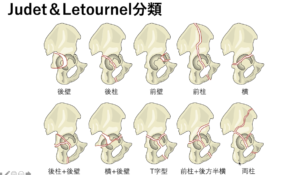
外傷性骨盤骨折の分類
骨盤骨=仙骨+寛骨(腸骨+坐骨+恥骨)
| 寛骨臼骨折 | 前方成分の骨折 | 前壁の骨折 |
| =骨折線が臼蓋まであり | 前柱の骨折 | |
| →ジュデルトゥルネル分類 | 後方成分の骨折 | 後壁の骨折 |
| 後柱の骨折 | ||
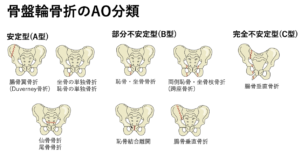
| 骨盤輪骨折 | 安定型(A型) | 腸骨翼骨折(デュヴェルネ骨折) |
| =骨折線が臼蓋になし | =骨折1ヶ所のみ+骨盤輪安定 | 坐骨・恥骨の単独骨折 |
| →AO分類 | 仙骨・尾骨骨折 | |
| 部分不安定型(B型) | 坐骨・恥骨骨折 | |
| =骨盤輪の前方が不安定 | 両側坐骨・恥骨枝骨折(跨座骨折) | |
| 恥骨結合離開 | ||
| 腸骨垂直骨折 | ||
| 完全不安定型(C型) | 骨盤輪二重骨折 | |
| =骨盤輪の前後方が不安定 | ↑別名:マルゲーニョ骨折 |
脆弱性骨盤骨折
| 疫学 | 骨粗鬆症の高齢者に多い |
| 病態 | 成人の骨盤骨折とは全く異なり骨の脆弱性を背景とした低エネルギー外傷によって生じる骨折。仙骨や恥骨が好発部位。脆弱性骨盤骨折は血管損傷を起こすことは稀であり、血行動態は安定しているためIVRの必要はない。多くは安定型の骨折で創外固定も必要なく保存加療となる。 |
| 症状 | ①股関節痛・腰痛・殿部痛 |
| 検査 | 【身体所見】 仰臥位で恥骨結合の圧痛、股関節屈曲位で坐骨の圧痛、側臥位で仙骨の圧痛 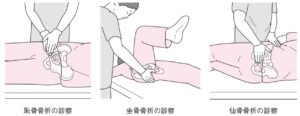 【画像検査】 【画像検査】Xp:恥骨・坐骨・仙骨などに骨折線 CT:Xpで骨盤骨折疑いならCTを撮像し、以下の安定型と部分安定型に分類する。血圧が低い・骨盤周囲の血腫を見たら造影を考慮する。 |
| 治療 | 多くは疼痛で歩けないため入院となるが、安定型の場合は痛みが弱ければ通院も可能。日中なら即時、夜間なら翌朝整形外科にコンサルトする。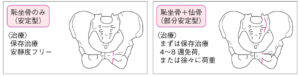 |
股関節脱臼
| 病態 | 股関節が屈曲位にある際、前方から強い外力が大腿骨軸に加わり脱臼する。後方脱臼が多い。ダッシュボード損傷に合併することが多い。 |
| 症状 | 下肢が短縮し、屈曲・内転・内旋位をとる 【合併】 大腿骨頭壊死:脱臼時の血管損傷による。24時間以内に整復しなければ高率に生じる。 その他:坐骨神経損傷、寛骨臼蓋・臼底・骨頭の骨折 |
| 検査 | ? |
| 治療 | 速やかに全身麻酔下で徒手整復 |
【小児】発育性股関節形成不全(旧先天性股関節脱臼)
| 疫学 | 女児に多い(7:1)、発生率:約0.1%、家族内発生 |
| 病態 | 先天的あるいは周産期の要因により、大腿骨頭が関節包をつけたまま脱臼(関節包内脱臼)している疾患。放置すると変形性股関節症に移行するため早期発見が重要。 |
| 症状 | 大腿皮膚溝の非対称:仰臥位で患肢のしわが多く・深い Allis sign:仰臥位で両膝屈曲位で両下肢を揃えると、患肢の膝の位置が低くなる 【幼少期以降】 処女歩行の遅延: Tredelenburg sign:患肢で片足立ちした時、患側は股関節脱臼による外転筋力が低下しており、健側の骨盤が沈下する。 腰椎前弯の増強: |
| 検査 | 【身体検査】 開排テスト:両股関節を90度屈曲・外転させる。抵抗がある場合は異常。 click sign(Ortolani法):仰臥位で両股関節90度屈曲+膝関節最大屈曲位から、股関節を大腿骨長軸方向に軽く押し付けると脱臼音を触知する。 telescoping sign:仰臥位で大腿長軸方向への上下運動、大腿上端の異常な上昇・下降を感じる。 【画像検査】 エコー:股関節脱臼を確認 単純X線:大転子の高位・突出が見られる(通常、大転子は坐骨結節と上前腸骨棘を結ぶローザーネラトン線上で触知される) |
| 治療 | 【8ヶ月未満】リーメンヒューゲル装具で股関節を90度屈曲位に保持する。 【8ヶ月以上】オーバヘッド牽引→徒手整復 【3歳以上】手術 【生活指導】オムツカバーはバンド幅が狭いもの。股関節が開排する状態で抱っこする。 |
膝の痛み(膝関節の異常)
膝関節痛の鑑別(Ottawa/Pittsburgh膝外傷ルールを含む)
| ①鑑別 | 大腿骨遠位部骨折、脛骨高原骨折、膝蓋骨骨折、膝蓋骨脱臼、膝半月板損傷、膝MCL損傷、膝ACL損傷 |
| ②症状 | ・膝全面の強打:膝蓋骨骨折疑い |
| ③身体所見 | ・大腿骨遠位部に著名な圧痛:大腿骨遠位部骨折疑い ・脛骨近位部に著名な圧痛:脛骨高原骨折疑い ・膝蓋骨に著名な圧痛:膝蓋骨骨折疑い |
| CPR | Ottawa/Pittsburgh膝外傷ルール:X線検査を施行するか否かのルール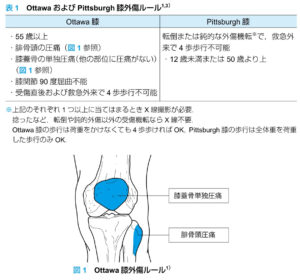 |
| ④X線 | ・大腿骨遠位部骨折/脛骨高原骨折疑い:正面と側面の2方向 ・膝蓋骨骨折疑い:正面、側面、スカイラインの3方向 ※スカイライン:膝関節を90度屈曲した状態で撮影する方法 |
大腿骨遠位部骨折
| 疫学 | 大腿骨骨折の約6% |
| 病態 | 若年者の高エネルギー外傷と高齢者の低エネルギー外傷によるものの2峰性分布。高エネルギー外傷は膝を曲げたたまま強い力が加わると生じることが多く、自動車運転中のダッシュボード損傷やオートバイ転倒が本疾患を疑うきっかけとなり、約10%は開放骨折とされる。 |
| 症状 | ①膝関節痛:痛みで歩行困難のため車椅子で来院 |
| 検査 | 【身体所見】 膝関節腫脹(関節内血腫のため)、骨折部の顕著な圧痛 【画像検査】 ①X線:正面と側面の2方向で撮像、骨折線をイメージしながらAO分類を行う ②CT:X線で骨折線がわかりにくい場合や治療方針の決定の場合に施行 関節内骨折はX線で骨折線がわかりにくいため正面像ではY字をイメージする 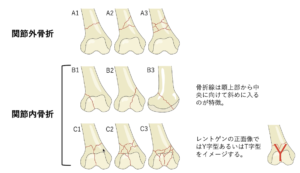 |
| 転帰 | 診断後は即整形外科コンサルト(基本、全例手術) |
脛骨高原骨折(プラトー骨折)
| 病態 | 若年者の高エネルギー外傷と高齢者の転倒による低エネルギー外傷によるものの2峰性分布。高エネルギー外傷は歩行中に車のバンパーに直接膝をぶつけられる、高所転落で膝を伸ばした状態で着地して高原に長軸方向から外力が加わり生じる。ほとんどの高原骨折は外側骨折±内側骨折となるため、必ず外側の骨折線を探す。 |
| 症状 | ①膝関節痛:痛みで歩行困難のため車椅子で来院 合併症:半月板損傷、靭帯損傷 |
| 検査 | 【身体所見】 膝関節腫脹(関節内血腫のため)、骨折部の顕著な圧痛 【画像検査】 ①X線:正面と側面の2方向で撮像、骨折線をイメージしながらSchatzker分類を行う ②CT:X線で骨折線がわかりにくい場合や治療方針の決定の場合に施行 骨折の形状は高原が沈み込む陥没骨折か縦割れする縦列骨折の2パターン 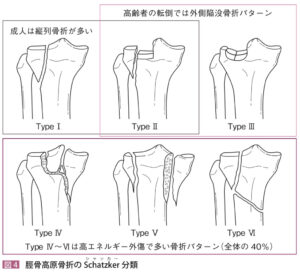 ③MRI:半月板損傷や靭帯損傷の評価のため後日整形外科が撮像 ③MRI:半月板損傷や靭帯損傷の評価のため後日整形外科が撮像 |
| 転帰 | 診断後は日中や転位が強い場合は即時整形外科にコンサルト(転位が5mm以上は手術)、転位が少なく夜間・休日なら入院して翌朝整形受診。 |
| 固定 | 入院して整形受診待ちの場合、長下肢ギプスや装具で固定 |
膝蓋骨骨折
| 疫学 | 全骨折の1% |
| 病態 | 膝屈曲位での転倒など膝全面への直達外力で受傷して生じる。骨折は横骨折、縦骨折、粉砕骨折がある。横骨折は大腿四頭筋腱と膝蓋腱に引っ張られ上下方向に明瞭な離開を示すが、縦骨折はそれがなくスカイラインViewで確認する。 |
| 症状 | ①膝関節痛:足をつく程度は可能 |
| 検査 | 【身体所見】 膝関節腫脹(関節内血腫のため)、骨折部の顕著な圧痛 【画像検査】 ①X線:正面、側面、スカイラインの3方向で撮像し骨折線を探す ②CT:X線で骨折線がわかりにくい場合や治療方針の決定の場合に施行 |
| 固定 | ニーブレースで固定し松葉杖を使用 |
| 転帰 | 固定後、整形外科を予約し、当日もしくは帰宅して後日受診。骨折線の離開が大きくなければ保存加療、転位が3mm以上は手術の可能性あり。膝蓋骨骨折は立位膝伸展位では膝蓋骨に荷重がかからない(膝蓋骨が左右に動く)ため、約4〜6週間で骨癒合が期待できる。 ①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②挙上:患肢の下に枕など入れて高くする ③疼痛:アセトアミノフェン |
膝半月板損傷
| 疫学 | 膝内障で最多。 |
| 病態 | 体重を負荷した状態で、膝関節屈曲位で異常な回旋力が加わると大腿骨と脛骨の間に挟まれて半月板が損傷する。半月板は外1/3しか栄養血管がないため自然修復は難しい。スポーツ外傷では前十字靭帯損傷と合併しやすい。 |
| 症状 | ①受傷直後:激痛、関節腫脹 ②運動時疼痛、膝の引っ掛かり、異常音(クリック) ③断裂した半月板が顆間窩に嵌頓し、膝が屈曲したまま伸展不能となる(ロッキング) ④関節水腫による膝蓋跳動を認める場合もある |
| 検査 | 【徒手検査】 McMurrayテスト:仰臥位にて、検者が他動的に膝を最大屈曲位にし、内側と外側の関節裂隙に指を当てた状態で下腿に内旋・外旋ストレスを加えながら膝を徐々に伸展させる。内旋時に疼痛またはクリック触知で内側半月板損傷、外旋時に疼痛またはクリック触知で外側半月板損傷とわかる。 Apleyテスト:伏臥位で膝を90度屈曲位にし、検者が大腿を固定し足底を下方に押し込みながら下腿を回旋させる。外旋時に内側に疼痛で内側半月板損傷、内旋時に外側に疼痛で外側半月板損傷とわかる。 【画像検査】 MRI:T2強調で半月板損傷部が高信号 |
| 治療 | 関節鏡下半月板縫合術または部分切除術 |
膝靭帯損傷
| 前十字靭帯(ACL)損傷 | 後十字靭帯(PCL)損傷 | |
| 病態 | 着地時に急停止や方向転換で靭帯断裂。約半数に半月板損傷を合併する。 | ダッシュボード損傷など交通外傷、スポーツ外傷で膝前面を強く打撲して靭帯断裂。 |
| 症状 | ①受傷時激痛とともにブツッと断裂音 ②関節腫脹、ときに関節血症 ③陳旧例では膝崩れ感、膝不安定感 |
①受傷時疼痛 ②打撲による膝皮膚損傷 ③陳旧例では膝不安定感 |
| 検査 | 【徒手検査】 前方引き出しテスト:陽性率低いため割愛。 Lachmannテスト:陽性率90%。仰臥位で膝約20度屈曲位にし、検者が大腿を固定し頸骨近位部を上方に引く。陽性では1cm以上引き出され停止点の感覚はない。 |
【徒手検査】 後方引き出しテスト:割愛 Saggingテスト:割愛 |
| 治療 | 自家腱を用いた靭帯再建術 スポーツ復帰には半年〜1年かかる |
保存療法が多い(装具着用、大腿四頭筋の筋力訓練) |
内側側副靱帯(MCL)損傷
| 疫学 | 膝靭帯損傷で最多 |
| 病態 | スキーなどスポーツ中の接触事故により靭帯断裂(大腿骨付着部が多い)。 |
| 症状 | 膝内側の疼痛・腫脹 陳旧例では膝不安定感 |
| 検査 | 【徒手検査】 外反ストレステスト:仰臥位で膝関節約30度屈曲位にし、検者が強制的に膝外反させる。疼痛や動揺性があれば陽性とする。 |
| 治療 | 保存療法が多い |
下肢の痛み
下腿骨折(脛骨骨幹部骨折)
| 病態 | 脛骨骨幹部は筋肉や皮下組織が少なく、骨折により外部へ骨断端が突出しやすく、開放骨折の好発部位となる(必ず脱衣させて診察、脱げない場合は服を切る)。疼痛部に裂創がないか確認し、あればガスチロ分類を行う。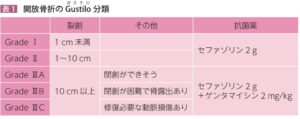 |
| 症状 | ①スネ付近の疼痛 |
| 検査 | 【身体所見】 骨折部腫脹、骨折部の顕著な圧痛 【画像検査】 ①X線:正面と側面の2方向で撮像 ②CT:開放骨折の評価(骨折部周囲のエアー) ③造影CT:バイタル不安定など主要動脈損傷の疑いの場合 |
| 転帰 | 開放骨折がある場合、感染予防のため抗菌薬投与を受傷から3時間以内、洗浄は6時間以内に行う。抗菌薬の初回投与量は腎機能に関わらずTop doseで投与する。開放骨折かどうかわかりにくい場合は洗浄して確認する。 創部を生食ガーゼで覆い、骨折部はアルミフェンスシーネで副子固定する。緊急手術となるため、処置と並行して即時整形外科へコンサルトする。 創部を生食ガーゼで覆い、骨折部はアルミフェンスシーネで副子固定する。緊急手術となるため、処置と並行して即時整形外科へコンサルトする。 |
| 入院後 | 【コンパートメント症候群に注意】 脛骨骨幹部骨折の約8%にコンパートメント症候群を認め、開放骨折がない場合も注意が必要となる。骨折で大量の血液がコンパートメントに流れ込むと、筋肉圧挫滅や虚血神経障害をきたす。初期症状は疼痛悪化や感覚障害がメインで、足趾を他動的に屈曲伸展させて疼痛が惹起されたらコンパートメント症候群を疑い、区画圧を測定する。圧が30mmHg以上の場合は筋膜を切開する除圧治療を行う。 |
足首の痛み(足関節痛)
アキレス腱断裂
| 病態 | 腓腹筋の緊張時に足関節に急激な背屈力が加わり、多くは完全に腱断裂する。 |
| 症状 | ①断裂部疼痛(歩行は可能) ②つま先立ちできない(底屈は可能) |
| 検査 | 断裂部に皮膚の上から陥凹を触知する Thompsonテスト:伏臥位で膝関節90度屈曲位にし、下腿三頭筋をつかんでも底屈しない場合は陽性(アキレス腱の完全断裂) |
| 治療 | 【保存療法】 尖足位にして足関節背屈制限装具の装着 |
足関節痛の鑑別
| ①鑑別 | ・足関節骨折(果部骨折、ピロン骨折、メゾヌーブ骨折、距骨骨折) ・第5中足骨骨折 ・足関節捻挫(ATFL損傷、遠位脛腓靭帯損傷) ・脛骨遠位端骨折(小児の骨端線骨折) |
| ②症状 | ・足首を捻って痛めた:足関節骨折、足関節捻挫、第5中足骨骨折、脛骨遠位端骨折 |
| ③身体所見 | ・下腿や膝関節付近の圧痛:メゾヌーブ骨折疑い |
| CPR | Ottawa足関節のルール:4ヶ所の骨に圧痛がなく、4歩以上歩くことができれば足関節骨折は除外でき、X線不要というルール(実際にはほぼ全例でX線撮影するのであくまで補助的に利用するくらい)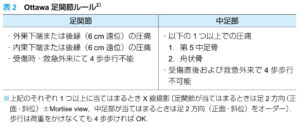 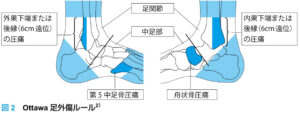 |
| ④X線 | ・足関節骨折や捻挫疑い:正面+側面2方向+斜位2方向の4方向で撮像 ・メゾヌーブ骨折疑い:膝〜足までの下腿画像追加 |
| ⑤エコー | ・損傷したATFLを評価できる |
足関節骨折(足関節果部骨折、Pilon骨折、Maisonneuve骨折)
| 病態 | 足関節を形成する脛骨の内側(内果)、脛骨の背側(後果)、腓骨(外果)の骨折を果部骨折といい、2ヶ所骨折すると二果骨折、3ヶ所骨折すると三果骨折という。外果骨折や内果骨折は良くあるが、後果骨折単独は稀。受傷機転は強く足を捻る、または、足が地面に固定されて下腿を捻る場合に生じる。 |
| 脛骨の天蓋の部分が骨折する関節内骨折をピロン骨折(脛骨天蓋骨折)と言い、高所転落や車の正面衝突など高エネルギー外傷で生じることが多い。ピロン骨折に果部骨折を併発することもあるが、天蓋が壊れていれば全てピロン骨折と呼ぶ。 | |
遠位脛腓靱帯損傷+下腿骨間膜損傷+腓骨近位端骨折をメゾヌーブ骨折といい、多くは内果骨折も伴う。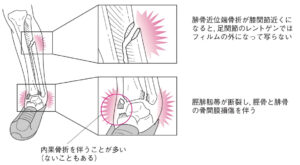 |
|
| 症状 | ①足関節痛:痛みで歩行困難(転位が少ない場合は歩けることもある) |
| 検査 | 【身体所見】 足関節腫脹、骨折部の顕著な圧痛、下腿や膝関節付近の圧痛あればメゾヌーブ骨折疑う 【画像検査】 ①X線:正面+側面2方向+斜位2方向で撮像、内果・後果・外果・天蓋の骨折線を探す、下腿や膝関節付近の圧痛あれば下腿の画像も追加する ②CT:X線で骨折線がわかりにくい場合や治療方針の決定の場合に施行 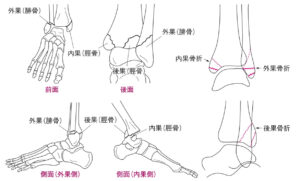 ←果部骨折は骨折線が関節面に到達しない ←果部骨折は骨折線が関節面に到達しない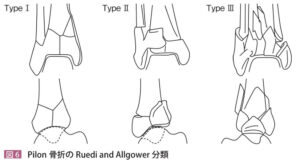 ←上が正面、下が側面像 ←上が正面、下が側面像 |
| 固定 | 後方固定+松葉杖。メゾヌーブ骨折の場合は、腓骨の近位端より中枢まで後方固定を伸ばす。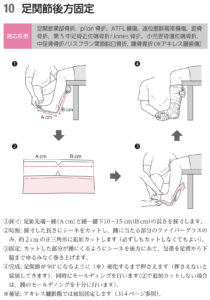 |
| 転帰 | 転位の強い外果骨折・内果骨折、二果骨折、三果骨折、ピロン骨折、メゾヌーブ骨折は手術の可能性があるため日中は即時整形コンサルト(特に二果骨折、三果骨折、ピロン骨折は脱臼骨折の場合があるためすぐに整復が必要)、夜間・休日は後方固定+松葉杖で入院または帰宅して後日手術となる。転位の少ない外果骨折・内果骨折は同様に固定後、整形外科を予約し、当日もしくは帰宅して後日受診。 ①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②挙上:患肢の下に枕など入れて高くする ③疼痛:アセトアミノフェン |
足首の捻挫(ATFL損傷、遠位脛腓靭帯損傷)
| 疫学 | スポーツ外傷の中で最多 |
| 病態 | 捻挫は、主に関節可動域を超える運動を強制された時に起こる関節支持組織(靱帯、関節包)の損傷であり、関節面の位置関係は正常。足関節の内反による前距腓靱帯(ATFL)損傷が多く、CFL損傷を伴うこともある。 |
| 症状 | ①足関節痛:軽症は歩行に問題ないが、重症では歩行困難となる ②皮下血腫:受傷翌日以降に足首より下に紫斑が出てくることが多い |
| 検査 | 【身体所見】 ①ATFL付近の圧痛(遠位脛腓靭帯損傷も同部位の圧痛あり)  ②スクイージングテスト:陽性の場合は遠位脛腓靭帯損傷を疑う ②スクイージングテスト:陽性の場合は遠位脛腓靭帯損傷を疑う 【画像検査】 【画像検査】①X線:正面+側面2方向+斜位2方向で撮像、骨折線なし。 |
| 転帰 | 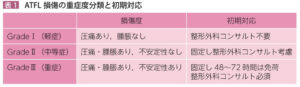 GradeⅠではコンサルトなしに帰宅だが、症状が長引くようであれば整形外科受診するよう伝える。GradeⅡ以上は固定し、後日整形外科を受診。遠位脛腓靭帯損傷疑いの場合、ATFL損傷より機能障害や疼痛が遷延するためGradeⅡ以上と同様の対応。 GradeⅠではコンサルトなしに帰宅だが、症状が長引くようであれば整形外科受診するよう伝える。GradeⅡ以上は固定し、後日整形外科を受診。遠位脛腓靭帯損傷疑いの場合、ATFL損傷より機能障害や疼痛が遷延するためGradeⅡ以上と同様の対応。①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②挙上:患肢の下に枕など入れて高くする ③疼痛:アセトアミノフェン |
| 固定 | 後方固定+松葉杖。 |
距骨骨折
| 疫学 | 足関節骨折の約5%と比較的稀な骨折 |
| 病態 | 距骨骨折は、骨折線が縦断して距骨頸部に明瞭に認めるMajor骨折(4割)と剥離骨折となり骨折線微妙なMinor骨折(6割)に大別できる。距骨は阻血されやすいため、小さな剥離骨折でも骨融合が得られず偽関節になりやすいので骨折を見つける必要がある。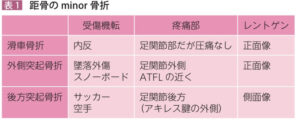 |
| 症状 | 頸部骨折:高エネルギー外傷によって出現 滑車骨折:足首を捻って出現し歩行困難となる 外側突起骨折:ほとんどがスノボによる墜落外傷で出現 後方突起骨折:サッカーなどの蹴る動作によるスポーツ外傷で出現 |
| 検査 | 【身体所見】 骨折部の圧痛(滑車骨折を除く) 【画像検査】 ①X線:正面+側面2方向+斜位2方向で撮像、内果・後果・外果・天蓋の骨折線を探す、下腿や膝関節付近の圧痛あれば下腿の画像も追加する ②CT:X線で骨折線がわかりにくい場合や治療方針の決定の場合に施行 ③MRI:後日整形外科で行う 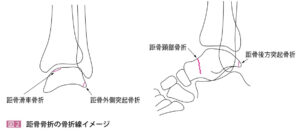 |
| 転帰 | Major骨折は手術の可能性があるため日中は即時整形コンサルト、夜間・休日は後方固定+松葉杖で入院または帰宅して後日手術となる(脱臼骨折の場合があるためすぐに整復が必要)。Minor骨折は同様に固定後、整形外科を予約し、当日もしくは帰宅して後日受診。 ①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②挙上:患肢の下に枕など入れて高くする ③疼痛:アセトアミノフェン |
| 固定 | 後方固定+松葉杖。 |
第5中足骨近位端骨折(ハイヒール骨折)
| 病態 | 足首を捻って足関節が内反すると、腓骨筋が牽引され、腓骨筋腱付着部の第5中足骨が剥離骨折する。なお、第5中足骨骨幹部が骨折するJones骨折は直接ぶつけることで生じる。第5中足骨は虚血になりやすく、偽関節のリスクが高いため骨折を見つける必要があり、Jones骨折の場合は特に注意が必要である。 |
| 症状 | ①足の外側の疼痛 |
| 検査 | 【身体所見】 第5中足骨近位部の腫脹・皮下出血・圧痛 【画像検査】 ①X線:正面+側面2方向+斜位2方向で撮像、骨折線を探す ②CT:X線で骨折線がわかりにくい場合や治療方針の決定の場合に施行 ③MRI:後日整形外科で行う |
| 固定 | 後方固定+松葉杖。 |
| 転帰 | 固定後、整形外科を予約し、当日もしくは帰宅して後日受診。骨折線の離開が3mm以上あれば手術を考慮し、離開がなければ保存加療とする。 ①冷却:湿布は使用せず、タオルの上からじんわりと冷やす ②挙上:患肢の下に枕など入れて高くする ③疼痛:アセトアミノフェン |
足背の痛み
中足骨骨折、リスフラン関節脱臼骨折
| 病態 | 【中足骨骨折】 つま先で強く着地する、高エネルギー外傷で直接足の甲をぶつけることで中足骨が骨折する。 |
| 【リスフラン関節脱臼骨折】 中足骨骨折にリスフラン関節脱臼を伴うもの。この場合、まず第2中足骨が側方転位するので、それがあればリスフラン関節脱臼骨折と診断する。 |
|
| 症状 | ①足背部疼痛 |
| 検査 | 【身体所見】 第5中足骨近位部の腫脹・皮下出血・圧痛 【画像検査】 ①X線:正面+斜位2方向で撮像、骨折線を探す |
| 転帰 | 中足骨骨折のみ:後方シーネ固定 |



コメント