脳出血(脳溢血)cerebral hemorrhage
| 疫学 | 特に日中活動時に好発 |
| 病態 | 高血圧など種々の原因により脳内の動脈が破綻し、脳実質内に出血をきたした疾患。高血圧性脳出血では、穿通枝が持続する高血圧により血管壊死し、同部に形成された小動脈瘤の破綻により生じる。 |
| 分類 | 脳出血を見たら、まず局所診断を行い、非高血圧性の場合は原因検索を行う。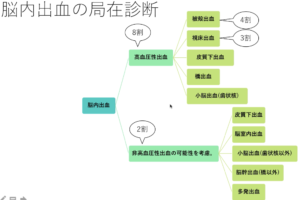 ①被殻出血(約30%) ①被殻出血(約30%)②視床出血(約25%) ③脳幹(橋)出血(約10%) ④小脳出血(約8%) ⑤皮質下出血(約20%):非高血圧性が原因の頻度が比較的高い |
| 原因 | ①高血圧性脳出血:出血近傍にAVMや脳腫瘍など二次性出血の原因がないもの。深穿通動脈に高血圧性のラクナ梗塞や出血の既往を認めることが多い。 ②非高血圧性脳出血:非高血圧性の可能性がある場合はMRIなどで原因検索を行う。  |
| 症状 | 【頭蓋内圧↑症状】 ①突然の激しい頭痛:髄膜圧迫されるため ②意識障害:橋出血は脳幹網様体を圧迫、被殻出血と視床出血は血腫が大脳皮質を圧迫 ③悪心・嘔吐:CTZが圧迫されるため 【血腫による圧迫で局所神経症状】 片麻痺:被殻出血と視床出血は内包後脚を圧迫し錐体路障害+→バレー徴候で確認 四肢麻痺:橋出血は左右の錐体路を圧迫する 感覚障害:視床出血と被殻出血と橋出血は感覚伝導路の視床、橋を圧迫する その他、構音障害、失語、視野障害(瞳孔不同)など |
| 検査 | 【画像検査】 頭部CT:出血部位に高吸収域(HbがX線を吸収しやすいため) ①脳出血を確認したら随伴所見5つを必ず確認 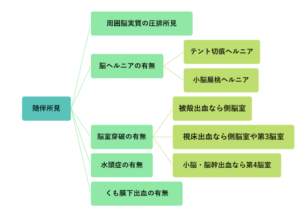 ②コンサルトに備え手術適応を確認 ②コンサルトに備え手術適応を確認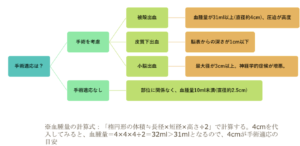 |
| 初期 | ①降圧薬を静注しsBP140以下に下げる。 例:ニカルジピン10mg/10mL 5A 3mL/hrより開始 sBP140以上で1mL/hrずつ増(最大15mL/hr)、sBP140未満で1mL/hrずつ減・OFF可 ②頭蓋内圧亢進の場合 グリセロールなどの抗浮腫薬を静注(抗浮腫薬は基本使わない) |
| 治療 | 出血部位に関係なく血腫量10mL未満では手術適応なし 開頭血腫除去術:小脳出血・被殻出血・皮質下出血 ※皮質下出血では脳表から深さ1cm以下のものでは手術適応 脳室ドレナージ術:脳ヘルニア徴候を認める急性水頭症 |
【脳出血のMRI】
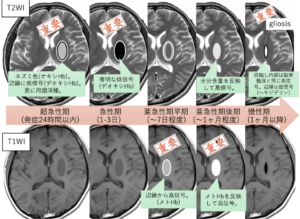
| 時期 | ヘム鉄の変化 | T1WI | T2WI |
| 超急性期:〜24時間 | オキシHb | 軽度低信号 | 軽度高信号 |
| 急性期:24〜48時間 | デオキシHb | 軽度低信号 | 低信号 |
| 亜急性期:2〜7日 | メトHb(細胞内) | 高信号 | 低信号 |
| 亜急性期:7日〜1ヶ月 | メトHb(溶血後) | 高信号 | 高信号 |
| 慢性期:1ヶ月〜 | ヘモジデリン | 低信号 | 低信号+中心高信号 |
T2*でヘモジデリン沈着確認
【出血部位別の特徴】
| 被殻出血 | 視床出血 | 脳幹(橋)出血 | 小脳出血 | |
| 破綻血管 | レンズ核線条体A | 視床穿通Aなど | 橋A | 上小脳A |
| 眼球運動 | 病側への共同偏視(び→被) | 鼻先凝視 (視床→中心) |
正中位固定 著しい縮瞳 |
健側への共同偏視 |
| 意識障害 | + | + | 強い意識障害 | 初期はなし |
| 頭痛 | + | + | 意識障害のため無 | 激しい後頭部痛 |
| 悪心・嘔吐 | ± | ± | + | 反復性+ |
| 運動障害 | 対側の片麻痺 →内包後脚近い |
対側の片麻痺 →内包後脚近い |
四肢麻痺 →左右錐体路× |
麻痺なし 運動失調+ |
| 感覚障害 | 対側の感覚障害 | 対側の感覚障害 | 両側の感覚障害 | 感覚障害なし |
| 顔面神経麻痺 | 中枢性 | 中枢性 | 末梢性 | ー |
| その他 | 失語症 | めまい→歩行障害 | ||
| 手術適応 | 血腫31mL以上、圧迫所見高度 | なし | なし | 最大径が3cm以上 |
もやもや病(Willis動脈輪閉塞症)
| 疫学 | 10歳以下、30〜40歳代に好発(二峰性) |
| 病態 | 両側性の内頸A終末部の狭窄により前・中大脳Aの血流が低下。その結果、側副血行路(もやもや血管)が形成される疾患。原因は不明。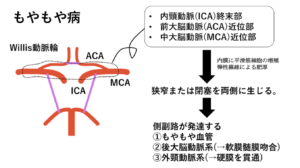 |
| 症状 | 【小児】過呼吸→アルカローシス→脳血管収縮→脳虚血症状:過換気後の意識消失、麻痺様の脱力発作など 【成人】1:1の割合で脳虚血・脳出血症状:閉塞は前方循環系に好発する、出血は側副血行路破綻や脳動脈瘤破裂で生じる |
| 検査 | 【画像検査】 MRI:基底核部にもやもや血管の断面が点状の無信号域(flow void)として確認 脳血管撮影やMRA:内頸A終末部狭窄ともやもや血管を確認 |
| 治療 | 血行再建のため外頸Aの浅側頭A→中大脳Aへ直接バイパスする(STA-MCA吻合術) |
脳動静脈奇形(AVM)
| 疫学 | 20〜40歳代に好発、男性に多い(2:1) |
| 病態 | 毛細血管を通さず脳の動静脈がつながりnidus(異常な血管の塊)を形成する先天性奇形。脳血管奇形で最多。1年に3%の確率で破綻するため治療が必要になる。 |
| 症状 | 【nidus未破綻】脳実質を圧迫し、痙攣発作、進行性の片麻痺、頭痛などを起こす 【nidus破綻】脳出血やSAHを起こす |
| 検査 | 【画像検査】 CT:nidusの石灰化を認める場合あり、造影CT(CTA)でnidusを確認 MRI:T1やT2で蛇行したflow void(無信号)を描出、MARで高信号のnidusを確認 脳血管造影:確定診断や術前評価に必須(Spetzlerの重症度分類) |
| 治療 | 開頭によるnidus全摘、ガンマナイフ AVM前処置で流入動脈塞栓術 |
硬膜動静脈瘻
| 疫学 | 40〜60歳に多い |
| 病態 | 硬膜内に発生する動静脈シャントで、先天性と後天性のものがある。横・S状静脈洞(60%)、海綿静脈洞(20〜30%)に好発する。多くは良性の経過をたどり、時に自然退縮するものもあるが、悪性の経過をたどり、致死的な脳出血を起こすこともある。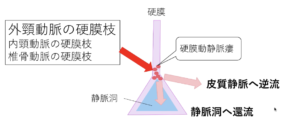 |
| 症状 | 横・S状静脈洞:血管雑音、頭痛、局所神経症状、脳出血、SAH 海綿静脈洞:眼球突出、結膜の充血浮腫、血管雑音 |
| 検査 |  臨床予後予測としてBorden分類が用いられる。 |
| 治療 | 経動脈および経静脈塞栓術、流出静脈の結紮術、定位的放射線治療 |
脳ヘルニア
頭部外傷を参照
水頭症
正常圧水頭症(NPH)
| 病態 | 脳室は拡大しているが、髄液圧は正常である状態のもの。 特発性(iNPH):60〜70歳代に好発 続発性(sNPH):くも膜下出血の慢性期、頭部外傷後、髄膜炎後(交通性水頭症) |
| 分類 | 交通性:炎症が原因で目詰まりがあり髄液がくも膜顆粒から静脈洞に流出できない病態 非交通性:髄液循環路障害により髄液が脳室からくも膜下腔に流出できない病態 |
| 症状 | 【三主徴】全て満たすのは半数程度 ①歩行障害:バランスを保つため開脚・すり足・小刻み歩行 ②認知障害:記銘力低下・動作緩慢・スイッチが切れたようにパワーがない ③尿失禁:過活動膀胱から切迫性尿失禁に至る場合が多い |
| 検査 | 【画像検査】 頭部CT・MRI:DESHが特徴(不均衡な所見を示す水頭症で、正常圧水頭症に特徴) ①脳室拡大:Evans index 0.3以上、冠状断像で脳梁角90°以上 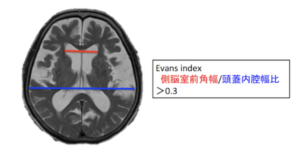 ②シルビウス裂拡大 ③高位円蓋部および正中部の脳溝・くも膜下腔の狭小化 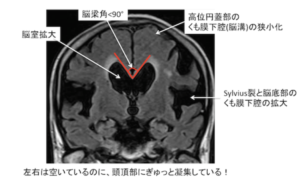 ④側脳室下角の拡大(ニコニコサイン) 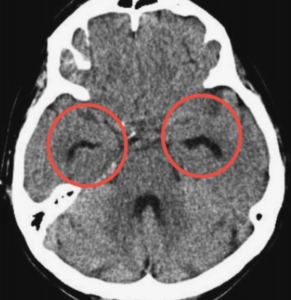 |
| 治療 | 【髄液排除試験(CSF tap test)】 腰椎穿刺で髄液を約30mL排除し症状改善の有無を確認 【髄液短絡術】 VP(脳室腹腔)シャント、LP(腰椎腹腔)シャント |



コメント