結晶誘発性関節炎
| 結晶 | 病名 |
| ピロリン酸Ca結晶 | CPPD症(偽痛風) |
| 尿酸Na結晶 | 痛風 |
| ハイドロキシアパタイト(塩基性リン酸Ca) | ? |
| シュウ酸Ca | ? |
| ステロイド結晶(関節注射されたステロイド薬) | ? |
痛風と偽痛風の比較
| 痛風 | 偽痛風 | |
| 原因物質 | 尿酸 | ピロリン酸カルシウム(CPP) |
| 男:女 | 20:1(男性に多い) | 性差なし |
| 好発年齢 | 30~50歳代 | 60歳以上 |
| 好発部位 | 第1中足趾節関節 | 膝関節 |
| 高尿酸血症 | あり | なし |
| X線所見 | 石灰化像なし | 石灰化像あり |
| 結晶の性状 | 針状 | 方形 |
偽痛風(CPPD症:ピロリン酸Ca結晶沈着症)
| 疫学 | 高齢者に好発(55歳未満は稀) |
| 誘因 | 外傷や手術などのストレス、脱水、変形性関節症(OA)、薬剤など |
| 病態 | ピロリン酸Ca結晶が関節腔内に析出して炎症きたす関節炎。CPPD症による急性関節炎を偽痛風という。偽痛風は4〜6時間で最大の痛みとなり、数日〜2週間程度で改善することが多いが、数週〜数ヶ月持続することもある。好発部位は膝>手首>足首>肘>足指>肩>股関節の順であり、他にも軸椎歯突起に生じる(小関節は稀)。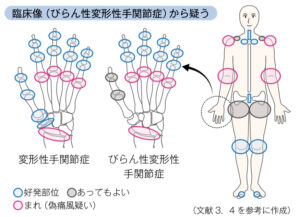 |
| 分類 |  |
| 症状 | ●急性関節炎の場合 関節の疼痛発赤腫脹熱感、発熱や炎症反応を伴うこともある ●頸椎偽痛風(crowned dens syndrome)の場合 首が回らない(首が傾いたまま受診してくる)、首が固い |
| 検査 | 【血液検査】 55歳未満の場合は二次性(4H)を否定するためCa、P、Fe、Mg、ALPを確認  【画像検査】 【画像検査】単純X線:関節軟骨の線状石灰化像、関節裂隙に層状石灰化 ※画像所見があっても結晶誘発性関節炎と診断できるだけでCPPD症とは限らない 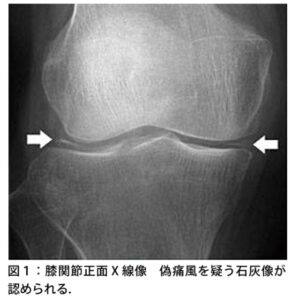 エコー:膝関節の硝子軟骨内に石灰化を認めればCPPD症を疑う エコー:膝関節の硝子軟骨内に石灰化を認めればCPPD症を疑う頸部CT:crowned dens syndromeの場合、軸椎歯突起後方の環椎横靱帯の石灰化所見が見える。 【関節穿刺】 急性期に穿刺し、関節液を偏光顕微鏡で観察し、方形・棒状の結晶を確認(確定診断) ※ただし、化膿性関節炎や関節リウマチなどに合併することもあるため慎重に診断すべし |
| 治療 | ①無症候性:経過観察 ②有症状:安静、クーリング、関節穿刺で除圧、NSAIDs(腎機能悪ければステロイド) |
高尿酸血症の診察
痛風発作(急性痛風性関節炎)
| 症状 | ①前兆(ムズムズ感)から24時間以内に疼痛のピークが単関節〜多関節に生じる ②微熱や歩行困難を伴うこともある(2週間以内に自然に軽快) 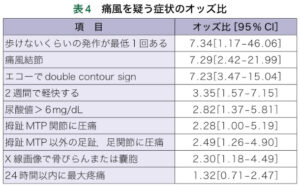 |
| 所見 | ①痛風結節:温度の低い第1MTP関節、アキレス腱、耳介などに好発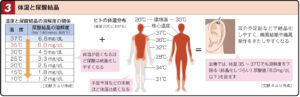 ②痛風発作時:関節表面の発赤(第1MTP関節・足関節・膝関節に多い) ②痛風発作時:関節表面の発赤(第1MTP関節・足関節・膝関節に多い) |
| 検査 | ①エコー:軟骨表面の線状エコー像(double contour sign)や雪嵐状(snow storm appearance)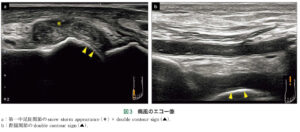 ②X線:長期間痛風発作を繰り返している場合、関節面に骨棘様変化、関節面からやや離れた部位に辺縁明瞭な骨びらんを認める ②X線:長期間痛風発作を繰り返している場合、関節面に骨棘様変化、関節面からやや離れた部位に辺縁明瞭な骨びらんを認める③関節液穿刺:急性期に穿刺し、偏光顕微鏡 or グラム染色で針状結晶(確定診断) |
| 経過 | 痛風は前兆期→極期(痛みのピーク)→回復期を繰り返す。発作を繰り返すと発作間隔が短くなり、多関節炎となり、さらに発作期間も長くなる。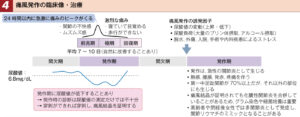 |
| 生活 | ①食事療法、②飲酒制限、③局所アイシング |
| 薬物 | ①発作の前兆・初期:コルヒチン ②発作極期:NSAIDsの短期大量投与 |
①高尿酸血症の概要と診断
| 病態 | プリン体は経口摂取だけでなく、肝臓で糖新生によるプリン体の合成や核酸(AとG)の分解産物によるプリン体産生により上昇する。摂取量&合成量が腎臓と腸管からの排泄量を上回ると高尿酸血症となる。尿酸の溶解度が低下すると尿酸結晶ができ、それをマクロファージが貪食して炎症が生じる(痛風発作)。体温が低い末梢は溶解度が低下し痛風発作を生じやすい。痛風発作を繰り返すと慢性炎症により肉芽を形成し痛風結節となる。尿酸結晶が腎臓に生じると腎機能低下(尿蛋白陽性)や尿酸結石を生じる。 |
| 定義 | 血清尿酸値7.0mg/dL以上で高尿酸血症と診断 |
③二次性高尿酸血症を除外
二次性は多くないが、該当すれば原疾患を治療するアプローチとなる。
| 遺伝疾患 | ①Lesch-Nyhan症候群 ②ホスホリボシルピロリン酸合成酵素亢進症 ③先天性筋原性高尿酸血症 ④ダウン症候群 ⑤家族性若年性高尿酸血症性腎症 |
| 細胞増殖・組織破壊 | ①悪性腫瘍、腫瘍崩壊症候群 ②尋常性乾癬 ③二次性多血症 ④溶血性貧血 ⑤横紋筋融解症 |
| 腎疾患 | ①慢性腎疾患 ②多発性嚢胞腎 ③鉛中毒・鉛腎症 |
| 内分泌代謝疾患 | ①甲状腺機能低下症 ②1型糖尿病 ③脱水 |
| 薬剤性 |  |
④無症候性高尿酸血症
| 生活指導のみ | ①尿酸8.0未満 |
| ②尿酸8.0以上で確認すべき既往症なし | |
| 生活指導+薬物療法考慮 | ①尿酸9.0以上 |
| ②尿酸8.0以上で確認すべき既往症あり |
⑤生活指導
| ①食事療法 | ・プリン体の多い食事を制限、または水溶性のプリン体の煮汁を摂取しない ・果糖やキリトールはプリン体分解を亢進し尿酸値を上昇させるため摂取は適量で |
| ②飲酒制限 | ・アルコール自体にプリン体を含有しており、特にビールで多い ・アルコール過剰摂取で内因性プリン体分解亢進で尿酸値が上昇する |
| ③運動療法 | ・歩行、ジョギング、サイクリングなど有酸素運動を毎日30分以上行う ・短時間の激しい運動はATP分解による尿酸産生亢進により尿酸値を上昇させる |
⑥薬物療法
薬物療法は日本と欧米では異なるため、エビデンスを説明した上で無症候性高尿酸血症では薬物を行うかは患者と相談して決める。
ただし、CKDを有する無症候性高尿酸血症患者への尿酸降下薬の使用はエビデンスで効果が示されておらず、非専門医は尿酸降下薬を原則使用しない。
| アロプリノール | フェブキソスタット | |
| 先発名 | ザイロリック | フェブリク |
| 作用機序 | キサンチンオキシダーゼ阻害 | キサンチンオキシダーゼ阻害 |
| 安全性 | 重症薬疹の副作用あり | 高用量では心血管死のリスク↑の可能性 |
| 相互作用 | 薬物相互作用多い | 少ない |
| 腎障害時 | 減量の必要あり | 減量不要 |
フォロー
| 目標 | 血清尿酸値6.0mg/dL未満が推奨(日本のガイドライン) |
| 注意 | 長期的に過度に尿酸値を下げすぎると神経疾患のリスク増加の可能性あり(2016年の欧州ガイドラインに記載) |



コメント