脳梗塞 cerebral infarction
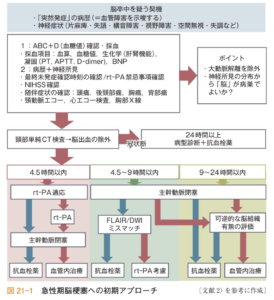
①ABC+血糖値+採血+心電図
| ABC | 血圧上昇:脳梗塞の75%以上はsBP 140mmHg以上になる 血圧低下:A解離がないか注意する(血圧左右差確認、特に右上腕) |
| ①血糖値 | 低血糖でも片麻痺を呈することがあるため |
| ②採血 | AMY、PT、APTT、D-dimer、BNP(結果がtPA投与可否の律速となるため) |
| ③心電図 | ACSによる塞栓症(A解離に伴うRCA閉塞による下壁梗塞含む)を除外するため |
②病歴+身体所見
| ①最終健常 | 救急隊から必ず聴取する |
| ②体重 | t-PA投与量計算のため |
| ③既往症 | 頭部外傷歴、心房細動、糖尿病など確認 |
| ④随伴症状 | 頭痛、後頸部痛、胸痛、背部痛 |
| ⑤NIHSS | 0点(軽症)〜40点(重症)を評価 |
③頭部CT
左麻痺・血圧低下などA解離疑いの場合は体幹部CTも追加する
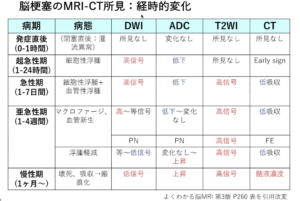
| MCA領域の超急性期脳梗塞の場合はEarly CT sign(早期虚血サイン)あり | |
| ① | ①中大脳A水平部の高吸収が発症直後より出現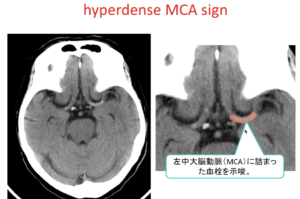 |
| ② | ②レンズ核輪郭の不鮮明化(=高吸収域の消失)が発症後1~2時間で出現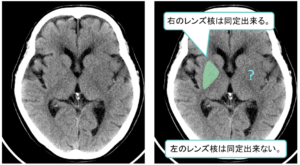 |
| ③ | ③皮髄境界・島皮質の不鮮明化といった浮腫性変化が発症後2~3時間で出現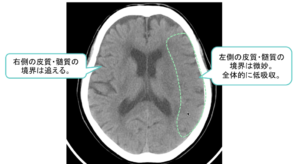 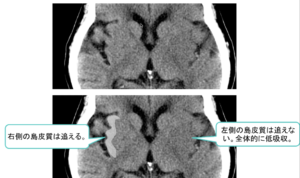 |
| ④ | ④脳溝消失が発症後3時間以降に出現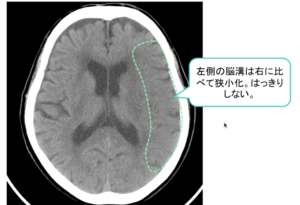 |
| ※発症24時間頃から梗塞部分が低吸収域となる。ただし、出血性梗塞があると低・高吸収域がまだら状に混在する(脳梗塞発症2〜5日後の出血性梗塞は致死的になりやすいため注意する) |
④頭部MRI
| MRI | ①心原性か非心原性か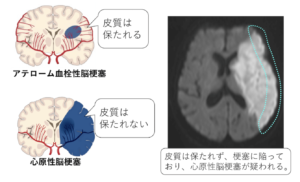 ②どの領域か(ACA?MCA?PCA?) 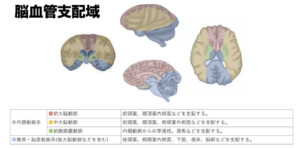 |
| MIP像 | MRA MIP像:血管の狭窄・閉塞部位を確認 ※MIP以外での閉塞動脈の診断方法(FLAIRのintraarterial signalがわかりやすい)  |
ASPECTS評価
| ASPECTSとは |  |
| ①基底核レベル | 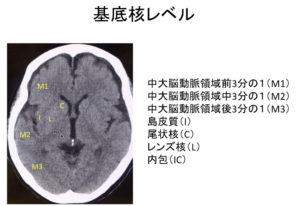 |
| ②側脳室レベル | 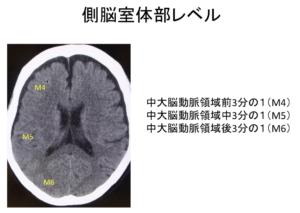 |
| 評価 |  |
tPAの適応(日本脳卒中学会より)
症状発症4.5時間以内にtPA投与(再開通率30%)

・アルテプラーゼ0.6mg/kg(最大投与量60mg)の10%を1〜2分かけてボーラス投与し、残りを1時間で点滴静注。投与後は最初2時間は15分毎に血圧測定し、185/105未満に保つ。
血管内治療の適応
最終健常から24時間以内まで適応あり
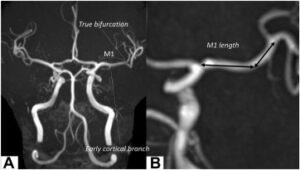
カテーテル血栓回収療法:適応は発症から最大24時間以内に、内頸A or 中大脳A M1の閉塞がある。発症前のmRSスコアが0or1で、NIHSSスコアが10以上かつMRI拡散強調にてASPECTSが6点以上の症例に対し血栓回収療法が推奨されており、適応であるか、脳神経科にコンサルトを行う。
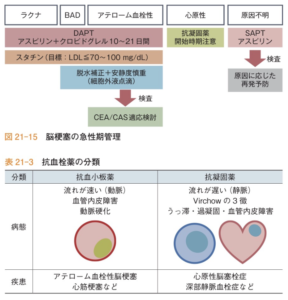
脳梗塞の病型分類
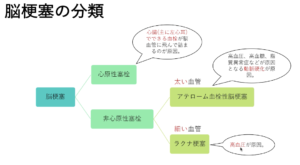
①〜③の原因によって脳動脈が閉塞し、脳虚血が生じて脳実質の壊死に至る疾患。割合はおおよそ心原性:アテローム血栓性:ラクナ梗塞=1:1:1である。
【脳梗塞の病型】
| 心原性 | アテローム性 | ラクナ | BAD | |
| 機序 | 塞栓 | 血栓、塞栓 | 血栓 | 血栓 |
| 発症 | 突発完成 | 緩徐、段階増悪 | 急性完成 | 急性、増悪傾向 |
| 症状 | 局所神経症状 皮質症状 (意識障害) |
局所神経症状 皮質症状 (意識障害) |
ラクナ症候群 | ラクナ症候群から始まり増悪 |
| 画像 | 境界明瞭 閉塞血管の支配域 出血多い 浮腫強い |
境界明瞭(皮質領域は境界不明瞭が多い) MRAや頸Aエコーで責任血管50%以上狭窄 |
穿通枝領域に限局 (=基底核領域) 直径15mm未満 血管閉塞なし |
3スライス以上 橋の広範囲梗塞 血管閉塞なし |
①ラクナ梗塞(BADを含む)
| 病態 | ラクナ梗塞とは穿通動脈の閉塞により生じる脳梗塞。1回の発作の予後は一般的に良好だが、繰り返す特徴がある。また、多発すると脳血管性認知症やパーキンソン症候群を呈することもある。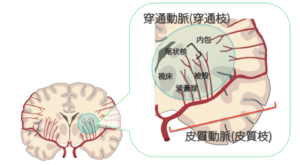 |
| 原因 | 主に高血圧によって細い血管壁に微小アテロームが生じる |
| 症状 | 【ラクナ症候群:①〜⑤】 症状は運動麻痺のみ、感覚障害のみなど比較的軽いことが多く、無症候性のこともある。大脳皮質には病変がないため、意識障害や失語や失行などの皮質症状や痙攣などは見られない。 ①純粋運動性不全片麻痺(障害部位:内包・橋・放線冠) ・顔面を含む対側半身の不全片麻痺 ・舌の対側への偏倚 ・構音障害 ②純粋感覚性脳卒中(障害部位:視床後腹側核) ・顔面を含む対側半身の感覚障害 ・手口感覚症候群 ③運動失調性不全片麻痺(障害部位:橋腹側・内包・放線冠) ・顔面を含む対側半身の軽い不全片麻痺 ・運動失調(片側の脱力・小脳失調症状) ④構音障害・手不器用症候群(障害部位:橋腹側・内包膝部) ・構音障害 ・対側上肢の巧緻運動障害 ⑤感覚運動性脳卒中(障害部位:内包後脚・放線冠) ・顔面を含む対側半身の不全片麻痺 ・対側半身の感覚障害 |
| 画像 | 白質領域の閉塞で、皮質領域にはラクナ梗塞は生じない。また、アテローム血栓性、心原性の原因がある場合でも、初期にはラクナ梗塞で発症し進行することがあるため、脳主幹動脈の狭窄や心原性脳梗栓の可能性を否定することが重要である。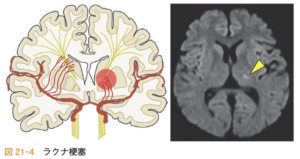 |
| 分枝粥腫型梗(BAD) | |
| 病態 | 外側線条体動脈や橋傍正中動脈といったの穿通枝入口付近にアテローム性病変が生じ、当該穿通枝領域全体が梗塞する(簡単に言うと、ラクナ梗塞が起こる血管の根元にアテローム血栓ができる脳梗塞)。臨床的には進行性かつ治療抵抗性なのが特徴。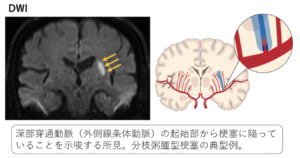 |
| 画像 | MRIでは1つの穿通枝の走行に沿う細長い梗塞巣(外側線条体動脈の閉塞であれば3〜4スライスに及び、橋傍正中動脈の閉塞であれば橋広範囲に及ぶことが特徴)があり、また、病側の主幹動脈の高度狭窄や明かな塞栓源を認めないことが特徴。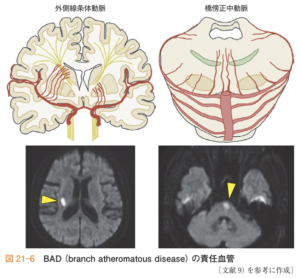 |
②アテローム血栓性脳梗塞
| 病態 | 内頸A・椎骨A・中大脳Aなど主幹動脈が動脈硬化起因のアテローム性病変により50%以上の狭窄が起こり、①血流が低下する血行力学的な機序、②同部位の血栓が一部剥がれて塞栓子として末梢に梗塞をきたす「A to A」の機序で発症する。無症候期、TIAの先行期(20〜30%)を経て、アテローム血栓性脳梗塞となる。 |
| 分類 | 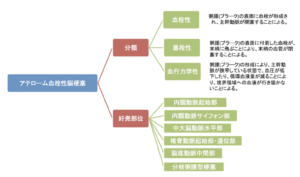 |
| 症状 | 初期:安静時や睡眠時に片麻痺、一側の感覚障害、構音障害などが生じることが多い 進行期:上記症状の悪化、失語(優位半球障害)、半側空間無視(劣位半球障害) 意識障害:脳の広範囲が虚血になった場合に起こる |
| 画像 | 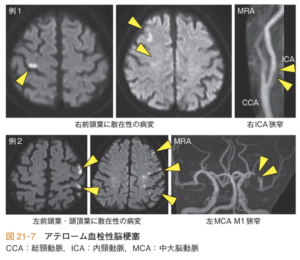 |
| 追加 | ●頸部MRA 狭窄・閉塞部位を確認 ●頸部MRI(Black blood法:安定 or 不安定プラークの鑑別が可能) ※信号強度は顎下腺or耳下腺と比べる 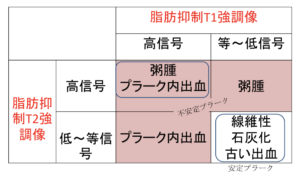 |
③心原性脳梗塞
| 病態 | 主にAFによる左心耳内血栓(90%)で生じた凝固塊が太い血管(MCAが多い)を閉塞して、突然発症する。さらに、閉塞血管が再開通すると脆弱化した血管が破綻して出血性梗塞を生じる場合がある(脳梗塞発症数日後以内に出現しやすい、心原性で多い)。 |
| 画像 | 皮質領域を含む梗塞巣を呈することが特徴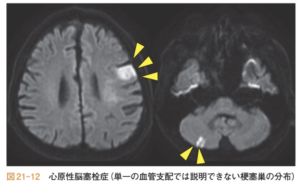 |
④その他の脳梗塞
| 血管病変 | 非炎症性 | 椎骨動脈解離、もやもや病、Fabry病、放射線照射後 |
| 炎症性 | 感染性心内膜炎、CNSの原発性血管炎、高安病、SLE | |
| 血液凝固異常 | 赤血球・血小板異常 | 多血症、血小板増多少、マクログロブリン血症 |
| 凝固・線溶系異常 | DIC、抗リン脂質抗体症候群など | |
| 悪性腫瘍関連 | ー | トルソー症候群(D-dimerの異常高値が特徴) |
入院後検査
| ①心電図モニター | pAF検出のため、入院後少なくとも24時間はモニター装着する |
| ②頸動脈エコー | 内頸動脈狭窄の評価 |
| ③心エコー | 心内血栓や左房径の拡大(pAFの存在示唆)の評価 |
| ④嚥下機能評価 | 食事開始前に評価を行う |
急性期の病型別治療
| 安静度 | ヘッドアップ:ベッド上安静で0度に保つ(アテローム性) 誤嚥や頭蓋内圧亢進のリスクが高い場合は30度程度まで許容される 安静時はDVT予防のため間欠的空気圧迫法を行う |
| DAPT | DAPT(抗血小板薬2剤併用)はNIHSS3点以下の非心原性脳梗塞で有用性あり |
| スタチン | LDL70以下を目標にスタチンを使用 |
| 抗凝固薬 | 脳神経内科や脳外科と相談しながら導入時期を決定する DOAC or ワルファリン(人工弁置換術後、CCr 15未満の腎機能障害) 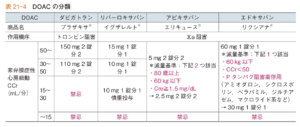 |
| 降圧薬 | 虚血が悪化するため降圧薬は投与しない、もともと内服している場合も中止 ただし、sBP 220以上 or dBP 120以上が持続する場合、発症後24時間は約15%減を目標とする。 |
慢性期の治療
| 血圧 | ARB(130/80以下目標) |
| 脂質 | 非心原性はLDL70以下を目標にスタチンを使用 |
プラークの治療

一過性脳虚血発作 TIA:transient ischemic attack
| 病態 | アテローム血栓性病変や心臓からの微小塞栓により一過性に脳血管が閉塞する病態。 TIAがあると90日以内の脳梗塞発症リスク(特に、TIA発症から48時間以内の発症)が高いため早期治療が重要となる。そのため、TIAを疑ったら緊急入院し、原因検索を行う。 【TIA疑いで脳梗塞の2日以内の発症リスクの評価=ABCD2スコア】 Age(年齢):60歳以上(1点) Blood pressure(血圧):収縮期140以上 or 拡張期90以上 Clinical features(臨床症状):片麻痺(2点)、麻痺を伴わない言語障害(1点) Duration(症状の持続時間):60分以上(2点)、10〜59分(1点) Diabetes(DM):糖尿病(1点) 発症72時間以内のTIAで、3点以上は入院適応 |
| 症状 | 閉塞した支配領域に応じた反復する脳梗塞似の症状(通常数分〜1時間以内に消失)。 ①内頸A系の閉塞:一過性黒内障(片目)、片麻痺、失語(優位半球障害) ②椎骨・脳底A系の閉塞:構音・嚥下障害(脳幹虚血)、運動失調・動揺歩行・回転性めまい(小脳虚血)、複視(外転N核の虚血)、四肢脱力(drop attack)など多彩な症状 |
| 検査 | ①頭部CT・MRIで急性脳梗塞病変を認めない ②アテローム血栓性の検索:頸動脈雑音の聴取、頸動脈エコー・MRAで頸動脈狭窄確認 ③心原性塞栓子の検索:心エコー、Holter心電図などで確認 |
| 治療 | 【心原性】 抗凝固療法(DOAC、ワルファリン)を行い、定期的にPT-INRモニタリング。 【アテローム硬化性病変】 ①抗血小板療法 アスピリン160〜300mg/日 ②DAPT療法 ABCD2スコア4点以上の場合 脳梗塞の治療参照 【外科的療法】 頸動脈狭窄が軽度(狭窄度50%未満)の場合は内科的治療だが、中等度以上(狭窄度50%以上で症状あり)の場合は①頸動脈内膜剥離術(CEA)、②頸動脈ステント留置術(CAS)を検討。 |
小脳梗塞 cerebellar infarction
| 病態 | 主に後下小脳A(PICA)の閉塞によって小脳に拘束が生じる。 |
| 症状 | ①突然のめまい、眼振、構音障害、悪心嘔吐 ②小脳失調:運動失調 ※小脳出血の場合は上記に加え、突然の頭痛が生じる。 |
| 検査 | 【画像検査】 MRI:脳梗塞と同じ |
| 治療 | CTで水頭症や脳幹圧迫がなく、意識清明:保存的治療 CTで水頭症あり、中等度の意識障害:脳室ドレナージ CTで脳幹圧迫あり、重度の意識障害:開頭外減圧術 |
Wallenberg症候群=延髄背外側症候群(代表的な脳幹梗塞)
| 病態 | 椎骨A or 分枝の後下小脳A(PICA)の閉塞によって延髄背外側の一部が壊死し、突然下記の症状が出現する疾患。錐体路は障害されないため四肢麻痺はない。 |
| 症状 | ⑤:交代性の温痛覚障害:病側の顔面温痛覚障害(三叉N×:橋→延髄の経路で×)+頸部以下の対側の上下肢温痛覚障害。 ⑧:病側の前庭N核障害:めまい、悪心嘔吐、眼振(蝸牛N核は橋なので聴覚は正常) ⑨⑩:病側の球麻痺(舌咽+迷走N核障害):嚥下障害、嗄声・構音障害、吃逆、カーテン徴候 H:病側のHorner症候群:交感神経節前ニューロンの障害により縮瞳、眼瞼狭小化など 小:病側の下小脳脚障害:小脳症状によって失調性歩行、断綴言語 我は極道の星(ワレ、は8、ご5、く9、どうの10、ほHorner、し小脳) |
| 検査 | 【眼球運動検査】 前庭神経核の障害による眼振を確認 【画像検査】 MRI:拡散強調像で延髄外側の高信号(確定診断) |
| 治療 | 脳梗塞に準ずる |
その他の脳幹梗塞
| 病態 | 症状 | |
| 視床症候群 | 後大脳A分枝である視床膝状体Aの閉塞→視床の梗塞 | 対側:感覚障害、視床痛(異常な自発痛) |
| Weber症候群 | 後大脳A分枝である視床穿通枝Aの閉塞→中脳腹側の梗塞 | 病側:動眼N麻痺 対側:片麻痺、中枢性顔面N麻痺 |
| Benedikt症候群 | 後大脳A分枝である視床穿通枝Aの閉塞→中脳背側の梗塞 | Weber症候群と同じ +上下肢の不随意運動(×赤核) |
| Millard-Gubler症候群 | 脳底Aの傍正中枝の閉塞→橋の梗塞(進行するとMLF症候群) | 病側:末梢性顔面N麻痺、外転N麻痺 対側:片麻痺 |



コメント