二次救命処置 ALS:Advanced Life Support
ALSは病院など設備の整った環境で、広範な患者に対して有資格者により行われる救命処置である。緊急時の薬剤投与経路の第一選択は穿刺が容易な肘正中皮静脈が選択される。
病院前で救急救命士ができること
| 救急救命士が自己判断でできる | 血糖測定、アドレナリン経皮投与、AEDによる除細動、 産婦人科領域・小児科領域・精神科領域の処置 |
| 医師の指示下で行える行為 (特定行為) |
①末梢静脈路確保して乳酸リンゲルを投与 ②ブドウ糖溶液投与 ③エアウェイ・ラリンジアルマスクなどの気道確保 ④心停止患者に対しアドレナリン経静脈投与 |
①救急隊から確認する事項
| 情報はホワイトボードに記載し共有する | |
| ①目撃の有無 | 目撃があれば発生状況、なければ発見状況 |
| ②初期波形 | VT、VFなら除細動 |
| ③by stander CPRの有無 | 現場に居合わせた人によるCPRの有無 |
| ④最終健常 | 最後に普段どおりの状況が確認出来た時間 |
| ⑤家族連絡 | 家族同伴の有無、家族連絡済みか?来院可能か? |
| ⑥AMPLE聴取 | 外傷の有無などAMPLEを聞ける限り |
| ⑦搬送までの時間 | その間に受け入れ準備を整える |
②受け入れ準備
| 役割分担 | 情報はホワイトボードに記載し共有する |
| BLSから引き継ぎ、CPRを継続する(LUCAS®、Clover®の場合あり) | |
| 誰でも | ◎除細動器とモニターを装着し、酸素投与する |
| 誰でも | 胸骨圧迫(2分毎に交代が望ましい)、モニター波形を確認+頸動脈触知 |
| 看護師① | ●20Gで静脈路を2本以上を確保(無理なら骨髄路)→薬剤投与 |
| 看護師② | ●タイムキーパー、記録 |
| 医師① | ●鼠径採血→呼吸管理(BVM→必要なら挿管) |
| 医師② | ●状況確認やAMPLEの話を聞きに行く人・病棟ならカルテ確認、エコー |
| 医師③ | ●救急隊から話を確認して現場を統括、心停止の原因を検索 |
②初期波形
| 無脈性VT | 除細動(VTは心機能が悪いなど悪条件が重なると心停止となる) |
| VF | 除細動 |
| PEA(無脈性電気活動) | Wide QRSで徐拍のことが多い |
| Asys(心静止) | 1分間に6拍以下なら心静止 |
除細動器の使い方
| ①電源を入れる | 「モニター」に切り替えると最初はパッドの誘導のためⅡ誘導に変更 |
| ②電極貼付 | 右前胸部と左側胸部の2箇所にパッド(電極)を配置 |
| (波形確認) | 波形がなければ感度を上げる |
| ③レベル設定 | 単相性なら360J、二相性ならメーカー推奨J(150〜200J) |
| ④充電 | 充電開始したら離れるよう指示 |
| ⑤安全確認 | 誰も触れていない、酸素吹き出し口が電極に向けられていないことを確認 |
| ⑥最終波形 | 通電前に本当にVT/VFなのか確認 |
| ⑦放電 | 「ショックします、離れてください」の後にボタンを押す |
| ⑧CPR再開 | 再評価することなく直ちにCPAを再開する |
③CPR(心肺蘇生)のフロー
心停止とは:意識消失(D)、呼吸なし(AB)、脈拍触知不能(C)の状態
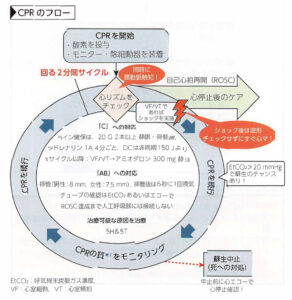
| ①心電図確認 | モニター波形を確認+頸動脈触知(2分毎に実施) |
| pulselessVT/VF | ●速やかに電気ショックを行う(成人は150J:二相性) 電気ショック後は波形を確認せずすぐCPR再開する ①初回:除細動 ②2回目:除細動+アドレナリン1mgを静注 ③3回目:除細動+アミオダロン2A(初回300mg)静注(5%グル後押し) ④4回目:除細動+アドレナリン1mgを静注 ⑤5回目:除細動+アミオダロン1A(2回目150mg)静注(5%グル後押し) ⑥以降サイクルずっと:アドレナリン1mgを静注 |
| Asys/PEA | ●ひたすらCPRを行う、静脈路確保できたらアドレナリン1mgを静注する 3〜5分毎にアドレナリン1mgを静注する(20mL生食で後押し→挙上) |
| ②挿管 | ・蘇生の可能性がある場合、挿管を検討する ・挿管後は換気(1回/6秒=10回/分)を胸骨圧迫と非同期で行って良い ・声門上気道デバイス(i-gel®など)も非同期で良い ・ROSC達成まで人工呼吸器には接続しない ※挿管できなければ、バックバルブマスク換気を行うこと |
④心停止の原因(5H5T)
心肺蘇生を行いながら原因検索と根本治療を行う。
心停止になると右室拡大がよくみられる。
| 5H | Hypoxia(低酸素血症) | 呼吸器疾患の既往、気管支拡張薬の使用、HOTの既往、Aガスで低酸素血症など |
| 治療:O2投与、換気、人工呼吸 | ||
| Hypovolemia(低循環) | 脱水、出血など | |
| 治療:輸液、輸血 | ||
| Hypo/Hyperkalemia (低/高K血症) |
腎不全、透析など | |
| 低:K点滴 | ||
| 高:2%塩化Ca 50mL、GI療法など | ||
| Hypothermia(低体温) | 触って冷たい | |
| 治療:電気毛布、加温輸液の投与 | ||
| Hydrogen(アシドーシス) | ||
| 治療:NaHCO3 1mEq/kg静注、過換気 | ||
| 5T | Tension pneumothorax(緊張性気胸) | 胸腔穿刺・ドレナージ |
| Tamponade(心タンポナーデ) | 心嚢穿刺 | |
| Toxins(中毒) | 気管挿管・胃洗浄、活性炭、血液浄化 | |
| Thrombosis coronary(血栓ACS) | 血栓溶解療法、PCI、PCPS、ECMO | |
| Thrombosis pulmonary(肺塞栓症) | 血栓溶解療法 |
ROSC(1分以上持続する自己心拍を確認)後の対応

【バイタル不安定時】
| 血圧低値 | NAd |
| 徐脈 | アトロピン1A静注 |
| QT延長 | 硫酸マグネシウム水和物・ブドウ糖(マグネゾール®)20mL静注 |
| 薬物中毒 | イントラリポス®20% 100mLを点滴 |
一次救命処置 BLS:Basic Life Support
BLS=現場に居合わせた人が行う救命処置
 →回復体位
→回復体位
| ① | 救助者の安全確保・自身の感染防止をする |
| ② | D:肩を叩きながら声をかけ意識を確認し、意識がなければ①大声で人を集める、②119番通報 or 院内ならドクターハリー、③AED or 除細動器・救急カート要請 |
| ③ | AB:同時に胸郭の動きから呼吸を確認し、死戦期呼吸の場合はCPAの可能性あり④へ ※死戦期呼吸:努力様呼吸、呼吸数回以下/分、不規則な呼吸、胸の上がりが不十分 (呼吸あれば横向きにし気道確保して待機=回復体位) |
| ④ | C:頸動脈を触診し脈拍を確認し、脈が触れない or わからない場合は心肺機能停止(CPA)と判断し⑤へ(脈があれば気道確保しBVMで補助呼吸を行い待機) |
| ⑤ | 直ちに胸骨圧迫する(CPR:心肺蘇生法) ・肘を伸ばした状態で胸骨下半分=両乳首の中点を約5cm圧迫した後胸郭を完全に戻す ・毎分120回、ドラえもんの歌のリズムで絶え間なく行う |
| ⑥ | 人工呼吸ができる技術の人がいれば気道確保し、胸骨圧迫30回に対し2回の人工呼吸を行う (口対口の場合、指で鼻をつまんで頭部後屈顎先挙上して空気を吹き込む) |
| ⑦ | AEDを装着し、心電図解析する(体表が濡れていたら拭く、毛が邪魔なら剃る) |
| ⑧ | AEDがVF/pulselessVTと判断した場合はAEDの放電を行う (CPAから5分以内に電気的除細動を行うと有意に生存率が高くなる) |
| ⑨ | 放電後はいったん心静止となるためすぐに胸骨圧迫を再開する(2分ごとに繰り返す) |
| ⑩ | 救急隊 or 院内ならALSチームに引き継ぐ |
乳児・小児と成人の心肺蘇生の違い
| 脈拍 | 乳児は上腕A、小児は頸Aか大腿A、成人は頸Aで確認する |
| 胸骨圧迫と人工呼吸 | 救助者が1人の場合は30:2、2人の場合は15:2で行う |
| 胸骨圧迫の深さ | 胸の厚さの1/3がしずむくらい圧迫(成人は5〜6cm圧迫) |
| アドレナリン | 0.01mg/kgを静注する(成人は1mg) 静脈路の確保が困難な場合には骨髄路を選択する |
| 電気ショック | 4J/kg(成人は150J) |



コメント