呼吸困難
呼吸の調節
| 中枢部位 | 調節の詳細 | |
| 無意識の調節 | 延髄 | 不随意的な呼吸中枢は延髄に存在し、呼吸筋を調節。 延髄の圧迫性病変でオンディーヌの呪いがかかり眠ると死ぬ。 |
| 行動性調節 | 大脳皮質 | 随意的な呼吸運動刺激により橋を介して呼吸が亢進。 |
| 化学的調節 | 延髄表面の化学受容器 | 中枢化学受容器がCO2分圧の上昇を感知し、延髄呼吸中枢を亢進(約90%)し、呼吸筋運動を促進。 |
| 大動脈小体 頸動脈小体 |
末梢化学受容器がO2分圧の低下を感知し、迷走神経や舌咽神経を介して延髄呼吸中枢を亢進(約10%)し、呼吸筋運動を促進。 | |
| 末梢性調節 | 気管支平滑筋の伸展受容器 | 肺の過膨張すると伸展受容器が興奮し、迷走神経を介して延髄の吸息ニューロンを抑制(Hering-Breuer反射)。 |
呼吸困難のメカニズム
| 呼吸困難 | 何らかの原因により呼吸を不快に感じる状態 |
| 機序 | 呼吸中枢と化学受容器がバランスをとりながら呼吸を行っているが、呼吸調整のバランスが崩れた時、その情報が大脳皮質に伝わり呼吸困難を感じる。 |
呼吸困難の鑑別
| 突然発症 | 急性発症 | 慢性発症 | |
| A:気道疾患 | ・気道異物 ・アナフィラキシー |
・喘息発作 ・急性喉頭蓋炎 ・深頸部膿瘍 |
・腫瘍による気道狭窄 ・アレルギー性鼻炎 |
| B:肺疾患 | ・緊張性気胸 ・気胸 ・肺塞栓症 |
・肺炎、胸膜炎、膿胸 ・COPD急性増悪 ・胸水貯留 |
・COPD、間質性肺炎 ・肺結核、肺膿瘍 ・胸水貯留、肺癌 |
| C:心疾患 | ・ACS | ・急性心不全 ・心タンポ ・不整脈 |
・慢性心不全 ・肺高血圧 |
| その他 | ・パニック障害 ・過換気症候群 |
・GERD ・サルコペニア、貧血 ・神経筋疾患、悪性腫瘍 |
呼吸不全(SpO2 90%以下)
SpO2低下を見聞きしたらサルも聴診器で準備
| さ | 酸素 | ショックの場合、十分な酸素投与 |
| る | ルート | 薬剤、輸液投与のため確保 |
| も | モニター | 急変時は必須 |
| ちょう | 超音波 | ショックの原因を鑑別 |
| しん | 心電図 | 心筋梗塞による心原性ショックを鑑別 |
| き | 胸部X線 | 心拡大、無気肺、気胸、胸水など |
①SpO2低下を見たらまず行うこと
| 測定環境の問題 | 血圧測定中、体動が激しい、測定器の向きが反対 |
| 測定部位の問題 | 末梢循環不全、マニキュア・爪が汚い、色素注入中 |
| 酸素投与下 | 酸素配管外れ、鼻カニュレ使用時の口呼吸、酸素マスクのずれ |
| 背景疾患 | CO中毒、睡眠時無呼吸症候群による一時的低下、メトHb血症 |
| 上記に該当しない | ②へ |
②上気道の閉塞の有無を確認(A)
| Stridor聴取 | 頭部後屈顎先挙上して気道確保 |
| 痰づまり音 | 吸引 |
| 舌根沈下(特に意識障害) | エアウェイ |
| 呼吸パターンが不安定な場合(あえぎ呼吸、下顎呼吸) | BVMで用手換気 |
【エアウェイの違い】一般的には経鼻エアウェイを使用
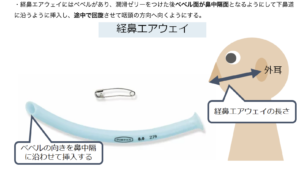
| 経鼻エアウェイ+安全ピン | 経口エアウェイ | |
| 意識の有無 | 意識あっても使用可 | 意識ない場合に使用←咽頭反射なし |
| 注意点 | 頭部・顔面外傷(頭蓋底骨折)、抗凝固中の患者、脳出血の場合は禁忌 | 嘔吐や喉頭けいれんを誘発することがある |
| サイズ選択 | 鼻翼から耳たぶまでの長さ | 下顎角から口角までの長さ |
| 挿入方法 | 潤滑剤を塗布し、垂直に鼻腔に挿入する。完全に入り込まないように、鼻の外に出ている部分に安全ピンをつける | 先端を口蓋に向けて挿入する。咽頭後壁に向ける時、180度回転させ、取っ手が唇にあたるまで挿入する |
【用手換気:バックバルブマスクとジャクソンリースの違い】

| バックバルブマスク | ジャクソンリース | |
| 概要 | バルブがあるため呼気が外部に排出されるため、ナルコーシスなどCO2を素早く排出させたい時に有効 | PEEPをかけることが可能なため、気管支喘息やCOPD増悪などで有効。また、自発呼吸に合わせやすい |
| O2供給 | 不要 | 必要 |
| PEEP | かからない | かかる |
| 高濃度O2 | リザーバーを接続すれば可能 | 可能 |
③Aを除外したら酸素投与
・通常、SpO2 90%未満で酸素投与を開始し、SpO2 94〜98%を目標値とする(COPDや結核後遺症などの慢性肺疾患患者へのO2投与はナルコーシスに注意し、88〜92%を目標値とし必要最低限のO2投与を継続する)
・リザーバー付きマスクで酸素化が不十分な場合、高流量酸素療法を検討する。
| 低流量酸素療法 | 高流量酸素療法 | |
| 特徴 | 供給する酸素と同時に周囲の大気も吸入する。呼吸状態で酸素濃度変わる。 | 吸気時に大気は吸入されず、患者の最大吸気流入量以上の酸素が供給される。 |
| FiO2 | 患者の1回換気量の方が酸素供給より多いため、患者の換気状態でFiO2が変化する。 | 設定している酸素濃度であり、患者の呼吸に左右されずFiO2を設定できる。 |
| デバイス | ・鼻カニュレ ・フェイスマスク ・リザーバー付きマスク |
・ベンチュリーマスク(加湿×) ・ネーザルハイフロー ・NPPV |
【低流量酸素療法】 ※FiO2(吸入酸素濃度)は正常の呼吸数の場合の目安
| 特徴 | 詳細 | |
| 鼻カニュラ (通常3L以下) |
軽症〜中等症 | ●FiO2(%)=20+酸素流量(L/分)×4 1L/分→得られるFiO2 24% 2L/分→得られるFiO2 28% 3L/分→得られるFiO2 32% 4L/分→得られるFiO2 36% |
| 酸素マスク (通常4〜6L) |
中等症 | ●FiO2(%)=40〜60% 5L/分→得られるFiO2 40% 6L/分→得られるFiO2 50% 7L/分→得られるFiO2 60% |
| リザーバー付きマスク (通常7L以上) |
中等症〜重症 | ●FiO2(%)=酸素流量(L/分)×10 6L/分→得られるFiO2 60%(膨張しない) 7L/分→得られるFiO2 70% 8L/分→得られるFiO2 80% 9L/分→得られるFiO2 90% 10L/分→得られるFiO2 99% |
【NPPV(非侵襲的陽圧換気療法)】
| 原理 | マスクにより上気道から陽圧を用いて換気する方法。PEEPによる肺胞リクルートメントで換気血流不均等の改善、肺うっ血の改善 |
| 条件 | ・中等度〜高度呼吸困難で呼吸数25以上 ・意識状態が悪くない ・排痰可能 ・マスクが顔面にフィットして自発呼吸が可能 |
| 適応 | ①COPD急性増悪、②心原性肺水腫など |
| 禁忌 | 呼吸停止、マスクフィット不能、不穏・興奮・非協力的、気道確保困難、昏睡・意識障害、循環動体不安定、不安定狭心症、過剰な気道分泌、最近の腹部・食道手術後、多臓器不全、上部消化管出血、ドレナージされていない気胸・血胸 |
【HFNC(高流量鼻カニュラ、ネーザルハイフロー)】
| 原理 | 専用の鼻カニュラを使用し、30〜60L/分の酸素を経鼻的に吸入する方法。 |
| 適応 | ①肺炎による低酸素、②COPD急性増悪、③心不全など |
| 利点 | 加温加湿が可能で気道乾燥しない、会話や食事も可能 |
④SpO2低下の検査
| Aガス | 呼吸不全がある場合(SpO2 90%未満)はAガスを採取しガスを評価する |
| 血液検査 | BNP、トロポニン・CK、突然の呼吸苦はDダイマー追加 |
| 培養検査 | 発熱あれば血液培養や痰培養を採取 |
| 胸部X線 | 新規の浸潤影、気胸、肺うっ血、胸水 |
| 心電図 | ST変化 |
| 心エコー | 心不全、AMI、肺塞栓症の評価 |
| 胸部CT | 肺野の評価、肺塞栓症を疑う場合は造影CT |
⑤問診・身体所見
| 症状 | 胸痛、咽頭痛・頸部痛、発熱、咳嗽、喀痰の増加、血痰、両肢や口周囲の痺れ |
| 既往歴 | ACS、心不全、肺気腫、喘息、アトピー性疾患、鼻ポリープ |
| 増悪時期 | 突然発症は気胸や肺塞栓症、夜間増悪は喘息や心不全を疑う |
| 視診 | 頸静脈怒張、四肢浮腫、網状皮疹、膨疹 |
| 聴診 | stridor/wheezes/crackles、左右差、心雑音 |
| 触診 | 比嘉騎手、圧痛 |
⑥SpO2低下の評価
| Ⅱ型呼吸不全 | Ⅰ型呼吸不全 |
| 高CO2血症あり(pCO2 46以上) | CO2蓄積なし(pCO2 45以下) |
| AaDO2開大なし(開大する場合は肺にも異常) | AaDO2開大 |
| 肺以外の気管・気管支や呼吸筋などに異常がある | 肺に異常がある |
| →肺胞低下換気、閉塞性肺疾患 | →O2拡散障害、換気血流不均等、シャント |
P/F値
| PaO2 | 動脈血酸素分圧(Aガスを採血) |
| FiO2 | 吸入気酸素濃度の割合(FiO2算出は③を参照) |
| P/F | 急性呼吸窮迫症候群(ARDS)の重症度を示す基準 |
| 例 | PaO2 100/FiO2 0.4=250 軽症のARDS |
喘鳴とは
喘鳴とは、呼吸をするときに、ヒューヒュー、ゼーゼーなどと音がすること。聴診器を使用しなくても聞こえる。
stridor(吸気性喘鳴)の鑑別
声門浮腫、上気道異物、腫瘍、急性喉頭蓋炎、クループ症候群(6ヶ月〜3歳)
wheezes(呼気性喘鳴)の鑑別
低酸素血症がある場合はまず酸素投与し、ABC安定化を図る。
まずは心不全を否定し(既往にCKD・心不全・冠動脈疾患・AFなどがあり、Ⅲ音聴取や頸静脈怒張を確認できれば心不全の可能性あり)、SABA吸入開始。
Wheezesの原因は他にも気管内異物、肺塞栓症、ARDS、腫瘍などが考えられる。
| 喘息発作 | COPD急性増悪 | 急性心不全 | |
| 特徴 | 夜間早朝に増悪 | 呼吸器感染を契機に発症 | 夜間発作性呼吸困難 |
| バイタル | 発熱 | ||
| 視診 | 呼気延長 | 口すぼめ呼吸、呼気延長 | 起座呼吸、頸静脈怒張 |
| 触診 | 下腿浮腫、四肢冷感 | ||
| 聴診 | Ⅲ音・Ⅳ音 | ||
| 問診 | 喀痰の増加、体重減少 | 胸痛、体重増加、夜間咳嗽 | |
| 内服 | ステロイド吸入 | 抗コリン薬吸入 | 利尿薬、β遮断薬など |
| 心エコー | IVC拡張、両肺B line | ||
| 血ガス | pCO2↑ | ||
| 胸部X線 | 異常なし | 肺野拡大 | 心拡大、急性肺水腫 |
| 心電図 | ー | ー | ST上昇など |
| 胸部CT | 肺炎像 | 感染契機なら肺炎像あり | |
| 喫煙 | 喫煙で増悪 | 長い喫煙歴 | |
| 血液 | BNP上昇 | ||
| 輸液 | 生食40mL/h以下 |
【重症者のサイン】
| ①発汗、チアノーゼ | |
| ②起坐呼吸 | |
| ③会話不能 | |
| ④失神・前失神 | |
| ⑤呼吸補助筋の使用 | |
| ⑥呼吸数30回以上 | |
| ⑦脈拍120回以上 | |
| ⑧治療抵抗性 | 1時間の治療で軽度改善、または改善なし |
| ⑨気胸や縦隔気腫 | 喘息やCOPDでは気胸起こしやすい |
| ⑩Silent chest | wheezesの減弱 |



コメント