区域麻酔(局所麻酔)
局所麻酔は細い神経から太い神経の順に麻酔される。つまり、交感神経節前線維(B)→温度覚(C)→痛覚(Aδ)→触覚・圧覚(Aβ)→深部感覚・運動神経(Aα)の順に神経遮断が起こる。 自律N(血管拡張)→知覚N(温痛覚・触圧覚)→運動Nの順に麻酔と覚える!局所麻酔薬の濃度を調節することで遮断する神経を調節することができ(分離麻酔)、その結果、鎮痛・不動化を発現させることができる。
【作用機序】
非イオン型が神経細胞膜を通過し、通過後にイオン型となり内側からNaチャネルを遮断して脱分局を抑制する。よって、脂溶性が高い・小分子・pKaが小さい薬物は即効性がある(感染部位などの炎症部位ではpHが高いため、局所麻酔薬のイオン型が増加するため効きにくい)。
【局所麻酔薬中毒】
局所麻酔薬は投与量が多くなり組織から血中へと吸収されると、血中濃度が上昇し局所麻酔薬中毒を起こす。したがって、局所麻酔薬にはそれぞれ極量が定められている。
区域麻酔の種類
表面麻酔 Topical anesthesia
皮膚、粘膜表面から浸透して末梢感覚神経に作用する。主にリドカインが使用される。
浸潤麻酔 Infiltration anesthesia
皮下組織に注入して末梢感覚神経に作用する。代表例として歯科麻酔がある。ポイントは薬液を皮下に膨隆させること。特に術野周囲を取り囲むように麻酔することを周囲浸潤麻酔という。
アドレナリン併用で止血・麻酔時間の延長が可能であるが、先端(耳介・指先・亀頭)には禁忌。また感染部位はアシドーシスになっているため麻酔が効きにくい。血液の逆流が見られた場合は不整脈が出てしまうため麻酔薬の注入を中止する。
伝達麻酔(神経ブロック・神経叢ブロック)
名前のある神経(例:腕神経叢など)の伝達を遮断すること。多くはエコーガイド下で、標的神経や神経叢を麻酔し、手術部位や疼痛部位を支配域の伝導路を遮断する。
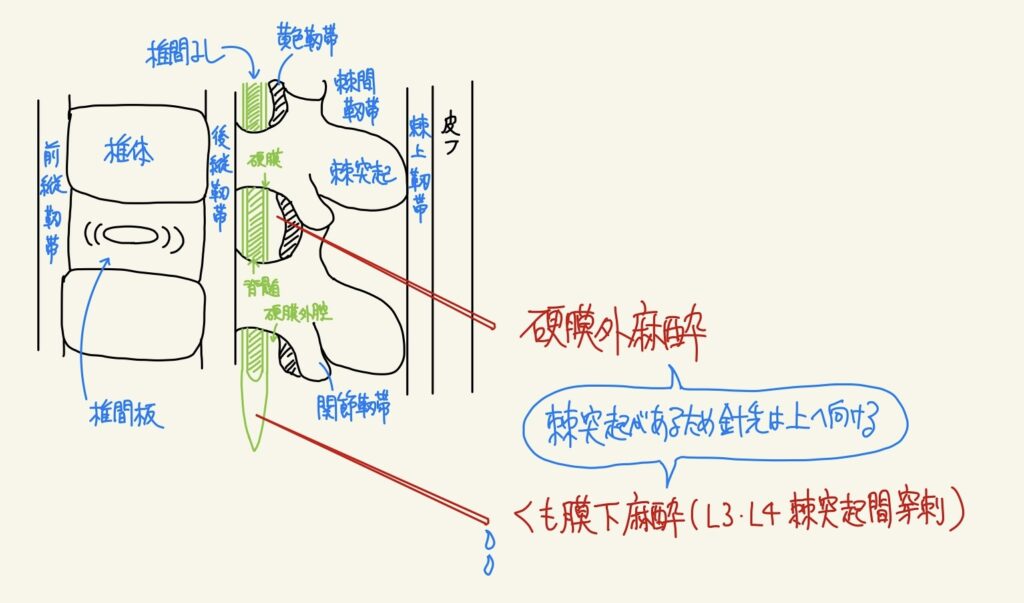
脊髄くも膜下麻酔(脊麻)と硬膜外麻酔
| 作用機序 | 皮膚→棘上靱帯→棘間靱帯→黄色靱帯→硬膜外腔(スポンジ状)→硬膜→くも膜下腔(脊髄液)の順に針が通る。 交感Nを抑制するため心拍数・血圧が低下しやすい(麻酔開始数分以内)。 硬膜外麻酔は硬膜外腔の薬液が硬膜を通過してくも膜下腔で作用する。 |
| 副作用 | 【局所麻酔薬中毒】 多弁・興奮→痙攣→呼吸停止(治療は酸素吸入+痙攣にジアゼパム投与!)一度に比較的多量を注入する際に起こりやすいため、硬膜外麻酔>脊麻の方が副作用出やすい。硬膜外麻酔の際はカテーテルが血管に入っていないか確認しテストドーズをすること! 【神経原性ショック】 交感Nは知覚Nより広く高位に遮断され、心拍数・血圧が低下しやすい。治療はエフェドリン+乳酸リンゲル投与。また、副交感神経優位のため腸管蠕動運動も亢進している。局所麻酔薬中毒とは反対で、硬膜外麻酔<脊麻の方が副作用出やすい。 【PDPH(硬膜穿刺後頭痛)】 太い穿刺針を使うほど硬膜の穿刺孔から出る髄液漏出による脳圧低下や脳支持組織牽引のため術後に頭痛が生じやすい。細い針を使い、施術前に水分補給して予防する。 |
| 禁忌 | 出血傾向、ショック状態、頭蓋内圧亢進、穿刺部位の感染 |
| 脊麻(原則1回投与) | 硬膜外麻酔 (全身麻酔の補助) | |
| 適応 | 下腹部以下の手術 | 全身麻酔と併用が一般的 |
| 麻酔効果 | 穿刺部位から下位全て麻酔 | 脊麻よりマイルドに効く+分節麻酔可 |
| 投与部位 | L3以下のくも膜下腔 | 黄色靭帯と硬膜の間の硬膜外腔 |
| 手技の難易度 | 易(どの科の医師でも可能) | 難!!!(麻酔科医が行う) |
| 挿入の確認 | 髄液が出てくる | 液が吸い込まれる(陰圧のため) |
| 投与量 | 少ない(局麻中毒少ない) | 多い(局麻中毒起こりうる) |
| 追加投与 | 不可(2時間以内の手術のみ) | 持続投与可能! |
| 分節麻酔 | 不可 | 可能! |
| 分離麻酔※ | 不可 | 可能 |
| 固定までの時間 | 約15分(髄液内直接投与のため早い) | 約25分(硬膜外なのでゆっくり) |
【合併症】
| 合併症 | 対処法 | |
| 術中 | 血圧低下 | 術前の輸液、昇圧薬の準備、下肢挙上 |
| 徐脈 | アトロピンの準備 | |
| 呼吸抑制(脊麻) | 酸素投与 | |
| 尿閉(脊麻) | 術前に尿道バルーン挿入 | |
| 悪心嘔吐(脊麻) | 術前の輸液、酸素投与、制吐薬投与 | |
| 全脊髄麻酔(意識消失、呼吸停止、血圧低下の3徴) | 挿管して調節呼吸、酸素投与、昇圧剤投与 | |
| 術後 | 頭痛(術後1〜2日後) | できるだけ細い針で穿刺 |
| 馬尾症候群 | 神経毒性の弱いマーカイン使用 | |
| 脳神経麻痺(Ⅵが多い) | できるだけ細い針で穿刺 |
【麻酔高】
高比重では体位調節により麻酔範囲が選択可能、等比重では循環動態が安定しやすい。 また、仰臥位ではL3が最も高く、T5が最も低い。
| C4 | 横隔膜麻痺 |
| Th5 | 帝王切開、虫垂炎 |
| Th10 | 前立腺・膀胱癌の手術、鼠径ヘルニア |
脊髄くも膜下麻酔の方法
準備
| 商品名 | 比重 | 使用量 | 作用時間 |
| マーカイン脊椎麻酔 0.5%高比重 | 高 | 2〜2.5mL | 120〜180分 |
| マーカイン脊椎麻酔 0.5%等比重 | 等 | 2〜4mL | 120〜180分 |
| 禁忌 | ・凝固異常、抗血栓薬内服中 ・患者が不穏、患者が拒否 ・循環血液量減少の著しい低下、ショック状態 ・穿刺部位の感染 ・脳圧亢進患者 |
| 針 | 25G or 27G |
脊髄くも膜下麻酔の手順
| 体位 | 通常、左側臥位。 |
| 高さ | 穿刺部位はヤコビ線のL4/5は深いため、通常L3/4を選択。 |
| 皮膚消毒 | 清潔手袋をつけ、穿刺部位を広範囲・□の形に2回消毒。 |
| 局所麻酔 | キシロカイン3〜5mLを入れながら注入し、表面に液だまりをつくる。 |
| 穿刺 | 通常3〜5cmで硬膜に達し、プツンという手応えの後、髄液が流出してくる。 |
| 薬液注入 | 薬剤の注射器に付け替え、ほんの少し吸入した後、ゆっくりと薬液を注入する(0.5mL/秒程度) |
| 抜針 | 薬液注入が完了したら針+注射器を抜く |
| 体位変換 | 高比重では手術側を下側、低比重では手術側を上側にして無痛域を調節 片効きさせたい場合は側臥位のまま15分保持、両効きの場合は仰臥位になる |
| 確認 | 効果範囲はピンプリックテストで無痛域を確認 10分経っても効果範囲が不十分な場合は再穿刺が必要 |
硬膜外麻酔の方法
準備
| 商品名 | 最大使用量 | 作用時間 |
| アナペイン1% | 1%換算で20mL以内 | 2〜2.5時間 |
| アナペイン0.2%(術後鎮痛) | 6mL/時以内で持続注入 | 3〜4時間 |
| ポプスカイン0.75% | 1回20mL以内 | 2〜2.5時間 |
| ポプスカイン0.2%(術後鎮痛) | 6mL/時以内で持続注入 | |
| カルボカイン2% | 2%換算で20mL以内 | 1〜1.5時間 |
| キシロカイン2% | 2%換算で20mL以内 | 30〜45分 |



コメント