解剖
耳
| 構成 | 詳細 | |
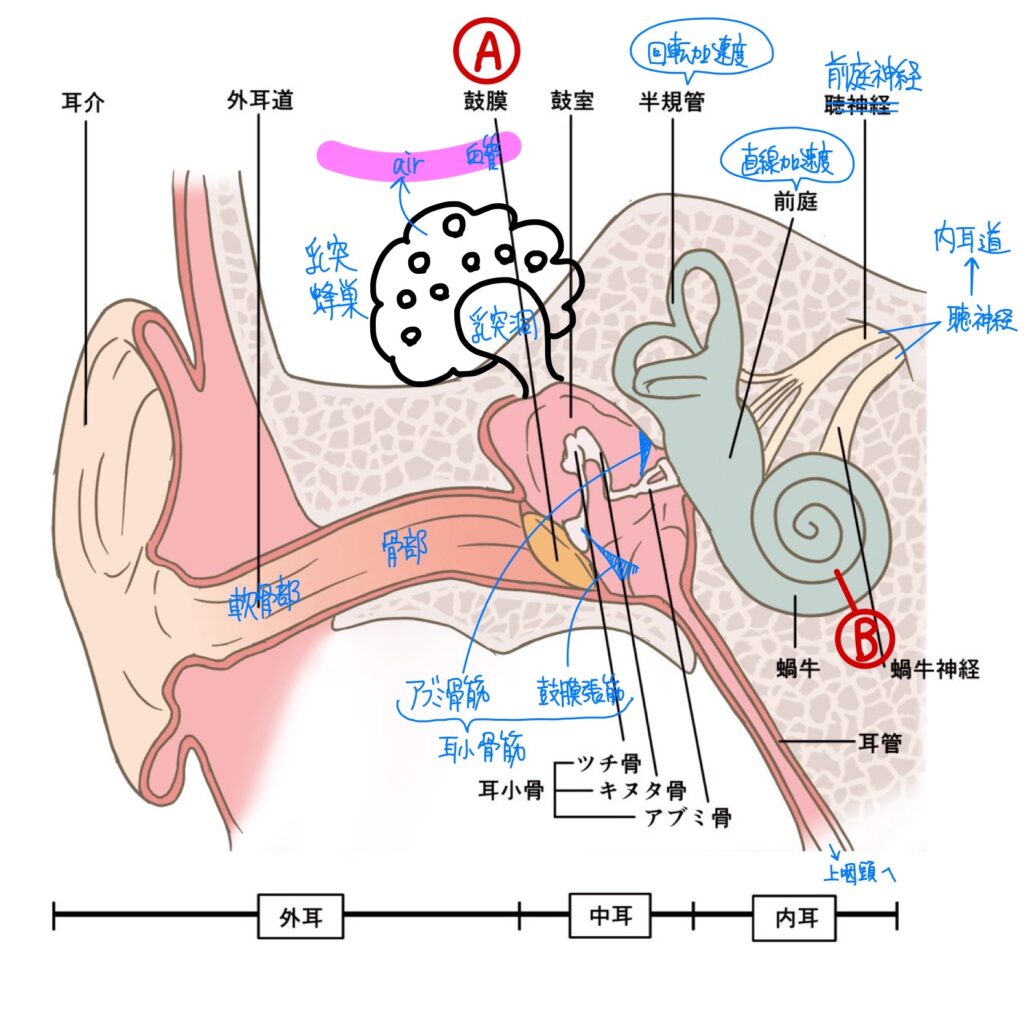
| 外耳 | 耳介+ 外耳道(軟骨部・骨部) |
①集音:耳介による ②鼓室の異物除去・気圧調整:耳管の線毛細胞や杯細胞によって鼓室の異物を除去したり、鼓室内の気圧を調節したりする機能がある。 ※軟骨部の皮下組織には毛嚢、皮脂腺、耳垢腺がある。 |
| 中耳 | 鼓膜+ 耳小骨+ 前庭窓 |
①音波増幅機能:鼓室+耳小骨により音が増幅される ②耳小骨筋反射:顔面神経興奮であぶみ骨筋が収縮してあぶみ骨を固定し、過大音が内耳に伝わらないようにする反射(顔面N麻痺で聴覚過敏)。 ③外耳と中耳の圧差解消:耳管は普段閉じている(感染防御のため)が、嚥下運動やあくびをすると口蓋帆張筋の作用で耳管が開き鼓室→上咽頭へ空気を送り急激な気圧差を解消する(睡眠時は乳突蜂巣で鼓室→血管に空気を送り緩徐な気圧差を解消する)。 ※鼓膜観察は耳介を後上方に引く。 |
| 内耳 | 蝸牛+ 前庭(卵形嚢・球形嚢)+ 半規管 |
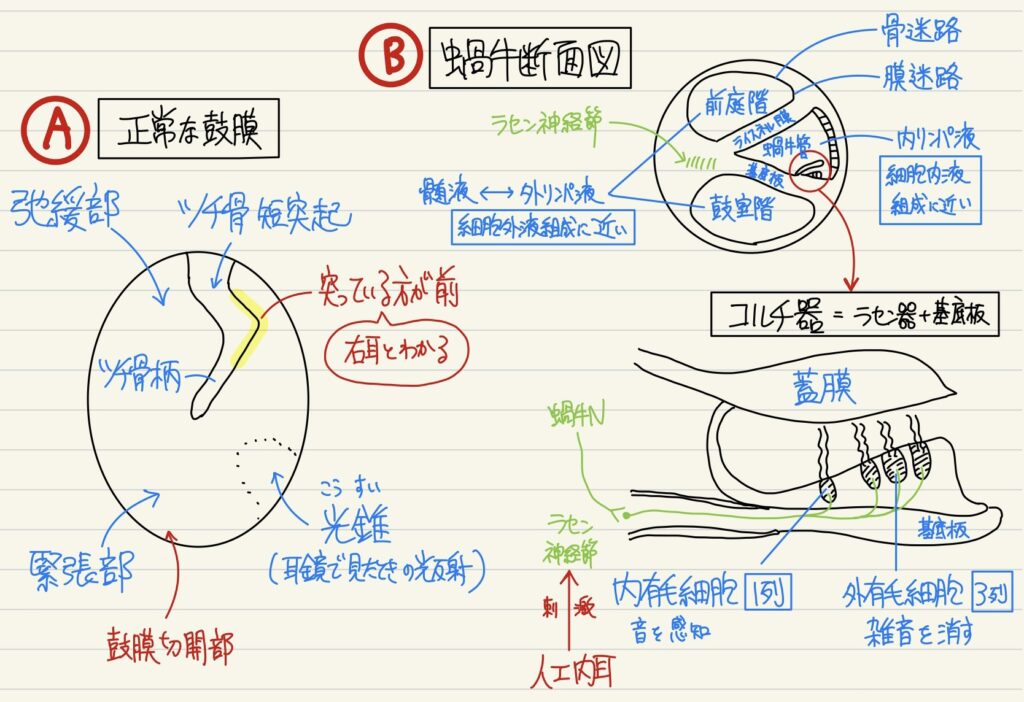
【蝸牛】機械的エネルギー(音波)を電気的エネルギーに変換。内有毛細胞で音を感知する。低い音ほど蝸牛頂で感知する。 【前庭】平衡斑上に耳石が乗っており、これが慣性の法則で動くと有毛が傾き直線加速度を感知する。卵形嚢は水平、球形嚢は垂直方向を感知。 【半規管】膨大部にクプラがあり、クプラに包まれた有毛が慣性の法則で傾くと回転加速度を感知する。 ※外リンパ液は蝸牛小管を通じて髄液と交通しているが、内リンパ液はどこにも交通していない。 |
【音の伝導】
外耳道→鼓膜→耳小骨→前庭窓→前庭階(高音)→鼓室階(低音)→基底板の振動→コルチ器の有毛が傾きKチャネル開口し脱分極→蝸牛神経→橋の蝸牛神経核→外側毛帯→中脳の下丘→視床の内側膝状体→側頭葉
 耳小骨:ツキアッテ
耳小骨:ツキアッテ
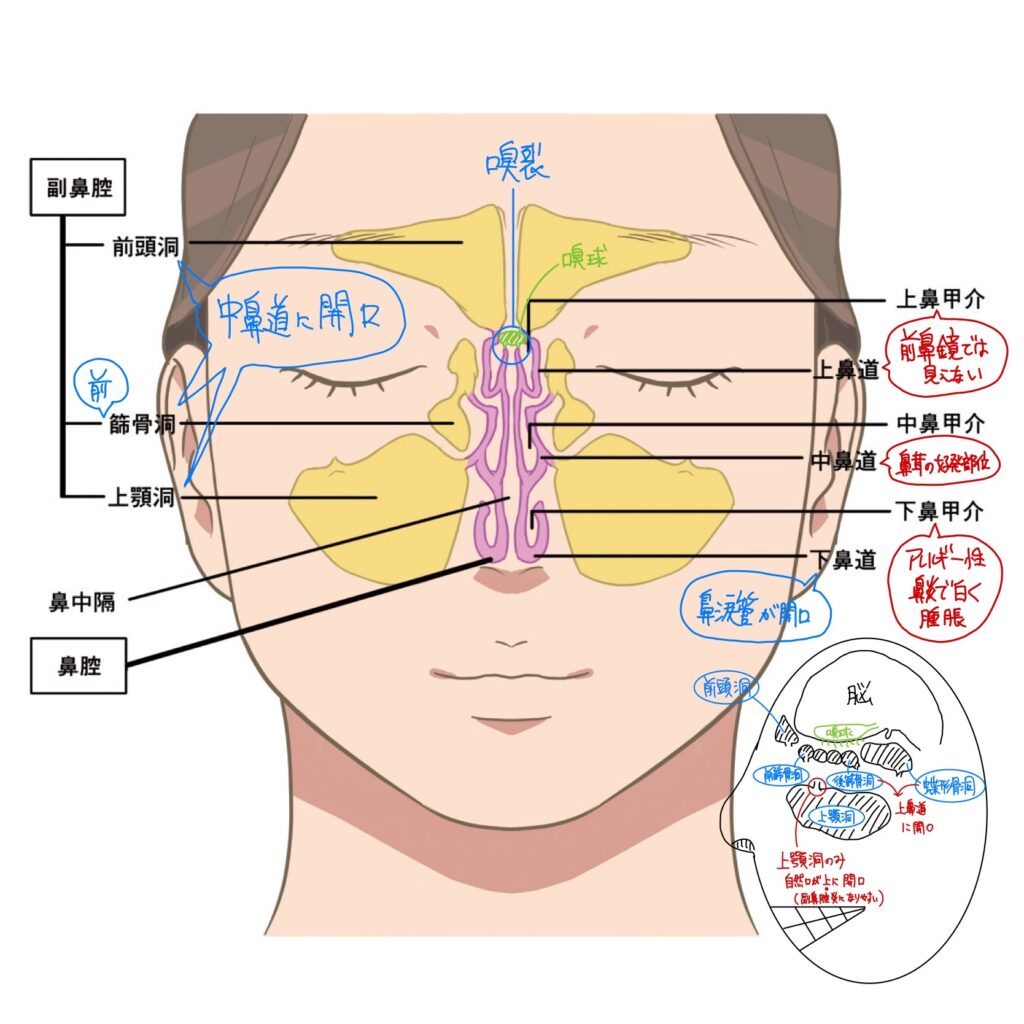
鼻腔・副鼻腔
| 上鼻道に開口するもの | 後方の副鼻腔(後篩骨洞、蝶形骨洞) |
| 中鼻道に開口するもの | 前方の副鼻腔(前篩骨洞、前頭洞、上顎洞) |
| 下鼻道に開口するもの | 鼻涙管←目薬の味がする理由 |
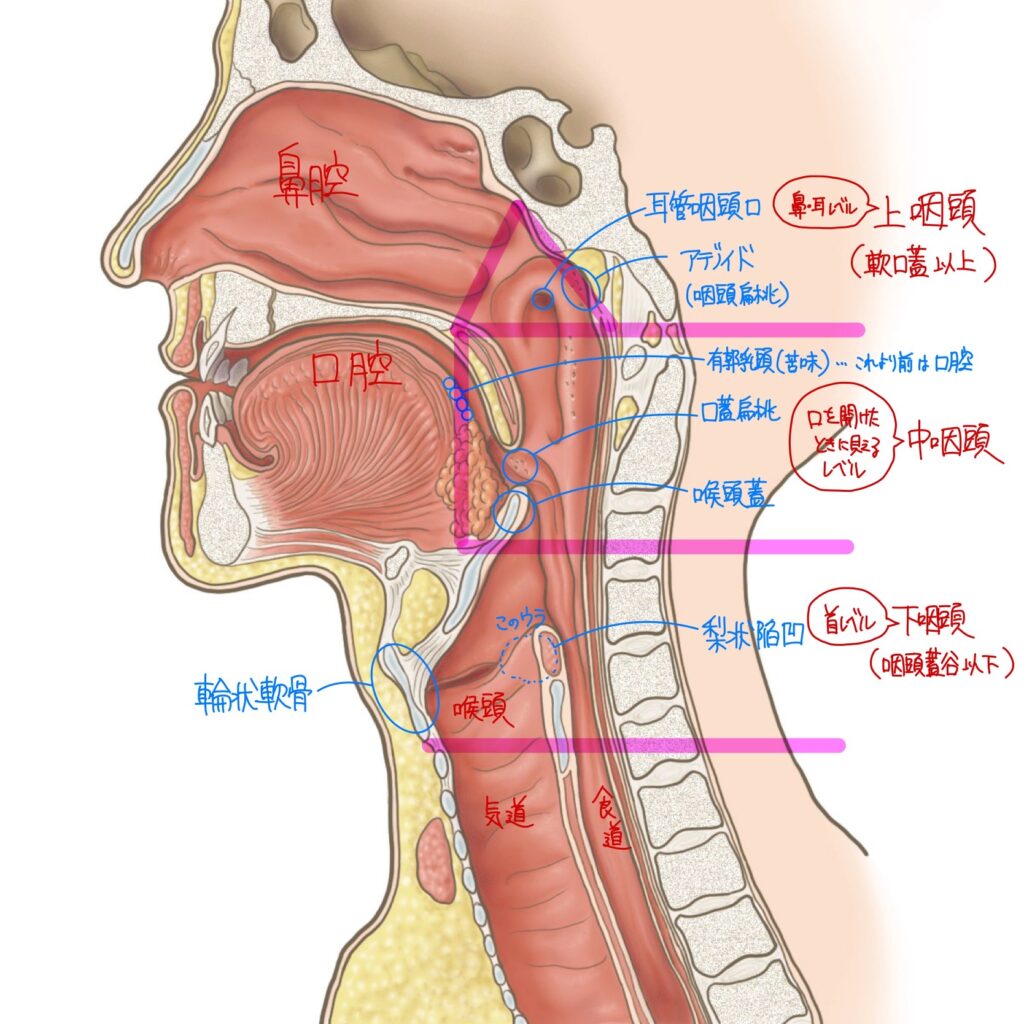
咽頭
| 扁桃 | 扁桃はリンパ組織の集合器官で抗体産生能を持つ 咽頭扁桃は5〜6歳で、口蓋扁桃は6〜7歳が最大で思春期以降に退化する |
| ワルダイエル咽頭輪 | 咽頭扁桃(アデノイド)+耳管扁桃+口蓋扁桃+舌扁桃 ワルダイエル咽頭輪は悪性リンパ腫の好発部位である |
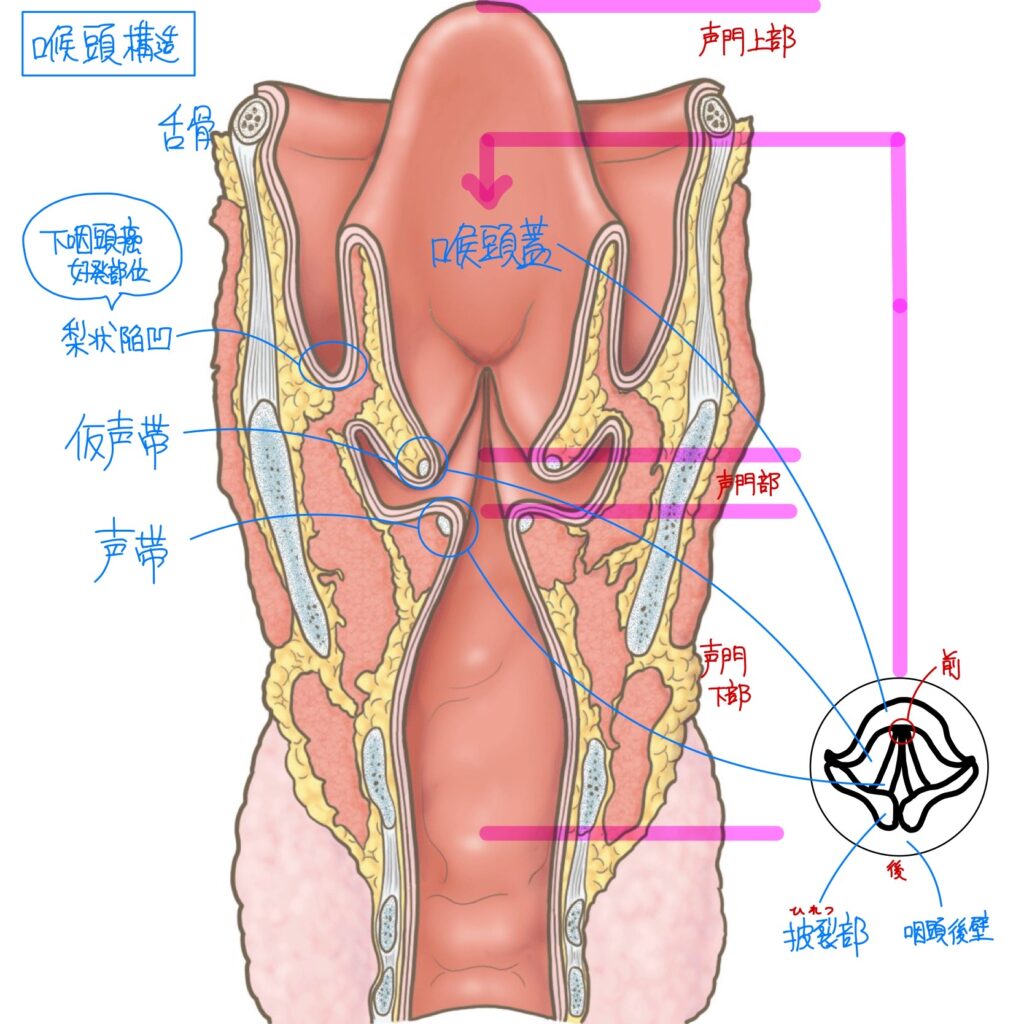
喉頭
【声帯周辺の筋】
| 外喉頭筋 | 喉頭そのものの上下運動を司る | 胸骨甲状筋、甲状舌骨筋 |
| 内喉頭筋 | 声帯の緊張を調節、声帯の内転・外転を司る | ①声帯緊張筋:輪状甲状筋(前筋) ②声門閉鎖筋:甲状披裂筋(内筋)、外側輪状披裂筋(側筋)、披裂筋(横筋) ③声帯開大筋:後輪状披裂筋(後筋) |
気管軟骨
生理
耳小骨筋反射
耳小骨筋反射は大きな音を聞いた時、内耳が障害されないように鼓膜張筋とアブミ骨筋が収縮し音を伝わりにくくする反射。
| 支配神経 | 詳細 | |
| 鼓膜張筋(ツチ骨に付着) | 三叉神経 | 体表に近いため三叉神経支配と覚える! |
| アブミ骨筋(鎧骨に付着) | 顔面神経 | ベル麻痺では聴覚過敏となる。 |
咀嚼嚥下のプロセス
【嚥下障害の評価法】
| ①内視鏡検査 | 嚥下内視鏡で直接誤嚥がないか確認 |
| ②バリウム造影検査 | バリウムを嚥下し、X線透視で誤嚥がないか確認 |
| ③改訂水飲みテスト | 3ccの水をむせなく飲めるか評価 |
| ④反復唾液嚥下テスト | 30秒間に何回嚥下反射が出るか評価 |
【嚥下プロセス】
| ①認知期(先行期) | 食べ物を認識 | 唾液分泌 |
| ②口腔準備期 | 捕食・咀嚼・食塊形成 | 咀嚼(三叉神経) |
| ③口腔送り込み期 | 食塊を咽頭に送り込み | 舌運動で食塊を送り込み(舌下神経) |
| ④咽頭期 | 食塊を食道に送り込み (嚥下反射) |
軟口蓋挙上(鼻咽腔閉鎖)→咽頭挙上→咽頭蓋&声帯閉鎖→輪状咽頭筋弛緩(食道開大) |
| ⑤食道期 | 蠕動運動で胃に送り込み | 蠕動運動(迷走神経) |
症候
嗅覚障害
| 障害部位 | 原因疾患 | |
| 中枢性 | 嗅球以降の障害 | アルツハイマーやパーキンソンの初期症状 |
| 末梢性 | 嗅上皮→嗅糸に障害 | 感冒遅延による嗅上皮変性、外傷による嗅糸断裂 |
| 呼吸性 | 嗅上皮までにおい分子が到達しない | アレルギー性鼻炎や副鼻腔炎による鼻詰まり、鼻中隔湾曲症(原因疾患を治療すれば嗅覚障害は治る) |
味覚障害
味覚の末梢感覚器である味蕾は舌だけでなく軟口蓋(顔面N→大錐体N)や喉頭蓋(迷走N)にも分布している。
| ①舌乳頭の異常 | シェーグレン症候群、Fe・Zn・ビタミンB12不足、薬剤性 |
| ②顔面神経・舌咽神経の障害 | |
| ③精神障害 | |
| ④腎不全などの代謝異常 |
耳痛
| 耳疾患に由来するもの | 外耳道・中耳の炎症とその合併症、腫瘍、外傷、ヘルペス |
| 口蓋・咽頭扁桃疾患 | 舌咽神経を介した放散痛(炎症、腫瘍など) |
| 歯・口腔疾患 | 三叉神経枝を介した放散痛(炎症、腫瘍など) |
| 喉頭・咽頭疾患・耳下腺炎 | 迷走神経を介した放散痛(炎症、腫瘍など) |
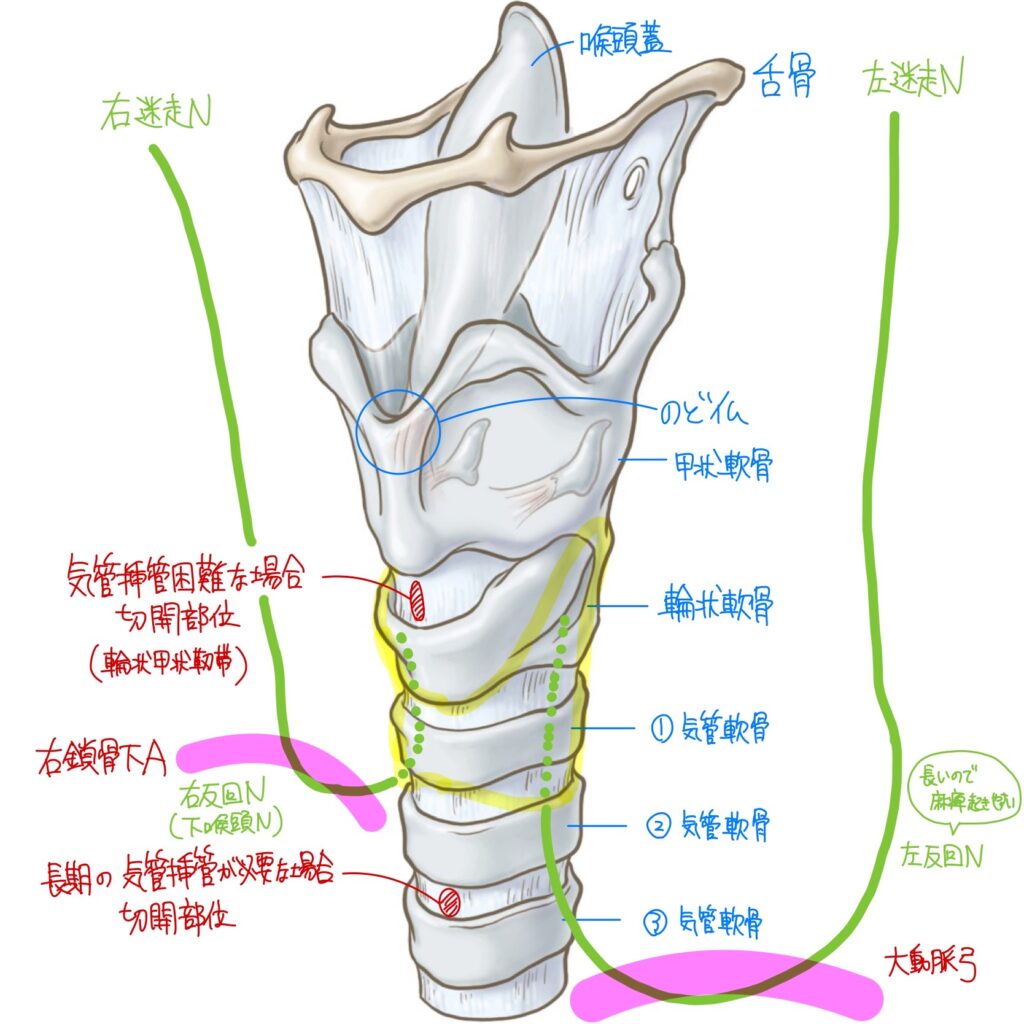
反回神経麻痺
| 反回神経機能 | 迷走神経から分枝し、左は大動脈弓、右は鎖骨下Aを前から後ろに反回し喉頭へ分布する。声帯を動かす筋肉を支配している。左の方が長いため麻痺しやすい。 |
| 反回神経麻痺 | 片側の反回神経麻痺で嗄声(左に多い)、両側では呼吸困難をきたす→気管切開 【原因】 ①特発性(最多) ②肺癌:大動脈下リンパ節転移は左反回神経麻痺、右側肺尖部腫瘍は右反回神経麻痺をきたす ③甲状腺癌:反回神経は甲状腺付近を走行するため麻痺をきたしやすい ④食道癌:胸部中部・胸部下部食道の食道癌では上縦隔の両側反回神経周囲に転移することが多い その他、大動脈瘤、甲状腺手術などでも起こる。 |
嗄声(声枯れ)
嗄声は声帯に異常が生じて起こる。
検査はまず、最長発声持続時間が短縮(=声門閉鎖不全)していることを確認して、次に喉頭内視鏡検査する。
| 原因疾患 | 特徴 | 症状・治療 |
| ポリープ様声帯 | 声帯両側が著名な浮腫となる。 喫煙者、多弁の中年女性に多い。 |
低い声、呼吸困難 禁煙、吸入ステロイド |
| 声帯ポリープ | 片側・声帯前方に1つのポリープができる。 原因は声帯の酷使、喫煙がある。 |
声帯安静、発声指導、禁煙 |
| 声帯結節 | 両側・声帯前方に結節様隆起ができる。 原因は声帯の酷使がある。 |
声帯安静、発声指導 |
| 喉頭乳頭腫 | HPV6/11が原因。 多発する白色の乳頭状ポリープ。 |
レーザー焼灼するが、再発しやすく、まれに癌化する。 |
| 喉頭肉芽腫 | 気管挿管時の声帯接触やGERDが原因。 声帯後方にできる。 |
吸入ステロイド GERD治療 |
| 反回神経麻痺 | 吸気時・呼気時共に病側の声帯が固定し、呼気時に健側が過内転する。 | ー |
| 喉頭癌 | 喉頭癌参照。 | ー |
| 声帯溝症 | 加齢的に声帯が萎縮する。 | 経過観察 |
検査
オージオグラム(純音聴力検査)
【分類】
| 正常 | 気導(外耳+中耳:右○と左×で表示)と骨導(内耳:コで表示)の検査で250Hz〜4000Hzの音域が聴取可能。25dB未満(聴力検査図上は上方)が正常。 |
| 伝導難聴 | 気導(A)の閾値上昇、骨導(B)は正常(A-B gap陽性) |
| 感音難聴 | 気導(A)と骨導(B)の両方が同程度に閾値上昇(A-B gap陰性) |
| 混合難聴 | 気導(A)と骨導(B)の両方の閾値が上昇、かつA-B gap陽性 |
【平均聴力】
平均聴力レベル(4分法)=(500Hz+1,000Hz×2+2,000Hz)/4
音叉検査法
| Rinne法 | 音叉を骨に当て骨導で音が聞き取れなくなった後、耳に音叉をもってくると気導からはまだ音が聞こえる。この場合をRinne法陽性とする。 | 陽性:正常、感音難聴 陰性:伝音難聴 |
| Weber法 | 音叉をおでこに当て、どちらの耳の音がよく響くか調べる検査法。 | 健側がよく響く:感音難聴 患側がよく響く:伝音難聴 |
オージオグラム以外の聴力検査
| 対象 | 特徴 | |
| OAE (耳音響放射) |
新生児、 心因性難聴 |
プローブを耳に挿入し、外耳道に放射された外有毛細胞の活動を検出する検査。AABRと比べて簡便だが精度に欠ける。 |
| 自動ABR=AABR (聴性脳幹反応) |
新生児、 心因性難聴 |
睡眠状態で小さい音をイヤホンから聞かせ、脳からの電気的反応(蝸牛神経〜脳幹聴覚路)を皮膚表面の電極にて検出する検査。2000Hz周辺の周波数のため高音部の難聴のスクリーニングに適する。 |
| 遊戯聴力検査 | 3〜5歳 | 純音刺激を子供の興味をひくような遊びやゲームに結びつけて検査する方法。 |
| オージオグラム | 小学生以上 | スイッチを押したり離したりして測る自覚的聴力検査。 |
| 自記オージオグラム | 心因性難聴 | 連続音と断続音の2種類で行い、断続音が連続音より悪化している場合、機能性難聴(心因性など)を疑う。(通常、断続音の方が連続音より聞こえる) |
ティンパノグラム(インピーダンスオージオグラム)
ティンパノグラムとは、外耳道を専用プローブにて遮蔽した後、外耳道の圧を陽圧から陰圧へと変化(+200mmH2O→-200mmH2O)させて鼓膜のインピーダンスをみる検査。ティンパノメトリとアブミ骨筋反射の2つの検査がある。(横軸:外耳道圧、縦軸:コンプライアンス=鼓膜の可動性)。ただし、鼓膜が穿孔している慢性中耳炎などの疾患では測定できない。
| A型 | 正常、感音難聴 |
| As型 | A型small版。鼓膜の動きやすさが減少する耳硬化症などでみられる。 |
| B型 | 中耳が陰圧になってコンプライアンスが低い滲出性中耳炎などでみられる。 |
| C型 | 耳管狭窄症などでみられる。 |
眼振の検査
【注視眼振検査】
正面・右・左・上方・下方を30秒以上見てもらい、特定の方向を見て速やかに戻る方向を眼振の方向とする(前庭でのリンパ液の流れと同じ向きに眼振する)。前庭由来の前庭神経炎やメニエール病の眼振では常に同じ方向となる方向固定性水平性眼振となる。
【非注視眼振検査】
Frenzel眼鏡は凸レンズで注視機能を取り除くと同時に眼球を拡大して見やすくする機能がある。現在は赤外線CCDカメラ(赤外線Frenzel眼鏡)を用いてモニター画面で眼振を観察することもある。
| 方法(Frenzel眼鏡を用いる) | 変換方向 | |
| 頭位眼振検査 | 懸垂頭位(頭を下げて頭位を回転) | 右下、正面、左下 |
| 仰臥位(頭を水平にして頭位を回転) | 右、正面、左 | |
| 頭位変換眼振検査 | 懸垂頭位→坐位 |
【カロリックテスト(温度眼振検査)】
| 正常 | 温水を入れると注入側に眼振、冷水(20℃・5mL)を入れると反対側に眼振 |
| 前庭機能障害 | 眼振が減弱 |
【瘻孔症状検査】
外耳道を加圧すると眼振・めまいが生じる。外耳道と内耳がつながる疾患(外リンパ瘻、真珠腫性中耳炎)で陽性となる。
補聴器と人工内耳
| 適応 | |
| 補聴器 | ①両側性伝音難聴(耳硬化症など)、②廃用予防(老人性難聴、乳幼児の難聴) ※内耳性の感音難聴では補充現象があるため補聴器の効果が高くない。 |
| 人工内耳 | ①1歳以上、②平均聴力レベルが90dB以上の高度難聴 例:遺伝性難聴、中耳炎に伴う内耳炎、加齢性難聴 |
耳疾患
耳硬化症
| 疫学 | 中年女性(妊娠で増悪)に多い、白人に多い。ベートーベンが罹患した疾患として有名。 |
| 病態 | 骨迷路の海綿状変化により、アブミ骨底と前庭窓の固着が生じ、緩徐進行する両側性の伝音難聴を起こす疾患。 |
| 症状 | ①緩徐進行の両側の伝音難聴:耳閉塞感ない ②聴覚過敏:アブミ骨筋反射消失のため(Willisの錯聴) |
| 検査 | 【聴力検査】 オージオグラム:A-B gap(+)、低音域でA-B gap大きい(Stiffness curve)、2000Hzでなぜか骨導が低下(カーハールの陥凹) 【ティンパノグラム】 As型:アブミ骨筋反射消失 |
| 治療 | アブミ骨置換術:固着したアブミ骨に小孔を空け、ここにテフロンのピストンを挿入して耳小骨(通常はキヌタ骨)に連結させる。手術で劇的に治る難聴! |
中耳炎
| 急性中耳炎 | 慢性中耳炎 | 滲出性中耳炎 | |
| 疫学 | 乳幼児に好発 (2歳以下重症化しやすい) |
免疫低下患者? | 小児と高齢者に好発 (二峰性) |
| 病態 | 感冒後、耳管を上行して感染・炎症を起こす。原因菌は口腔内常在菌の肺炎球菌>インフル桿菌>モラクセラがある。 | 急性中耳炎から移行し、中耳炎を繰り返す疾患。鼓膜が菲薄化し穿孔する。原因菌は耐性化しやすい黄ブ菌(MRSA)や緑膿菌が多い。 | 小児ではアデノイド増殖症、成人では上咽頭癌などによって耳管が閉塞し、中耳が陰圧になり、滲出液が貯留する疾患。 |
| 症状 | ①発熱 ②耳痛、伝音難聴 副鼻腔炎合併で難治化。 |
①鼓膜穿孔→耳漏(粘液性) ②伝音難聴(耳痛はまれ) 症状反復で徐々に難聴悪化。 |
①伝音難聴、耳閉塞感 (耳痛・耳漏はない!) ②自声増強 |
| 鼓膜所見 | 鼓膜の発赤・腫脹・膨隆 | 鼓膜穿孔(骨破壊は見られないところが真珠腫との違い) | 鼓膜陥凹と液の貯留 光錐の消失、気泡 |
| 検査 | 急性期の耳管通気は禁忌(細菌の侵入を助長する) | 聴力検査:A-B gap(+) CT:乳突蜂巣の発育抑制 |
聴力検査:A-B gap(+) ティンパノB型 or C型 |
※鼓膜切開は鼓膜緊張部の下部を切開する(弛緩部は薄く切開すると閉鎖が困難となる)。
【治療】
| 急性中耳炎 | 軽症:3日間経過観察 中等症以上:原因菌3つカバーするクラバモックス 重症例は鼓膜切開で排膿 |
| 慢性中耳炎 | 耳洗浄・耳管通気で排膿、抗菌薬の点耳・内服 →パッチテストを行い改善すれば鼓膜形成術、しなければ鼓室形成術(病巣除去と伝音再建) |
| 滲出性中耳炎 | 原疾患の治療 鼓膜切開・耳管通気で排膿(何度も切開する場合は鼓膜チューブ留置術) |
真珠腫性中耳炎
| 病態 | 真珠様の角化上皮が骨破壊性に増殖して周囲を破壊し、角化上皮が鼓室内に堆積した病態。 鼓膜弛緩部(薄いため)から破壊されやすく、細菌感染を伴うことで生じる膿性耳漏や骨破壊に基づく諸症状をきたす。大部分は後天性。 先天性:先天的な鼓室内の上皮遺残により生じ、耳小骨奇形を伴うことが多い 後天性:耳管狭窄症や滲出性中耳炎に続発する(鼻すすり癖はキーワード) |
| 症状 | ①伝音難聴(進行すると内耳も障害され混合難聴) ②耳痛、悪臭を伴う膿性耳漏 ※先天性は無症状 【合併症】 進行すると骨迷路破壊による内耳障害(めまい、ふらつき、耳鳴)、顔面神経管破壊による顔面神経麻痺、その他頭蓋内合併症(化膿性髄膜炎、脳腫瘍など) |
| 検査 | 【身体検査】 鼓膜所見:鼓膜弛緩部の鼓膜穿孔、角化上皮の堆積、肉芽形成など 【画像検査】 CT:乳突洞周辺の骨破壊・骨欠損 【瘻孔症状検査(骨迷路に瘻孔がある場合)】 外耳道の加圧により患側、減圧により健側に眼振を生じ、めまいが誘発される |
| 治療 | 真珠腫完全切除→鼓室形成術(病巣除去と伝音系の再建) |
老人性難聴、騒音性難聴(どちらも感音難聴)
| 老人性難聴 | 騒音性難聴(慢性)・音響外傷性難聴(急性) | |
| 病態 | 加齢に起因する蝸牛神経変性(有毛細胞・ラセン神経節細胞の変性)によって起こる両側性、不可逆的に進行する感音難聴。 | 慢性的な騒音により蝸牛神経変性が起こり、両側性、不可逆的に進行する感音難聴。一時的な強大音により急性に起こる難聴を音響外傷性難聴といい同様の症状が起こる。 |
| 症状 | ①高音域が聞き取りにくい ②聴覚補充現象(大きな声でなく、耳元で普通の声で話せば良い) |
左に同じ |
| 検査 | 【聴力検査(オージオグラム)】 高音域から障害される |
【聴力検査(オージオグラム)】 特に4000Hzが障害される(C5-dip) |
| 治療 | 早期に補聴器を使用し廃用を防止する | 健康診断で早期発見し、予防する |
メニエール病
| 疫学 | 30〜50歳代に好発 |
| 病態 | 内リンパ液の増加(内リンパ水腫)によって突然、前庭症状+蝸牛症状(低音域)が反復する疾患(第8神経症状のみ)。ストレスで悪化。 |
| 症状 | 以下の症状が10数分〜数時間継続し、それが反復性に生じる。 ①前庭症状:突然の回転性めまい発作 ②蝸牛症状:通常片側性の感音難聴、耳鳴、耳閉感など |
| 検査 | 【聴力検査】 オージオグラム:低音障害型感音難聴、聴覚補充現象(+) 【注視眼振検査】 発作期に患側向き、間欠期に健側向きの、方向固定性水平性 or 水平回旋性眼振(+) |
| 治療 | 【発作時】 安静、7%重曹水、鎮静薬(ジフェンヒドラミン)、鎮吐薬 【間欠期】 ベタヒスチン、ATP、ビタミンB12を内服 利尿薬(イソソルビド)を用いる場合もある:内リンパ水腫を軽減 【重症の場合】 内リンパ嚢開放術を考慮する |
| 予防 | 塩分制限 |
外リンパ瘻
| 病態 | 鼓膜への直達外傷や圧外傷(咳、鼻をかむ、ダイビングなど)によって内耳圧の急激な上昇を契機に前庭窓 or 蝸牛窓の破裂が生じ,外リンパ液が中耳に漏出する状態。 |
| 症状 | ①前庭症状:(pop音の後に)回転性めまい ②蝸牛症状:パチッというpop音→片側性の感音難聴(難聴が悪化していく) |
| 検査 | 【瘻孔症状検査】 外耳道の加圧により患側に眼振、減圧により健側に眼振を生じ、めまいが誘発される |
| 治療 | ①頭を高く30°挙げた状態で安静(瘻孔閉鎖を期待)+ステロイドなど ※数日内のめまい悪化の場合は、試験的鼓室開放術を行い、リンパ液の漏出があれば瘻孔閉鎖する。 |
突発性難聴
| 疫学 | 中高年に多い |
| 病態 | 突然片側性の感音難聴が生じる原因不明の疾患。1度起こると生涯起こらない。 |
| 症状 | ①蝸牛症状:突然の片側性の感音難聴、耳鳴、耳閉感(めまいを伴うこともある) |
| 検査 | 【聴力検査】 オージオグラム:片側性の全音域の感音難聴 【注視眼振検査】 水平眼振 or 水平回旋混合性眼振が多い 【画像検査】 MRI:聴神経腫瘍がないことを確認 |
| 治療 | ①ステロイド内服:2/3が奏功するが、発症後2週間を経過すると効果が乏しくなる。 ②ビタミンB12、血管拡張薬、ATP製剤の内服、高圧酸素療法、星状神経節ブロック ※メニエール病の初発症状と鑑別が困難な場合があるため、その際は突発性難聴の治療を行う。 |
良性発作性頭位めまい症 BPPV
| 疫学 | 成人に多い、末梢性めまいの中で最多 |
| 病態 | 頭位変化に誘発される半規管由来の一過性の回転性めまいを呈する反復性の疾患。 原因は本来耳石が存在する前庭から半規管に移動し、クプラの異常回転による頭位性のめまい。めまいが起こる頭位を反復しているとめまいの程度が減少する(減衰減少)。 |
| 症状 | 特定の頭位をとった30秒〜1分後、 ①前庭症状:眼振を伴う激しい回転性めまい(頭位保持すると数〜数十秒で消失) ※蝸牛症状(難聴・耳鳴増悪・耳閉感など)はない |
| 検査 | 【非注視眼振検査】 頭位眼振検査:Frenzel眼鏡を装着し、頭位により方向が交代する水平性眼振(+) 頭位変換眼振検査:Frenzel眼鏡を装着し、回旋性眼振(+) |
| 治療 | 安静(数日後に耳石が溶け、多くは2〜3ヶ月以内に軽快する) めまいを誘発する頭位を積極的に取ることで回復が早くなる Epley法:頭位変換で半規管内の耳石を卵形囊へ移動させる移動させる理学療法 |
前庭神経炎
| 病態 | 主に上気道感染(ウイルス性)の後、片側の前庭神経に限局した神経炎。 |
| 症状 | 先行感染の後、以下の症状が数日〜数ヶ月持続する。 ①前庭症状:突然の回転性のめまい(大きなめまいは反復せず、数日〜数ヶ月で消失) ※蝸牛症状(難聴・耳鳴増悪・耳閉感など)はない |
| 検査 | 【注視眼振検査】 健側へ自発性の方向固定性水平性眼振(+)、徐々に消失していく。 ※特定の頭位で誘発されるような眼振はない。 【温度眼振検査】 患側の高度反応低下あるいは無反応であることが多い。 |
| 治療 | 安静、鎮暈薬、ステロイド投与。 発病後数ヵ月経つと健側による代償が進み、平衡障害が改善される。 |
聴神経腫瘍
代表的な脳腫瘍を比較したい場合は脳神経外科を参照。
| 疫学 | 原発性脳腫瘍の約10%(ほとんどが前庭神経鞘腫) |
| 病態 | 主に内耳N(特に下前庭N)のシュワン細胞が腫瘍化する神経鞘腫(基本的に良性)。 好発部位は小脳橋角部(約75%) 神経線維腫症2型に合併することがある(両側性が多い) |
| 症状 | ①蝸牛N圧迫症状:緩徐進行性の片側の感音難聴(高音域)、耳鳴 ※前庭症状(めまい)は初期は少ない:緩徐進行性で中枢性に代償されるため 進行すると、 ②三叉N圧迫症状:角膜反射消失、顔面知覚異常 ③顔面N圧迫症状:顔面神経麻痺 ④前庭N圧迫症状:Bruns眼振、めまい |
| 検査 | 【画像検査】 造影MRI:T1で内耳道〜小脳橋角部に高信号+内耳道拡大 ※内耳道よりも広がりを見せる場合は髄膜腫を考える 【聴性脳幹反応(ABR)】 Ⅰ-Ⅴ波間の潜時延長、ときにⅡ波以降の消失 【注視眼振検査】 健側への水平性眼振→進行すると病側へのBruns眼振 【温度眼振検査】 患側の半規管麻痺 |
| 治療 | 全摘、3cm以下の場合は放射線治療。 高齢者・症状が乏しい小さい腫瘍:経過観察 |
動揺病(乗り物酔い)
| 病態 | 視覚情報と平衡感覚情報の不一致により自律神経異常が起こる状態。 小児に好発する。運転手、幼児、老人ではみられにくい。 |
| 症状 | ①前庭症状:めまい ②自律神経症状:悪心嘔吐、冷や汗 |
| 検査 | 通常眼振なし |
| 治療 | シートベルトを緩める、車を降りる、鎮暈薬 |
咽喉頭疾患
アデノイド増殖症(咽頭扁桃増殖症)
| 疫学 | 幼児に多い |
| 病態 | 咽頭扁桃の増殖肥大により、耳・鼻・咽頭症状をきたす。頻繁に上気道感染を繰り返す。 また、滲出性中耳炎や睡眠時無呼吸症候群を合併しやすい。 |
| 症状 | ①閉鼻声・口呼吸・いびき:アデノイドにより上咽頭が狭窄しているため ②耳管狭窄による両側性の滲出性中耳炎→伝音難聴 ③睡眠時無呼吸(小児)→夜尿症・日中の眠気 |
| 検査 | 【身体検査】 視診:アデノイド顔貌(持続的な口呼吸のため)、漏斗胸 触診:頸部リンパ節腫大 【画像検査】 X線:肺性心 CT:咽頭扁桃の肥大 |
| 治療 | 5〜6歳に見られる無症状の生理的肥大は経過観察。その他はアデノイド切除。 |
急性声門下喉頭炎(仮性クループ) subglottic laryngitis
| 疫学 | 5歳以下の幼児に好発、冬に多い |
| 病態 | 主にウイルス(パラインフエンザウイルス、インフルエンザウイルス、RSウイルスが多い)によって声門下咽頭に著名な浮腫が起こる疾患。ただし、細菌性(インフルエンザ菌など)によって生じる場合もある。 ※クループ症候群には真性と仮性がある。真性はジフテリアによるもので、DPTワクチン普及以降は稀となり、現在クループ症候群=仮性クループを指すことが多い。 |
| 症状 | ①感冒様症状:発熱、咽頭痛など ②吸気性喘鳴→嗄声・犬吠様咳嗽(急な検査で苦しむ:吸気、犬、嗄声、クループ) |
| 検査 | 【身体検査】 視診:陥没呼吸(上気道の閉塞で陰圧がかかるため) 聴診:吸気性喘鳴(stridor) 【画像検査】 胸部X線:気管の先細り像・ペンシル像(小児の場合) 喉頭内視鏡:声門下の粘膜浮腫 |
| 治療 | 対症療法(ネブライザーでアドレナリン吸入、もしくはデキサメタゾンの単回内服または静注。改善しない場合はステロイド吸入など) |
口腔・唾液腺・顎関節疾患
口唇裂・口蓋裂
| 疫学 | 約1/500で発症(アジア人に多い) |
| 病態 | 口唇裂・口蓋裂は先天性奇形であり、左側に多い。 病因としては複数の遺伝的要因と環境的要因が関係した多因子説が有力。 【口唇裂】 胎生4〜7週に起きる球状突起と上顎突起の癒合不全。男児に多い。 【口蓋裂】 胎生7〜12週に起きる上顎突起から発生する口蓋突起の癒合不全。女児に多い。 |
| 症状 | ①出生直後の哺乳障害 ②審美的問題:鼻・口唇の変形 ③構音障害、不正咬合、上顎劣成長が生じる。 【合併症】 先天性心疾患などの合併奇形、齲歯・歯周病、中耳炎 |
| 検査 | 視診 |
| 治療 | 【手術】 生後3ヶ月:口唇形成術(口輪筋再建+鼻腔底再建+裂閉鎖) 1歳半:口蓋形成術→時期が早いと上顎発育抑制、遅いと発話に悪い癖がつく! 9〜10歳:顎裂部骨移植 |
口腔粘膜疾患
| 口腔白板症 | 口腔内の境界明瞭な白い病変の総称。非均一型は悪性化の可能性がある。 原因:口腔カンジダ症、口腔扁平苔癬、摩擦性角化症、喫煙、飲酒など |
| 口腔紅板症 | 口腔内の紅斑病変の総称。ほとんどの紅板症は悪性化する。 |
| 口腔紅白板症 | 紅斑と白斑が混在している場合。 |
| 口腔扁平苔癬 | 角化異常を伴う難治性の慢性炎症疾患。ステロイド外用+抗真菌薬で治療。 症状寛解後も長期経過観察が必要。 |
| 慢性カンジダ症 | 口腔カンジダ症のうち、慢性に経過するもの。 白色変化部を拭っても取れないのが特徴。 |
| 口腔粘膜下線維症 | 膠原線維の著名な増殖と上皮の萎縮により口腔粘膜の強直・不動化を生じるもの。噛みタバコの多い地域に好発する。 |
| ヘルペス性口内炎 | HSV-1を参照。 |
| 帯状疱疹 | VZVを参照。 |
唾石症
| 疫学 | 20〜40歳代に好発 |
| 病態 | 主に顎下腺(約90%)のワルトン管(上向きに開口)内にCa結石ができる疾患。 Ca結石は、唾液腺管内に入りこんだ細菌や異物が核となり、これに唾液に含まれる炭酸Caなどの石灰が沈着して形成される。 |
| 症状 | 基本、無症状でX線検査で発見されることが多い。 【ワルトン管閉塞時】 ①摂食時の激しい疼痛(唾仙痛):唾液多量分泌→相対的に唾液管が閉塞し痛む ②唾液腺腫脹(①・②共に一過性) |
| 検査 | 【画像検査】 CT:顎下腺の石灰化を確認(X線非透過性) |
| 治療 | 唾石が小さい場合:唾液腺マッサージによる自然排出 唾石が大きい場合:外切開にて腺ごと摘出術 |
顎関節症
| 疫学 | 20歳以上に発症が多い、女性に多い |
| 病態 | ①〜③の症状を呈する慢性疾患群。 原因:噛合異常、歯ぎしり、ストレス、偏咀嚼、うつ伏せ寝、頬杖などが |
| 症状 | ①顎関節や咀嚼筋の疼痛 ②開口障害・顎運動異常 ③関節雑音 |
| 検査 | 【画像検査】 X線など |
| 治療 | 【保存療法】 スプリント療法:マウスピースで矯正 対症療法:NSAIDs、顎関節洗浄 【手術】 顎関節鏡下手術 |
腫瘍
上顎癌
| 疫学 | 中高年男性に多い(3:2) リスク因子:喫煙 |
| 病態 | 副鼻腔粘膜由来の扁平上皮癌で、低分化が多い。直接浸潤して拡大する。 |
| 症状 | 上顎洞内に限局:無症状 浸潤初期:片側の鼻閉、悪臭を伴う血性鼻漏、歯痛など 浸潤進展:頬部腫脹・疼痛、複視、眼球突出など |
| 検査 | 【画像検査】 CT:上顎洞周辺の骨破壊像 |
| 治療 | 手術・ケモ・ラジを合わせた集学的治療 |
咽頭癌
大半が扁平上皮癌。頸部リンパ節転移しやすい。(エレベーターで上に行く:EBV→上咽頭癌)
| 上咽頭癌 | 中咽頭癌 | 下咽頭癌 | |
| 危険 因子 |
EBウイルス 中年以上の男性、アジア |
HPV 中年以上の男性 |
飲酒・喫煙 中年以上の男性 |
| 症状 | ①鼻閉、鼻血、鼻漏 ②頸部リンパ節腫脹 ③三叉神経痛(5) ④複視(6) |
①咽頭痛、嚥下痛 ②耳への放散痛(9・10) ③頸部リンパ節腫脹 |
①嚥下痛、嚥下困難 ②嗄声 ③頸部リンパ節腫脹 |
| 合併症 | 一側性の滲出性中耳炎(伝音難聴、耳閉塞感) | 食道癌・下咽頭癌との重複癌が多い | 食道癌・胃癌・結腸癌・下咽頭癌との重複癌が多い |
| 検査 | 鼻咽腔内視鏡で咽頭粘膜の腫脹・潰瘍 | p16蛋白陽性(HPVの持続感染) | 鼻咽腔内視鏡で梨状陥凹に好発する病変を確認 |
| 治療 | 解剖学的に手術不可のため基本ケモラジのみ | 摘出+ケモラジ、進行癌では頸部郭清+再建が必要 | 摘出+ケモラジ、進行癌では頸部郭清+再建が必要 |
| 予後 | P16蛋白陽性の方が予後良好 | リンパ節転移しやすいため咽頭癌で最も予後不良 |
喉頭癌
| 疫学 | 中年以上の男性に好発、喫煙が主因 |
| 病態 | 大半が扁平上皮癌。 |
| 検査 | 間接喉頭鏡:表面不整な隆起性の腫瘤および白斑病変 |
| 治療 | 早期癌:リニアックを用いた放射線治療 進行癌:喉頭全摘出術 【喉頭摘出後後遺症】 ①便秘:“息む”ことができなくなるため ②発声×:喉頭・声帯が失われており通常の発声はできない→人工喉頭・食道発声が必要 ③入浴制限:肩まで湯に浸かると溺れてしまう ④嗅覚消失:空気が全て気管孔を介するため、鼻をクンクンができなくなる |
【喉頭癌の種類】
| 声門上癌 | 声門癌 | 声門下癌 | |
| 頻度 | 30〜35% | 65〜70%(最多) | <1%(まれ) |
| 症状 | 異物感、嚥下痛 | 嗄声 | 咳嗽 |
| 周囲リンパ組織 | 多い | 少ない | 多い |
| 転移しやすい部位 | 頸部リンパ節(最多) | 少ない(予後良好) | 気管リンパ節 |
唾液腺腫瘍(耳下腺腫瘍)
耳下腺腫瘍の約9割が良性腫瘍で、そのうち約7割が多形腺腫である。
【耳下腺腫瘍の術後合併症】
①顔面神経麻痺、②唾液腺瘻、③Frey症候群(食事の際に耳下部に発赤と発汗)
| 多形腺腫(混合腫瘍) | Warthin腫瘍(腺リンパ腫) | |
| 疫学 | 30〜40歳代に好発、やや女性に多い | 60歳以上の男性、喫煙者に好発 |
| 病態 | 多形腺腫は数%悪性化することがある。 | 多くは良性、両側性、悪性化はしない |
| 症状 | 無痛性腫瘤。緩徐に増大。表面は平滑。 悪性の場合は顔面神経麻痺を伴う。 |
無痛性腫瘤。緩徐に増大。 顔面神経麻痺(-) |
| 検査 | CT | 99mTCシンチ集積 |
| 治療 | 摘出術(悪性転化を避けるため) | 整容的に気になるなら摘出 |
口腔癌(舌癌)
| 疫学 | 40〜60歳代に多い リスク因子:喫煙、飲酒、歯周病、不適合義歯、HPV16型など |
| 病態 | 口腔悪性腫瘍の約80%が扁平上皮癌で、約10%が唾液腺癌である。 口腔扁平上皮癌の前駆病変として白板症、紅板症、紅白板症、扁平苔癬、慢性カンジダ症、口腔粘膜下線維症などがある。 【舌癌】 口腔癌の中で舌癌が最多(約65%)。舌癌は90%以上が扁平上皮癌で、舌縁部・歯肉に好発。舌はリンパ管が豊富で、早期に顎下・上内深頚リンパ節転移しやすい。 |
| 症状 | ①病変部のしこりなど |
| 検査 | 擦過細胞診→濃厚であれば生検 |
| 治療 | 早期癌:摘出術、舌癌は密封小線源療法→実施している施設少ない 進行癌:手術・ケモ・ラジを集学的に行う |
顎骨腫瘍
| 病態 | 上顎骨・下顎骨に発生する腫瘍で、約90%が良性腫瘍である。 歯原性腫瘍:エナメル上皮腫(約50%)、歯牙腫(35%) |
| 症状 | エナメル上皮腫:無痛性の腫脹、上から押すとペコペコ音がする(羊皮紙様感) 歯牙腫:無症状 |
| 検査 | 【画像検査】 エナメル上皮腫:多房性または単房性の境界明瞭な骨吸収像、埋伏歯を伴うこともある 歯牙腫:埋伏歯の歯冠部に発生することが多い |
| 治療 | エナメル上皮腫:生検と治療を兼ねた開窓療法→腫瘍切除、顎骨切除 歯牙腫:歯牙を摘出(放置すると永久歯が生えてこれないため) |



コメント