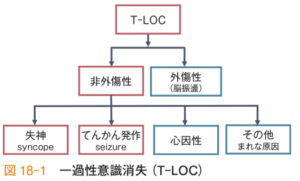
一過性意識消失 T-LOC:transient loss of consciousness
①T-LOCの原因鑑別
T-LOC(一過性意識消失)とは一過性の覚醒障害のことで、失神とてんかん発作を鑑別する。
| 失神 | てんかん発作 | |
| 病態 |  脳全体の一過性の虚血 脳全体の一過性の虚血 |
 大脳皮質全体の過活動 大脳皮質全体の過活動 |
| ①意識消失前 | 冷や汗、嘔気、顔面蒼白、眼前暗黒感、動悸、呼吸苦、胸痛、背部痛 | 自動症(口をもごもご動かす)、声を上げる |
| ②意識消失中 | 眼球上転、意識消失後に数秒間の左右対称性で不均一なリズムのけいれん | 共同偏視、頸部回旋、口から泡、意識消失と同時に左右差のある一定リズムのけいれん |
| ③意識消失後 | 意識が分単位で改善(高齢者の場合は最大10分程度意識がもうろうとする場合あり) | 意識障害遷延、深い呼吸・いびき、疲労感や筋肉痛、Todd麻痺、逆行性健忘(倒れる前の記憶×) |
| 所見 | なし | 片側の舌の奥側面の咬傷、CK↑NH3↑乳酸値↑ |

②問診・身体所見
| 問診 | 前駆症状や発症直前の行動・体位、発症時の状態、回復時の状態(上記) |
| 随伴症状:黒色便、転倒(頭部外傷) | |
| 既往歴:失神歴、消化管疾患、肝硬変、肝細胞癌、大動脈瘤手術歴 | |
| 家族歴:突然死の家族歴(QT延長症候群、Brugada症候群) | |
| 薬剤歴:血圧低下、低血糖、QT延長、AVブロック、徐脈 | |
| 視診 | 意識消失に伴う外傷の有無、舌咬傷の有無、尿便失禁 |
| 聴診 | AS、HOCMなど |
| 触診 | 腹部圧痛(消化管出血)→直腸診、腹部拍動性腫瘤(AAA) |
| 血圧 | 頻脈・血圧低下(出血の可能性、普段の血圧と比較) |
③検査
| 心電図 | 【ABCDE LR(心原性失神の原因)】 A:AVブロック B:Brugada症候群 C:QTc延長(低Mg、低Kなどの電解質、薬剤性) D:delta波(WPW症候群) E:ε波(不整脈原性右室心筋症:ARVC) L:左室ストレイン(AS、HOCM、LVH:左室肥大) R:右室ストレイン(肺塞栓症) ※来院時の心電図が正常でも心血管性失神は否定できずフォローは必要 |
| 血液検査 | 胸痛ならトロポニン、突然の呼吸苦/胸痛ならDダイマー |
| 心エコー | 左室流出路の閉塞:AS、HOCM、左房粘液腫によるMS 右室流出路の閉塞:肺塞栓症、原発性肺高血圧症 ポンプ失調:急性心筋梗塞、心タンポナーデ |
| CT | 頭部CT:くも膜下出血を疑う場合 胸腹部造影CT:A解離、大動脈瘤破裂、肺塞栓症、消化管出血を疑う場合 |
④失神の診察
まず、心血管性失神、出血による起立性低血圧を除外する。
| 心血管性失神 | 起立性低血圧 | 反射性失神 | |
| 鑑別 | HEARTS →A解離など |
①循環血漿量減少 ②自律神経障害 ③食後低血圧 |
①血管迷走神経反射 ②状況性失神 ③頸A洞症候群 |
| バイタル | 来院時は様々 | sBP20以上低下、HR上昇 | 低血圧+徐脈 |
| 前駆症状 | ない場合が多い | 様々 | 嘔気、冷や汗、あくび |
| 状況 | ・労作時 ・臥位でも生じる |
起立時だけどは限らない(運動後、食事後など) | ・長時間の立位 ・環境:排尿後、排便後、恐怖、疼痛、暑い環境 |
| 検査 | 心電図、心エコー、血液、頭部CT、胸腹部造影CT | 血液 自律神経の場合はhead up tilt検査 |
なし(除外診断のため) VVR:誘因+前駆症状のセットで臨床診断可能 |
⑤心血管性失神の有無を確認
心血管性の場合は循環器科コンサルトし、入院が必要。
| 原因 | 【想起すべき原因疾患(HEARTS)】 H:Heart attack(急性冠症候群)、HOCM→胸痛、頸部痛 E:Embolism(肺塞栓症) A:A解離・AAA切迫破裂→腹痛、背部痛、AS→胸痛 R:Rhythm disturbance(不整脈)→心電図異常 T:Tachycardia(VT) S:Subarachnoid hemorrhage(くも膜下出血)→頭痛、頸部痛 |
| 不整脈 | 徐脈性:洞機能不全、房室伝導系障害、ペースメーカー不全 頻脈性:上室性、心室性 その他:WPW症候群、ブルガダ症候群、QT延長症候群、電解質異常、薬物誘発性 |
⑥起立性低血圧の有無を確認
心血管性失神を否定した後で診断すること。
| 概要 | 起立時に頻脈、血管収縮、心収縮力増大という交感神経系の即時の反応が起こらず発症する。長期臥床や循環血漿量低下に関連して起こりやすい。 来院時は必ず頻脈傾向(強い腹痛、β遮断薬内服中は例外) |
| 原因 | ①循環血漿量低下(ショックの前段階):出血、下痢、嘔吐 ②自律神経障害:立位後、パーキンソン病、多系統萎縮症、レビー小体型認知症、糖尿病、アミロイドーシス、尿毒症、脊髄損傷 ②自律神経障害:立位後、パーキンソン病、多系統萎縮症、レビー小体型認知症、糖尿病、アミロイドーシス、尿毒症、脊髄損傷③食後低血圧:食後2時間以内にsBP20低下 or 90-100まで低下。高齢者に多い。 |
| 症状 | めまい、ふらつき、疲労、視野がぼやける、耳鳴り、立位時の呼吸困難、首/肩痛 |
| 検査 | 臥位で10分間以上安静にした後、立位直後、1分後、3分後に血圧を測定し、sBP20以上低下 or dBP10以上低下すると起立性低血圧を疑う。 ※立位が難しい場合は、端座位でも可 ※気分不快や顔面蒼白を認めた場合はすぐに中止する |
⑦神経調節性失神(NMS)の有無を確認
| 概要 | 心血管性、起立性低血圧を否定した場合診断される(除外診断)、VVRが最多 |
| 原因 | ①血管迷走神経反射(VVR): 誘因:恐怖、疼痛などによる感情ストレス、暑い環境、長時間の立位、人込みなど 前駆症状:嘔気・冷や汗・顔面蒼白・あくびなどの自律神経症状 徐脈+血圧低下:前駆症状の後、交感神経緊張状態から急に副交感神経亢進して徐脈・血管拡張して低血圧となる(VVRは誘因+前駆症状が揃って初めて臨床診断可能) ②状況性失神:食事中/後、咳嗽後、排便後、排尿後 胸腔内圧亢進し、静脈環流量が減少し、心拍出量が減少する ③頸A洞症候群:頸部圧迫(頸部運動、髭剃り、襟のきつい服など) |
⑧代謝性失神
| 低血糖 | |
| 過換気 | |
| 低酸素血症 | |
| CO中毒 |



コメント