ショックの対応
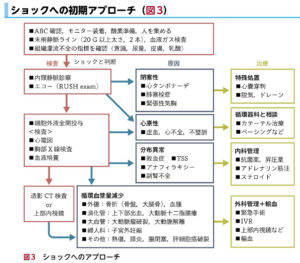
①ショックの診断
血圧低下=ショックではない、血圧低下をきたさないショックもある※。ショックは血圧低下により臓器灌流が維持できない状態であり、組織の酸素需要が追いついていない。虚血が持続すると不可逆的な臓器障害となるため、早期治療を必要とする。
※初期には血圧低下を伴わない「代償性ショック」の状態を呈する。代償性ショックは、血圧は保たれているが組織還流は不十分な状態で、頻脈、末梢冷感、CRTの延長、尿量減少などの所見がみられる。これらは脳や心臓などの重要臓器への還流を保つための代償機転である。一方、非代償性ショック(低血圧性ショック)は、臓器への還流を保つための血圧が維持できず、心停止が切迫している状態である。
以下の①〜⑥からショックと臨床診断する。
| ①平均動脈圧 | MAP65未満で、臓器灌流を維持できない(必ず普段の血圧と比較する) ※慢性高血圧の場合:通常sBPより40mmHg以上の低下あれば疑う |
| ②脈拍(心) | 血圧低下に先行して頻脈がある※(神経原性ショックの場合のみ徐脈) |
| ③呼吸(肺) | 呼吸数22以上(頻呼吸で代償され、SpO2低下はすぐに起こらない) |
| ④意識状態(脳) | 初期は不安、不穏、興奮状態など意識変容がある(脳灌流の低下) |
| ⑤尿量(腎) | 尿量減少(腎灌流の低下) |
| ⑥皮膚変化(皮) | 末梢冷感・網状皮斑・CRT延長・チアノーゼ(皮膚灌流の低下) |
| 血液ガス | 乳酸上昇(18g/dL以上)→乳酸上昇でアシドーシス |
※ただし、ショックでも頻脈にならない患者もいる↓
| 高齢者 | 交感神経感受性が低下しているため |
| 運動選手 | 代償機能が上昇しているため |
| 特定の薬剤使用 | β遮断薬、Ca拮抗薬、ジゴキシン |
| ペースメーカー患者 | ー |
| 低体温患者 | |
| 激痛を呈している患者 | 副交感神経が亢進しているため |
②ABC確認+採血&ルート確保
| 酸素供給量 = | CO(心拍出量)× | 動脈血酸素含有量 |
| SV(1回拍出量)× HR(心拍数) | 1.34 × SaO2 × Hb値 | |
| 前負荷 × 後負荷 × 心筋収縮力 | ー | |
| 治療 | 輸液負荷 × 血管収縮薬 × 強心薬 | 酸素投与 × 輸血 |
組織への酸素供給量を増やすには、①輸液負荷して心拍出量を増加、②酸素投与を行う。
| ①輸液負荷 | 20G以上の静脈ラインを(両腕)2本以上確保して、生食をフラッシュする(聴診上、明かな肺水腫がなければ急速輸液開始)。血圧はMAP65以上を目標に管理、尿量は尿道カテーテルを留置して0.5mL/kg/hr以上に管理する。 |
| ②酸素投与 | SpO2低下 |
血圧の変動が著しい場合や循環動態が不安定な場合はAライン確保、必要に応じてCVカテーテルなど血行動態をモニタリングできるようにする。
③頸静脈の評価(閉塞性・心原性)
ショックにも関わらず頸静脈怒張している場合は閉塞性・心原性ショックを考える。
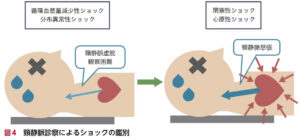
| 正常 | 異常 | |
| 座位 | ー(息こらえでようやく出る程度) | +(右心不全・閉塞性ショック) |
| 臥位 | + | ー(循環血液量減少性ショック) |
閉塞性・心原性ショックが疑われる場合、胸部X線、心電図、採血、エコーを行う。
| 閉塞性 (超緊急) |
①緊張性気胸:呼吸苦→緊急脱気、ドレナージ ②心タンポ:呼吸苦→心嚢穿刺 ③肺塞栓症:片側性下腿浮腫→血栓溶解療法 |
| 心原性 (緊急) |
①心筋性(急性心筋梗塞、心筋炎、心不全) ②機械性(MR、AS、心室瘤) ③不整脈(180以上の頻脈、徐脈) |
④RUSH(Rapid Ultrasound in SHock)
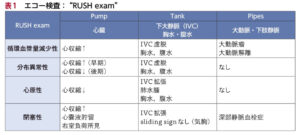
| Pump(心) | Tank(胸腹部) | Pipes(血管) | |
| プローブ | セクタ | コンベックス/リニア | コンベックス/リニア |
| 確認項目 | ①心嚢液+右室 ②左室収縮能 ③右室負荷所見 |
①IVC ②FAST(胸腹水) ③lung sliding(気胸) |
①腹部大動脈瘤 ②胸部A解離・瘤 ③DVT(鼠径・膝) |
| 血液分布異常性 (四肢冷感なし) |
②心過収縮(早期) ②心収縮低下(後期) |
①IVC正常〜虚脱 ②腹水(腹膜炎) |
正常 |
| 循環血漿量減少性 (仰臥位頸V虚脱) |
②心過収縮 ②収縮末期心室腔虚脱 |
①IVC吸気時完全虚脱 ②血胸・腹腔内出血 |
①3cm以上の瘤 ②大A基部拡大/falp |
| 心原性 (頸V怒張) |
②心収縮低下 ②弁膜症 |
①IVC拡張・変動なし ②胸水・腹水 |
正常 |
| 閉塞性 (頸V怒張) |
①心嚢液+右室虚脱 ②心過収縮 ③D-shape |
①IVC拡張・変動なし ③左右第2肋間腋窩中線でlung sliding消失 |
③大腿V・膝窩V |
⑤血液分布異常性・循環血漿量減少性の評価と対応
| 敗血症性 | 血培採取の上、抗菌薬投与 |
| アナフィラキシー | アドレナリン筋注 |
| 神経原性 | 硫酸アトロピン |
| 循環血漿量減少性 | 出血源を精査しながら、輸血の準備 ①胸腹部造影CT:消化管出血、A解離、骨折など ②直腸診:消化管出血 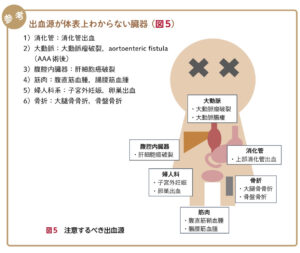 |
⑦昇圧剤投与
輸液負荷でも血圧が安定せず、ショックから離脱できない場合はNAdなどを用いる。
昇圧剤が高用量になると予想される場合はCVカテーテルを挿入する(薬剤が血管外漏出すると皮膚の壊死が起こるリスクがあるため)
【昇圧剤】
| ①NAd (α+β1) |
組成:NAd注1A(1mg/mL)5管+生食45mL(0.1mg/mL) 投与:1mL(0.1mg)フラッシュ後、2速(2mL/hr)で持続静注 |
| ②Ad (α+β) |
|
| ③バソプレシン |
【γ計算】速=mL/hr
| ①μgをmgに換算 | 1γ=1μg/kg/min=1×10-3μg/kg/min |
| ②分を時間に換算 | 1×10-3μg/kg/min=60×10-3μg/kg/hr=0.06mg/kg/hr |
| ③1γは薬剤何mLか | x倍希釈(1/x mg/mL)なら1/x=0.06mL/kg/hr |
| ④体重換算 | y kgなら1/x=y×0.06mL/hr |
| 例 等倍希釈 | 1mg/mL=1γ |
| 例 20倍希釈(0.05mg/mL) | 0.05γ=y kg×0.06mL/hr |
ショックの分類
※末梢血管抵抗が低下するアナフィラキシーショック、神経原性ショック、敗血症性ショックはまとめて血液分布異常性ショックという。
| ※アナフィラキシー ショック |
※神経原性 ショック |
※敗血症性 ショック |
循環血液量減少性 ショック |
心原性 ショック |
閉塞性 ショック |
|
| 病態 | ヒスタミンによる血管拡張・血管透過性亢進 | 脊髄損傷・迷走神経反射により副交感神経優位 | 細菌性全身炎症反応による末梢血管拡張+内皮細胞障害 | ①出血 ②血漿喪失 ③体液・電解質喪失 |
①心筋梗塞②弁膜症③不整脈などの心収縮力低下 | ①心タンポ②緊張性気胸③肺塞栓症による右心拡張障害 |
| 血圧 | ↓ | ↓ | ↓ | ↓ | ↓ | ↓ |
| 血管抵抗 (後負荷) |
↓(皮膚膨疹) | ↓ | ↓(Warm shock) | ↑(代償:5R) | ↑(代償:5R) | ↑(代償:5R) |
| 心拍出量 | ↑(代償) | ↓ | ↑(代償) | ↓(静脈還流量減少) | ↓(心収縮力低下) | ↓(拡張障害) |
| 心拍数 | ↑(代償) | ↓徐脈 | ↑(代償) | ↑(代償) | ↑(代償) | ↑(代償) |
| 1回拍出量 | ||||||
| 中心静脈圧(前負荷) | ↓ | ↓ | ↓ | ↓(頸静脈拍動低下) | ↑(頸静脈怒張) | ↑(頸静脈怒張) |
| 肺動脈楔入圧 | ↓ | ↓ | ↓ | ↓ | ↑(左心不全) | ↓(右心不全) |
| 処置 | 気道確保+Adを筋注+生食輸液 | 安静+生食輸液+アトロピンなど投与 | NAd持続静注+生食輸液+抗生剤+感染源除去 | 生食大量輸液、輸血 | 原疾患治療+利尿薬、強心薬、IABP | FASTで確認し、原疾患治療 |
循環血液量減少性ショック
| 原因 | ①出血(消化管出血、大動脈瘤破裂、外傷など) ②血漿消失(熱傷による血管透過性亢進など) ③体液喪失(下痢、嘔吐、高度脱水、利尿剤使用など) |
| 病態 | 上記原因により循環血液量が減少すると、静脈還流量(前負荷)が減少し、心拍出量が減少する。その結果、血圧が低下してショックが生じる。代償的に心拍数増加、末梢血管抵抗増加が起こる。 |
Shock index(ショックインデックス)=出血量の指標
Shock index = 脈拍数/収縮期血圧
| Shock index |
出血量 | 妊婦の場合 | |
| 正常 | 0.5 | なし | |
| 軽症 | 1 | 1L(循環血流量23%減少) | 1.5L |
| 中等度 |
1.5 | 1.5L(循環血流量33%減少) | 2.5L |
| 重症 |
2 | 2L(循環血流量43%減少) |
循環血液量減少性ショックの初期治療
| ①輸液療法 | 細胞外液(加温)は1000mLまで、静脈路確保困難なら骨髄輸液 加えて、受傷3時間以内の外傷による出血性ショックの場合は、トラネキサム酸1gを10分で静注し、その後1gを8時間かけて持続投与する。 初期輸液だけで循環動態が安定した場合は経過観察可能 通常外傷:JCS0、かつ、橈骨A触知可能レベルまで輸液が理想 頭部外傷:正常血圧(sBP120程度)を目指した輸液が理想 ※外傷による出血性ショックの初期治療では昇圧剤は使用しない |
| ②輸血の判断 | 輸液1000mL投与終了までに輸血開始 大量輸血が必要と判断した場合はRCC:FFP=1:1で輸血し、止血困難な場合は血小板輸血も適応となる。 【ABCスコア(2点以上で大量輸血が予想される)】 A:FAST陽性、B:sBP90以下、C:HR120以上、S:穿通性外傷 ※大量輸血:受傷12〜24時間以内に20単位以上、もしくは、受傷1時間以内に8単位以上の輸血が必要な場合を指す |
| ③止血術の判断 | 大量輸血が必要な患者(non-responder)では原則として緊急止血術が必要。ただし、アシドーシス、低体温、凝固障害は死の三徴と呼ばれ、これらを合併する場合は必要最小限の処置にとどめて全身状態の安定化をはかる。 |
血液分布異常性ショック
何らかの原因によって動脈または静脈が拡張し、相対的に血管内容量が不十分になり血管抵抗が減少し、その結果、血圧が低下してショックを生じる。心拍出量は増加するが、血管抵抗が減少するため四肢温感がみられる。
【血液分布異常の鑑別】
| D | Drug | 血管拡張薬、麻薬 |
| E | Endocrine | 褐色細胞腫、甲状腺髄様癌、肥満細胞腫など |
| A | Anaphylaxis | アナフィラキシー、ヒスタミン中毒など |
| N | Neurogenic | 脊髄損傷、脳炎、髄膜炎など |
アナフィラキシーショック
| 病態 | Ⅰ型アレルギーによってヒスタミンなどが分泌され、血管平滑筋拡張が起こる。その結果、血圧が低下してショックが生じる。さらに、血管透過性亢進により粘膜浮腫が起こり、かつ気管支平滑筋収縮も起こるため窒息になりやすい。 【二相性アナフィラキシー】 アナフィラキシー全体の5~28%で、初期症状が軽快して数十分から数時間後に初回以上に重篤な症状として再出現する二相性アナフィラキシーが存在する。このような遅発反応は初期反応時に遊離し白血球遊走因子に動員された他の炎症細胞の作用と考えられている。アナフィラキシーに対して初期治療にアドレナリン投与まで60分以上を要した症例は二相性アナフィラキシー発症のリスクが高いため、経過観察目的に入院加療させるべきである。 |
| 症状 | 以下2つ以上が急速に発症 ①皮膚 or 粘膜の病変:全身性蕁麻疹・掻痒・紅斑、口唇・舌・口蓋垂の腫脹 ※10〜20%は皮膚症状を欠く ②呼吸器症状:呼吸困難、喘息様発作、上気道性喘鳴、低酸素血症 ③血圧低下+随伴症状:筋緊張低下、失神、失禁 ④持続的な消化器症状:腹部疝痛発作、嘔吐 |
| 検査 | 【画像検査】 RUSHエコー:特にIVC虚脱があれば血管透過性亢進による体液減少を疑う |
| 治療 | ①原因を除去 アレルギー歴を確認し、アレルゲンを探す。また、重症化因子である、アトピー歴、内服薬、心肺疾患が無いか確認する。 ②ABCアプローチ A:嗄声、ストライダーは気管挿管。輪状甲状靭帯切開の準備。 B:wheezes、SpO2 92%未満であれば酸素投与。 C:血圧低下、代償性頻脈は輸液ルート2つ確保。 ③アドレナリン筋注(二相性アナフィラキシー予防にもなる) アドレナリン投与量:13歳以上0.5mg、6~12歳0.3mg、1〜5歳0.15mg、体重10kg以下0.01mg/kgを、大腿中央外側に1cm程度垂直に刺し、逆血がないことを確認して筋注、必要に応じて5〜15分ごとに投与 例:アドレナリン注0.1%(1mg/1mL)から必要量 ※β遮断薬・ACE阻害薬の服用者はアドレナリンの効果が不十分な場合にグルカゴンを追加する(交感神経を介さずにcAMPを増加させることで陽性変力作用と陽性変時作用を発揮する)。 ④輸液ルート 成人は1〜2L(小児は20mL/kg)の生食をボーラス投与 ⑤抗ヒスタミン薬 掻痒、蕁麻疹がある場合は投与 例:アタラックスP 25mg1A+ファモチジン20mg 20mL+生食100mLを100mL/hr |
| 帰宅 | 健康な患者が治療6時間無症状であれば二相性反応を起こす可能性は5%以下であり帰宅可能。アレルギー専門医へ紹介+エピペンを処方。最長3日間は二相性反応を起こす可能性があることを本人と家族に伝える。 |
敗血症性ショック
| 病態 | ①高心拍出量期 感染症→臓器障害=敗血症となり、マクロファージが殺菌のためNOを産生し末梢血管が拡張して(Warm shock)血圧が低下し、それを代償しようと心拍数↑する。また、末梢組織への酸素供給を助けるため過呼吸となり呼吸性アルカローシスとなる。 ②低心拍出量期 その後、炎症性サイトカインにより血管透過性が亢進し、循環血液量が減少して末梢血管抵抗が上昇する(Cold shock)。最悪の場合はDICとなる。 ※敗血症においては血中の菌の有無は問わない。ちなみに、菌が血中に流出して血液培養が陽性の場合を菌血症(Bacteremia)という。悪寒戦慄を見たら菌血症を疑う(特に尿路感染症、胆管炎)。 |
| 症状 | 【quick SOFA(q:呼吸数、S:収縮期血圧)の評価項目】 感染症が疑われ、qSOFA2点以上を満たせば敗血症と診断する。 脳:意識レベル低下(GCS14点以下) 1点 心:収縮期血圧100mmHg以下 1点 肺:呼吸数22回/min以上 1点 【SOFAの評価項目】 脳:GCS14点未満 心:平均血圧、尿量→MAP70未満 肺:P/F値(PaO2/FiO2)の低下→簡単に言えば酸素需要ある 肝:ビリルビン上昇 腎:クレアチニン上昇 血液(血管内炎症):血小板低下、フィブリノゲン低下 |
| 診断 | 【敗血症】 感染が疑われる患者がquick SOFAで2点以上の場合、敗血症を疑う。その後、SOFAスコアが2点以上の急上昇がみられた場合に臓器障害があると判断 【敗血症性ショック】 敗血症で適切な輸液負荷を行ったにもかかわらず、平均血圧65mmHg以上保つために昇圧薬が必要、かつ、血清乳酸値が2mmol/L(18mg/dL)以上の場合 【熱源】 肺(31%)>腹部(26%)>尿路(18%)>軟部組織(10%)>CNS(2%) ※フォーカスが不明な場合は肺、腹部、尿路をカバーする抗菌薬を選択する。 |
| 治療 | ①細胞外液を輸液 MAP65以上を目標に、30mL/kgを目安に外液を3時間以内に実施 ②抗菌薬 1時間以内を理想として抗菌薬投与を開始 ③感染源の除去 カテーテル抜去、ドレナージなど ④細胞外液を輸液してもMAP65以上維持できない場合、NAd投与 例:NAd注1A(1mg/mL)5管+生食45mL(0.1mg/mL)→まず1mL(0.1mg)フラッシュ、その後2mL/hr(0.2mg/hr)で持続静注 ※1γ=0.06mg/kg/hr MAP65未満が続く場合、1mL/hrずつ増量 MAP65以上が続く場合、1mL/hrずつ減量・OFF可 ⑤NAd0.2γ以上必要な場合は、バソプレシン追加投与を検討 例:バソプレシン2mL+生食38mL→1.8mL/hrで開始 【治療評価】 ①mottlingスコア:膝周囲の網状皮斑を経時的に観察し、スコアが低下してればOK ②尿量:0.5mL/kg/hr以上になっていればOK ③乳酸値低下していればOK |
神経原性ショック
| 病態 | 脊髄損傷(T1~4:心臓を支配する交感神経途絶)、脊髄麻酔、迷走神経反射(排便・採血など)によって副交感神経が優位となり、徐脈、心収縮力低下、血管拡張が起こる。その結果、血圧が低下してショックを生じる。 |
| 原因 | 【徐脈+ショックの原因:VF AED ON】 |
| 症状 | 脈拍数が低下する(徐脈)のは神経原性ショックのみ! |
| 検査 | |
| 治療 | ①硫酸アトロピン、②輸液、③血管収縮薬 |



コメント