神経系の感染症
髄膜炎 Meningitis
| 病態 | 細菌性、ウイルス性によって急性髄膜炎(1週間以内)、 結核性、真菌性、癌性によって亜急性髄膜炎(2〜6週)が生じる。 |
| 症状 | ①感染によるサイトカイン↑:発熱、悪心嘔吐、痙攣、意識障害(傾眠傾向) ②髄膜刺激症状:急性の強い頭痛、項部硬直、JA、ブルジンスキー徴候、ケルニッヒ徴候 |
| 検査 治療 |
【身体所見】 ・項部硬直(感度30%、特異度68%):仰臥位で首を持ち上げると抵抗がある ・ブルジンスキー徴候(感度5%、特異度95%):項部硬直を確認する際、股関節や膝関節が自動的に屈曲する ・ケルニッヒ徴候(感度5%、特異度95%):膝関節と股関節を90度に屈曲させた後、膝をゆっくりと伸展させると痛みを生じる ・jolt accentuation(感度97%、特異度60%):首を横に振ると頭痛が増悪する 【検査治療順位】 ①血液培養 ②デキサメタゾン→抗菌薬投与 例)デキサメタゾン(デカドロン®)0.15mg/kg/6hr or 10mg/6hr 2〜4日投与 ※ステロイド投与により神経学的予後が改善する 抗菌薬:欄外に記載。年齢別に起因菌が異なるため、それに応じた抗菌薬を投与する 例)セフトリアキソン2g/12hr 例)バンコマイシン15〜20mg/kg/8〜24hr(トラフ15〜20μg/mLに調整) 例)アンピシリン1〜2g/12hr 例)メロペネム0.5g/12hr、重症時は0.5〜1g/8hr ③髄液検査(腰椎穿刺) 欄外に記載。髄液中の糖は血糖値と連動するので高血糖時は注意!頭蓋内圧亢進が疑われる場合、先に頭部CTで頭蓋内占拠病変など頭蓋内圧亢進する原因がないか確認してから髄液検査すること。 ※60歳以上、免疫不全、中枢神経疾患の既往(脳腫瘍、脳梗塞、感染症)、1週間以内のけいれん、意識障害、神経学的異常所見をいずれも満たさない場合は頭部CTは不要。 ④造影MRI:炎症部位の血流が増加して著名な高信号を示す |
【原因別の病態と治療】
| 細菌性 | 肺炎球菌、インフルエンザ菌、髄膜炎菌は鼻咽頭から直接浸潤するが、黄色ブドウ球菌は血行性に髄液に達して生じることが多い。死亡率が高い。 <起炎菌> ●4ヶ月未満:B群レンサ球菌、大腸菌、インフルエンザ菌 セフォタキシム or セフトリアキソン+アンピシリン ●4ヶ月以降〜5歳:肺炎球菌、インフルエンザ菌、髄膜炎菌、リステリア セフォタキシム or セフトリアキソン+メロペネム ●6歳〜49歳:60〜70%が肺炎球菌、10%がインフルエンザ菌 セフォタキシム or セフトリアキソン+バンコマイシン またはメロペネム ●50歳以上or 免疫不全:肺炎球菌、インフルエンザ菌、B群レンサ球菌、リステリア、腸内細菌、緑膿菌など セフォタキシム or セフトリアキソン+バンコマイシン+アンピシリン <グラム染色> グラム陽性双球菌:肺炎球菌 グラム陽性桿菌:リステリア グラム陰性球菌:髄膜炎菌(髄膜炎菌性髄膜炎) グラム陰性桿菌:インフルエンザ菌 |
| ウイルス性 | 髄液培養で何も育たないため無菌性髄膜炎とも呼ばれる。軽症が多い。 80%がエンテロウイルスで、夏季に好発し、下痢症状を有する乳幼児との曝露歴。 その他は単純ヘルペスウイルス、ムンプスウイルスなどがある。 |
| 結核性 | 敗血症によって血中に散布された結核菌が髄液に達して生じる。小児に好発。 |
| 真菌性 | 主に日和見感染によって血中の真菌が髄液に達して生じる。 起因菌はクリプトコッカスが最多(墨汁染色で莢膜による明るい輪ができる)。 <墨汁染色> クリプトコックス(Gram染色でもGram陽性の球状に染色される) |
【髄液検査】→頭蓋内圧亢進時は禁忌(脳ヘルニアを誘発するため)
脳ヘルニアの疑い:瞳孔固定 or 散大、除脳・除皮質肢位、眼球の変位固定など
初圧の正常値:10〜20cmH2O
| 細菌性 | ウイルス性 | 結核性 | 真菌性 | |
| 外観 | 混濁 | 無色透明 | 無色透明 | 無色透明 |
| 髄液圧 | ↑↑(35cmH2O) | ↑ | ↑ | ↑ |
| 蛋白 | ↑↑ | ↑ | ↑↑ | ↑ |
| 細胞数 | ↑好中球:多核 | ↑リンパ球:単核 | ↑リンパ球:単核 | ↑リンパ球:単核 |
| 糖※ | ↓↓ | 正常 | ↓ | ↓ |
| その他 | グラム染色や細菌培養で原因菌検出 | ウイルス抗体価↑ PCRでウイルス検出 |
ADA↑、フィブリン析出、PCRで菌検出 | 墨汁染色やPCRで真菌検出 |
| 治療 | 抗菌薬 ステロイド |
対症療法 or アシクロビル |
抗結核菌薬 ステロイド |
抗真菌薬(アムホテリシンB) |
リンパ球優位の細胞増加+糖濃度の軽度低下の場合には、癌性髄膜炎の可能性もあり、発熱がなく髄液細胞中に異常細胞が見られる場合は癌の検索を行う。
※髄液糖は同時測定の血糖値の1/2から2/3が正常範囲
脳膿瘍 Brain abscess
| 病態 | 化膿性病巣から二次的に炎症が波及し、脳実質内に化膿性膿瘍を作る疾患。原因は中耳炎や副鼻腔炎からの菌の直接侵入によるものが多く、残りは右→左シャントのある先天性心疾患、感染性心内膜炎などの血行性感染もある。 |
| 症状 | ①炎症による頭蓋内圧↑:激しい頭痛、嘔吐、意識障害 ②膿瘍の圧迫による巣症状:片麻痺、痙攣発作 ③髄膜刺激症状 |
| 検査 | 【髄液検査】 占拠性病変のため髄液検査は禁忌 【画像検査】 造影CT:中心部は低吸収、被膜がリング状に高吸収に写る(ring enhancement)、高吸収の部位の厚みは比較的均一で薄い(膠芽腫、転移性脳腫瘍との違い) 造影MRI:造影T1で中心部は低信号+辺縁が高信号(ring enhancement)、拡散強調では内部が高信号になる(低信号なら膠芽腫、転移性脳腫瘍の可能性!) MRS:アラニン・乳酸のピークが出現(脳囊胞では乳酸のみピーク) |
| 治療 | セフェム系・ペニシリン系点滴(髄液移行性高い) 脳圧降下薬(グリセロール、ステロイド) 膿瘍径2cm以上の場合、膿瘍ドレナージ |
単純ヘルペス脳炎 Herpes simplex encephalitis
ウイルス性脳炎の10〜20%(起因不明が最多)を占める。詳細は単純ヘルペスウイルスを参照。
神経梅毒 Neurosyphilis
梅毒トレポネーマを参照。
亜急性硬化性全脳炎 SSPE
麻疹ウイルスを参照。
プリオン病 Prion disease
正常プリオン蛋白が何らかの原因によって感染性を有する異常プリオン蛋白に変化し、中枢神経内に蓄積して神経細胞変性を引き起こす疾患。非常に稀な疾患。
| ①ヤコブ病(80%) | 孤発性に発症。50〜60代に好発。 |
| ②遺伝性プリオン病(15%) | プリオン遺伝子の変異。常染色体優性遺伝。 |
| ③感染性プリオン病(5%) | 医原性はヒト由来乾燥硬膜移植、食品はBSE(ウシ海綿状脳症) |
Creutzfeldt-Jakob病(CJD)
第5類感染症:診断したら1週間以内に保健所に届け出
| 病態 | プリオン病を参照。 |
| 症状 | ①急速に進行する認知症:意欲低下、抑うつ気分、物忘れなどで発症 ②広範な大脳皮質障害:ミオクローヌス(必発)など ③錐体路障害:四肢腱反射↑ ④錐体外路障害:筋固縮 ⑤小脳運動失調 |
| 検査 | 【画像検査】 MRI:拡散強調像で線条体や大脳皮質に高信号(脳浮腫)、中期以降はT2で線条体や大脳皮質に高信号 【脳波】 周期性同期性放電(PSD):PDSに一致してミオクローヌスを生じる 【髄液検査】 14-3-3タンパク質レベルの上昇 |
| 治療 | 治療法なく、発症から1〜2年で死亡する。 通常の接触では感染しないため一般病棟に入院できる。 脳・脊髄・網膜・髄液に触れる器具は可能な限り使い捨てを使用し、使い捨てできない場合はSDS(ドデシル硫酸Na)によるプリオン蛋白の不活性化を行う。 |
占拠性病変
原発性脳腫瘍
神経細胞は分裂しないため、グリア細胞のみが腫瘍化する。原発性脳腫瘍の約94%が15歳以上の成人に発症する。原発性脳腫瘍の割合は髄膜腫(約35%)>神経膠腫(約20%)>下垂体腺腫(約20%)>神経鞘腫(聴神経腫瘍など(約10%))。
下垂体腺腫は内分泌科を、聴神経腫瘍は耳鼻咽喉科を参照。
【代表的原発性脳腫瘍】
| 膠芽腫(神経膠腫の1つ) | 髄膜腫(くも膜の腫瘍) | |
| 好発部位 | 前頭葉(脳実質内) | 脳表面(脳実質外) |
| 悪性度 | 悪性 | 基本的に良性 |
| 病態 | 未分化なアストロサイトが腫瘍化 | 髄膜が腫瘍化(血管が豊富!!) |
| 症状 | ①脳浮腫による頭蓋内圧亢進症状(早朝の頭痛・嘔吐、うっ血乳頭、外転N麻痺など) ②腫瘍の部位に応じた症状(失語、運動失調、症候性てんかんなど) |
左に同じ 【Foster-Kennedy症候群】 前頭蓋底部の腫瘍などで生じる。腫瘍と同側の嗅覚脱失、視神経萎縮、対側のうっ血乳頭の3症状が特徴 |
| 検査 | 造影MRI:造影T1で中心部は低信号+辺縁が高信号(ring enhancement)、拡散強調で低信号(高信号なら脳膿瘍の可能性)、原則単発 病理診断:偽柵状配列 |
造影MRI:造影T1で境界明瞭で均一に増強+端にdural tail sign(硬膜の一部:しっぽみたいな形) 外頸A造影撮影:sunburst appearance |
| 治療 | 可能な限り腫瘍摘出+術後ケモラジ (予後が1〜2年と悪い) |
術前に血栓塞栓術(術中の出血量↓のため)+全摘 |
【原発性脳腫瘍の発生部位】
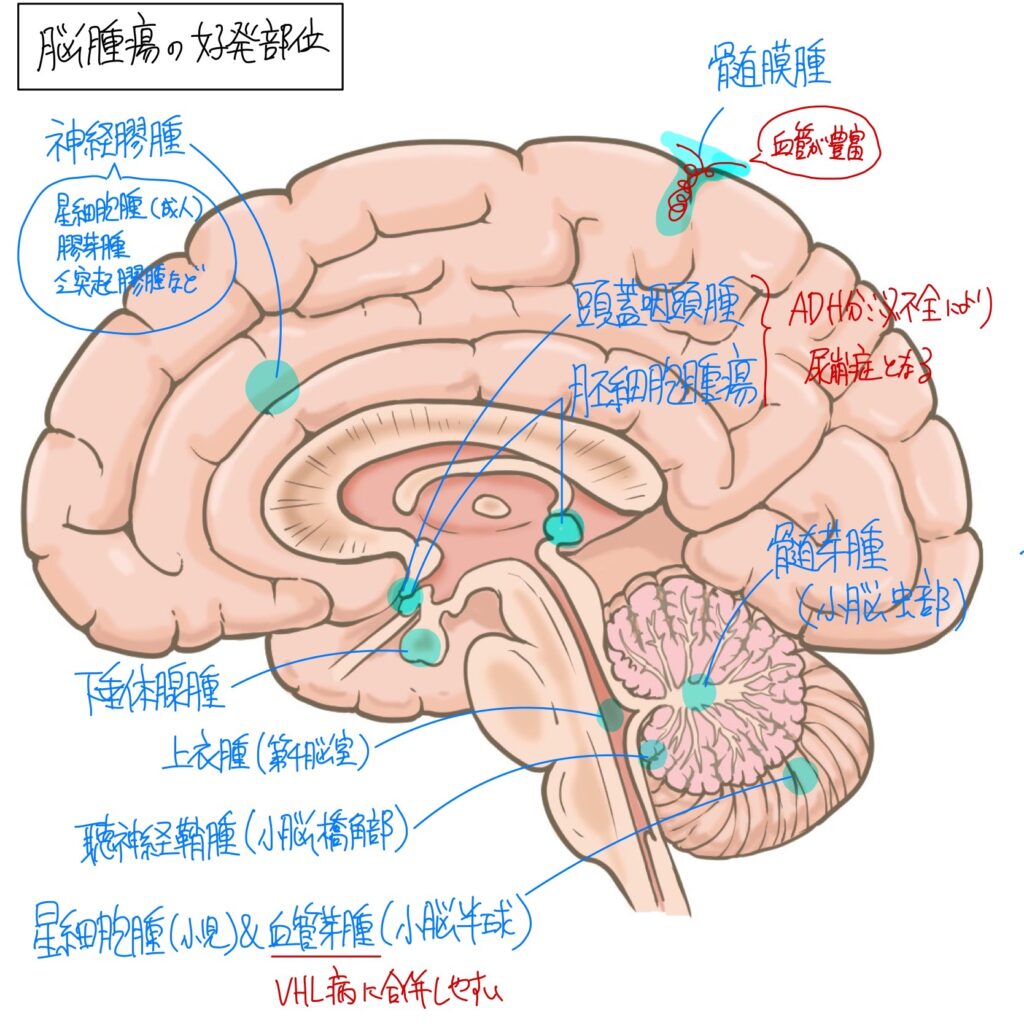
【脳腫瘍の好発部位】
| 成人 | 小児 | |
| 大脳半球 | 神経膠腫(膠芽腫など)、髄膜腫、悪性リンパ腫 | |
| 松果体部 | 胚細胞腫瘍 | |
| 小脳半球 | 血管芽腫 | 星細胞腫 |
| 小脳虫部 | 髄芽腫 | |
| 第四脳室 | 上衣腫、髄芽腫 | |
| 脳幹部 | 神経膠腫 | 神経膠腫 |
| トルコ鞍部 | 下垂体腺腫 | 頭蓋咽頭腫、胚細胞腫瘍 |
| 小脳橋角部 | 聴神経鞘腫、髄膜腫 |
転移性脳腫瘍
| 病態 | 肺>乳房>大腸などを原発とする悪性腫瘍が脳に転移した疾患。半数が多発性となる。 |
| 症状 | 転移部位に応じた症状 |
| 検査 | 【画像検査】 造影MRI:造影T1で中心部は低信号+辺縁が高信号(ring enhancement)、拡散強調で低信号(高信号なら脳膿瘍の可能性)、多発が多い 【術後病理】 病理診断で原発巣と一致する所見。 |
| 治療 | 放射線治療 |
リング状増強効果(ring enhancement)を示す脳内腫瘤の鑑別
| 脳膿瘍 | 膠芽腫 | 転移性脳腫瘍 |
| 均一な膜の厚さ | 原則単発 | 多発が多い |
| 拡散強調像で内部が高信号 | ー | 肺癌・乳癌などから転移 |
脳・脊髄奇形
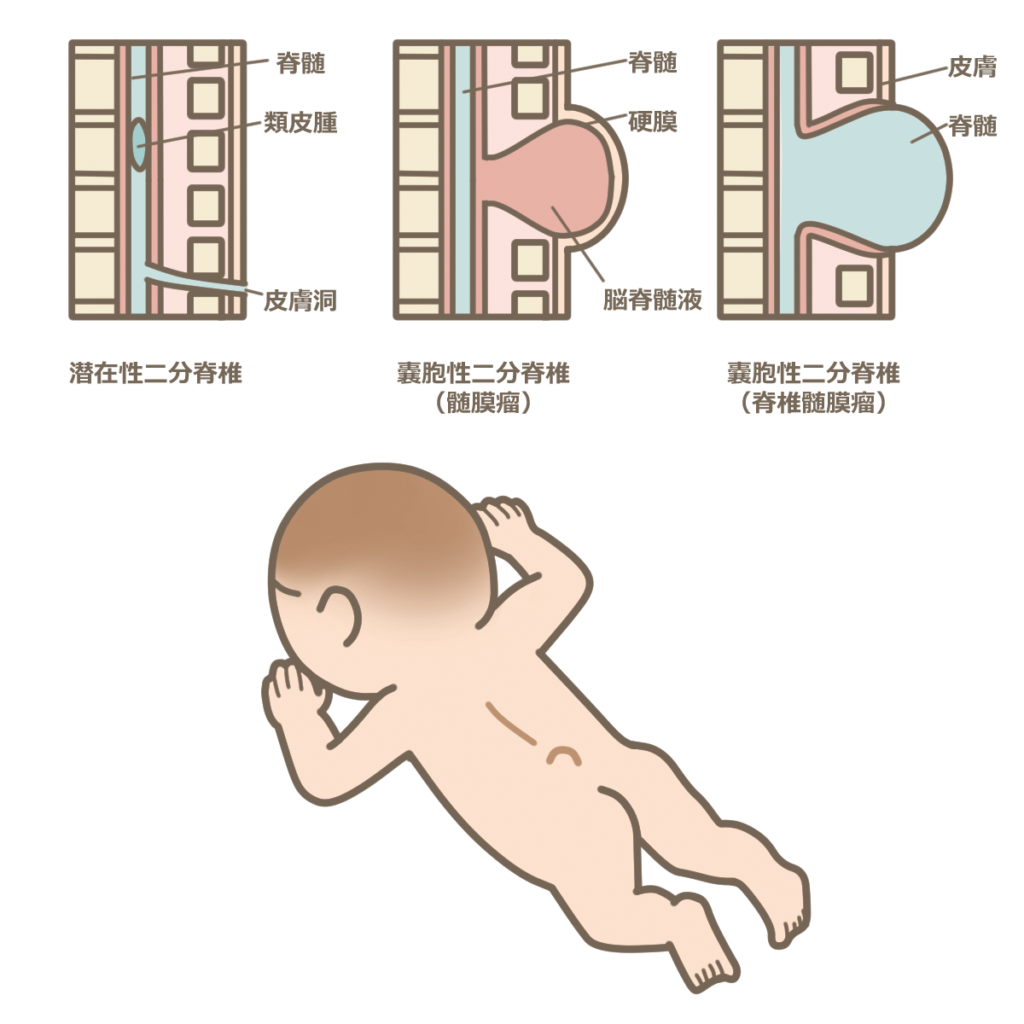
二分脊椎
| 疫学 | 頻度:約5人/出生1万人(嚢胞性)、1人/出生4000人(潜在性) リスク因子:葉酸欠乏症、ビタミンAの過剰摂取、薬剤(バルプロ酸など)、喫煙 |
| 病態 | 受精後18日から25日に起こる神経管閉鎖の異常で、神経管尾側の閉鎖不全により、腰仙部に多く見られる先天奇形。 【嚢胞性】 ①脊髄髄膜瘤:腫瘤中央の皮膚はなく、脊髄・髄膜が露出している(胎児期に羊水過多)。 ②髄膜瘤:髄膜が脱出するが、その上に皮膚はある(血管腫様の母斑)。 【潜在性】 ③潜在性:皮膚直下に脂肪腫があり、脊髄に連結している。 |
| 症状 | ①脊髄髄膜瘤 病変部以下の弛緩性麻痺+反射消失+感覚障害、膀胱直腸障害、足の変形、側弯、尿路感染症、合併奇形としてChiari奇形Ⅱ型、水頭症 ②髄膜瘤 神経学的症状なし、血管腫様の母斑 ③潜在性二分脊椎 固定された脊髄が成長とともに牽引され、膀胱直腸障害、腰背部痛、足の変形、側弯、潰瘍形成などの症状を生じる |
| 検査 | 【出生前スクリーニング】 脊髄髄膜瘤や無脳症では妊婦の血清中または羊水中のAFPの異常高値 【禁忌】脊髄くも膜下麻酔の禁忌 |
| 治療 | 帝王切開:髄膜瘤は経腟分娩では感染、瘤破裂の可能性のため 【開放性の脊髄髄膜瘤】 生後2日以内に髄膜瘤閉鎖術(感染の危険があるため)+水頭症治療 【非開放性の二分脊椎】 待機的に手術時期を決定する |
| 予防 | 妊娠する4週間前~妊娠12週に毎日0.4mg/日の葉酸(野菜350gで同量の葉酸摂取可能または栄養補助食品で摂取)を摂取することが推奨されている。 ただし、1mg/日を超えた葉酸摂取は禁忌! |
Chiari奇形
Chiari奇形は小脳の一部や延髄が大孔を介して脊柱管内に落ち込んだ病態を指す。
| 分類 | Ⅰ型 | Ⅱ型 |
| 下垂する 組織 |
小脳扁桃のみ下垂 (緩徐に発症) |
延髄・第4脳室・小脳虫部が全体的に下垂 |
| 発症年齢 | 成人・小児 | 乳幼児 |
| 症状 | 非特異的疼痛:後頭部痛、項部痛(咳やくしゃみで増悪) | 脳幹症状:吸気性喘鳴、嚥下困難、無呼吸発作 |
| 合併症 | ①脊髄空洞症→宙吊り型温痛覚障害 (I型は合併症1つ) |
①脊髄髄膜瘤(全例)、②水頭症 (II型は合併症2つ) |
| MRI | 小脳扁桃の脊椎管内への陥入 | 小脳・延髄の脊椎管内への陥入 |
| 治療 | 症候性の場合は後頭蓋窩減圧術 | 左に同じ |


コメント