痛みの分類
痛み→交感神経亢進→筋収縮→血流低下→組織酸素欠乏→発痛物質産生!
| 侵害受容性疼痛 | 【内臓痛】臓器の伸縮により生じる痛みで、範囲が曖昧 【体性痛】皮膚、関節、筋などが炎症や外傷により生じる痛みで、範囲は限局的 |
| 神経障害性疼痛 | 電撃痛や灼ける様な痛みで、範囲が神経分布に沿って出る 鎮痛薬+抗うつ薬・抗痙攣薬・抗不整脈薬・NMDA拮抗薬・ステロイド |
| 心因性疼痛 |
WHO除痛ラダー
詳細は麻薬性鎮痛薬を参照。
<4原則>
①経口的に、②時刻を決めて規則正しく、③患者ごとの個別的な量で、④そのうえで細かい配慮
| 軽度の痛み | NSAIDs、アセトアミノフェン |
| 中等度の痛み | コデイン、トラマドール、ブプレノルフィン、ペンタゾシン、レバロルファン |
| 強度の痛み | モルヒネ、フェンタニル、オキシコドン、ヒドロモルフォン、タペタドール |
局所麻酔(手術部位を支配する神経を麻酔・遮断)
局所麻酔は細い神経から太い神経の順に麻酔される。つまり、交感神経節前線維(B)→温度覚(C)→痛覚(Aδ)→触覚・圧覚(Aβ)→深部感覚・運動神経(Aα)の順に神経遮断が起こる。 自律N(血管拡張)→知覚N(温痛覚・触圧覚)→運動Nの順に麻酔と覚える!局所麻酔薬の濃度を調節することで遮断する神経を調節することができ(分離麻酔)、その結果、鎮痛・不動化を発現させることができる。
【作用機序】
非イオン型が神経細胞膜を通過し、通過後にイオン型となり内側からNaチャネルを遮断して脱分局を抑制する。よって、脂溶性が高い・小分子・pKaが小さい薬物は即効性がある(感染部位などの炎症部位ではpHが高いため、局所麻酔薬のイオン型が増加するため効きにくい)。
【局所麻酔薬中毒】
局所麻酔薬は投与量が多くなり組織から血中へと吸収されると、血中濃度が上昇し局所麻酔薬中毒を起こす。したがって、局所麻酔薬にはそれぞれ極量が定められている。
局所麻酔の種類
表面麻酔 Topical anesthesia
皮膚、粘膜表面から浸透して末梢感覚神経に作用する。主にリドカインが使用される。
浸潤麻酔 Infiltration anesthesia
皮下組織に注入して末梢感覚神経に作用する。代表例として歯科麻酔がある。ポイントは薬液を皮下に膨隆させること。特に術野周囲を取り囲むように麻酔することを周囲浸潤麻酔という。
アドレナリン併用で止血・麻酔時間の延長が可能であるが、先端(耳介・指先・亀頭)には禁忌。また感染部位はアシドーシスになっているため麻酔が効きにくい。血液の逆流が見られた場合は不整脈が出てしまうため麻酔薬の注入を中止する。
伝達麻酔(神経ブロック・神経叢ブロック)
エコーガイド下で手術部位や疼痛部位を支配する神経の伝導路を遮断する。
脊髄くも膜下麻酔(脊麻)と硬膜外麻酔
| 作用機序 | 皮膚→棘上靱帯→棘間靱帯→黄色靱帯→硬膜外腔(スポンジ状)→硬膜→くも膜下腔(脊髄液)の順に針が通る。 交感Nを抑制するため心拍数・血圧が低下しやすい(麻酔開始数分以内)。 硬膜外麻酔は硬膜外腔の薬液が硬膜を通過してくも膜下腔で作用する。 |
| 副作用 | 【局所麻酔薬中毒】 多弁・興奮→痙攣→呼吸停止(治療は酸素吸入+痙攣にジアゼパム投与!)一度に比較的多量を注入する際に起こりやすいため、硬膜外麻酔>脊麻の方が副作用出やすい。硬膜外麻酔の際はカテーテルが血管に入っていないか確認しテストドーズをすること! 【神経原性ショック】 交感Nは知覚Nより広く高位に遮断され、心拍数・血圧が低下しやすい。治療はエフェドリン+乳酸リンゲル投与。また、副交感神経優位のため腸管蠕動運動も亢進している。局所麻酔薬中毒とは反対で、硬膜外麻酔<脊麻の方が副作用出やすい。 【PDPH(硬膜穿刺後頭痛)】 太い穿刺針を使うほど硬膜の穿刺孔から出る髄液漏出による脳圧低下や脳支持組織牽引のため術後に頭痛が生じやすい。細い針を使い、施術前に水分補給して予防する。 |
| 禁忌 | 出血傾向、ショック状態、頭蓋内圧亢進、穿刺部位の感染 |
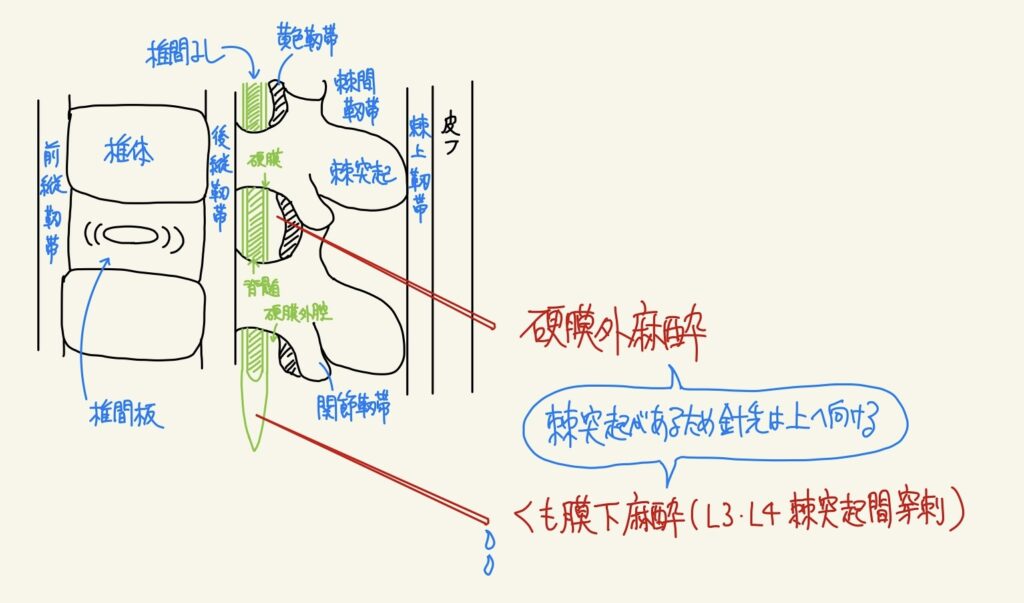
| 脊麻(原則1回投与) | 硬膜外麻酔 (全身麻酔の補助) | |
| 適応 | 下腹部以下の手術 | 全身麻酔と併用が一般的 |
| 麻酔効果 | 穿刺部位から下位全て麻酔 | 脊麻よりマイルドに効く+分節麻酔可 |
| 投与部位 | L3以下のくも膜下腔 | 黄色靭帯と硬膜の間の硬膜外腔 |
| 手技の難易度 | 易(どの科の医師でも可能) | 難!!!(麻酔科医が行う) |
| 挿入の確認 | 髄液が出てくる | 液が吸い込まれる(陰圧のため) |
| 投与量 | 少ない(局麻中毒少ない) | 多い(局麻中毒多い) |
| 追加投与 | 不可(2~3時間以内の手術のみ) | 持続投与可能! |
| 分節麻酔 | 不可 | 可能! |
| 分離麻酔※ | 不可 | 可能 |
| 固定までの時間 | 約15分(髄液内直接投与のため早い) | 約25分(硬膜外なのでゆっくり) |
※分離麻酔:局所麻酔薬の濃度を調節することで遮断する神経を調節する麻酔法
【麻酔高】
高比重では体位調節により麻酔範囲が選択可能、等比重では循環動態が安定しやすい。
また、仰臥位ではL3が最も高く、T5が最も低い。
| C4 | 横隔膜麻痺 |
| Th5 | 帝王切開、虫垂炎 |
| Th10 | 前立腺・膀胱癌の手術、鼠径ヘルニア |
アミド型
pKaは低く非イオン型の割合が多くなるため作用発現が早い。エステル型と比べアレルギー反応は稀。肝臓(CYP)で分解されるため、エステル型より排泄が遅い。
中時間作用型(1.5~2時間)
| 一般名 | 先発名 | 特徴 |
| リドカイン | キシロカイン注 ペンレステープ |
表面麻酔・浸潤麻酔・硬膜外麻酔によく使用される 作用発現まで1分、作用時間は1.5時間+筋弛緩作用 |
| リドカイン +プロピトカイン |
エムラクリーム | 皮膚に対する透過性が優れる。 |
| メピバカイン | カルボカイン注 | 浸潤麻酔・伝達麻酔・硬膜外麻酔のみに使用できる 作用発現まで1分、作用時間は1.7時間+筋弛緩作用 |
長時間作用型(2~3時間)
| 一般名 | 先発名 | 特徴 |
| ブピバカイン | マーカイン注 | 表面麻酔以外は使用可能 作用発現まで1分、作用時間は3時間 |
| レボブピバカイン | ポプスカイン注 | 浸潤麻酔・伝達麻酔・硬膜外麻酔のみに使用できる 作用発現まで1分、作用時間は3時間 【利点】ブピバカインより心毒性・CNSへの副作用低い |
| ロピバカイン | アナペイン注 | 浸潤麻酔・伝達麻酔・硬膜外麻酔のみに使用できる 作用発現まで1分、作用時間は2.5時間 【利点】ブピバカインより心毒性低い、分離麻酔しやすい |
| ジブカイン | ネオビタカイン注 | 作用発現まで10分、作用時間は2.5時間 毒性が強いためほぼ使われなくなった |
| オキセサゼイン | ストロカイン錠 | 胃粘膜局所麻酔薬 |
エステル型
pKaは高く、作用発現は遅い。大部分は血中エステラーゼによって分解される。血中の偽ChEによって分解され、分解産物によるアレルギー反応を起こしやすい。
| 一般名 | 先発名 | 特徴 |
| プロカイン | ロカイン注 | 浸潤麻酔・脊麻のみに使用できる 作用発現まで1分、作用時間は1時間 【欠点】メトヘモグロビン血症 |
| テトラカイン | テトカイン注 | 脊麻のみに使用できる 作用発現まで1分、作用時間2.5時間 |
| パラブチルアミノ安息香酸 | テーカイン末 | |
| アミノ安息香酸 | ー | |
| ピペリジノアセチルアミノ安息香酸 | スルカイン錠 | |
| コカイン | ー | 表面麻酔のみに使用できる 作用発現まで1分、作用時間は1分 現在はあまり使われない |
全身麻酔(中枢を抑制して意識・疼痛・体動を除去)
全身麻酔の基本要素は①意識消失、②鎮痛、③不動化(動かなくする)、これらの結果による④ストレス反応の抑制である。これらの4要素は単一の薬剤投与によって行われるのではなく複数の薬剤投与によって行われる(バランス麻酔)。
①意識消失:吸入麻酔薬、静脈麻酔薬
②鎮痛:麻薬、局所麻酔薬
③不動化:筋弛緩薬、局所麻酔薬
| 順番 | (急速導入)麻酔の流れ |
| 術前評価 | 現病歴(喘息など)、既往歴、過去の麻酔歴・親族の麻酔歴(悪性高熱)、気道の評価(頭部挙上で痺れが出るか、開口して3横指入るか)、アレンテスト(尺骨Aの閉塞がないか確認)、心肺機能の評価 全身麻酔は6時間前まで食事可能、2時間前まで飲水可能、喫煙者は禁煙 |
| 前投薬 | 現在、ほとんど行わない |
| 導入1 | 手術台に移動後、マスクで100%酸素投与・脱窒素(気道内を酸素で満たすため、呼吸停止しても5分くらいは低酸素血症にはならない) |
| 導入2 | 静脈麻酔を投与し、睫毛反射消失で鎮静を確認 (小児の場合は吸入麻酔のみで鎮静導入し、静脈麻酔で維持する=緩徐導入) |
| 導入3 | 筋弛緩薬で筋弛緩(十分に喉頭展開して挿管するため。そのため、ラリンジアルマスクの場合は筋弛緩不要) |
| 導入4 | マスク下で用手的に陽圧換気を行い調節換気可能か確認+筋弛緩薬の効果発現を待つ (フルストマック時は誤嚥防止のため酸素投与のみで陽圧換気は行わない+輪状軟骨圧迫=迅速導入。ラリンジアルマスクによる気道確保は誤嚥の可能性があるため禁忌) |
| 挿管 | 嗅ぐ姿勢(sniffing position)で気管挿管を行い、人工呼吸を開始 |
| 維持 (術中) |
気管チューブ経由で吸入麻酔を用いて鎮静維持 麻薬性鎮痛薬で鎮痛維持 喉頭痙攣・咳・体動などを抑制し術中操作を容易にするため筋弛緩薬で筋弛緩維持 |
| 覚醒 | 術後は筋弛緩薬拮抗薬を投与し(リバース)、呼吸を再開 |
| 抜管 |
【全静脈麻酔(吸入麻酔薬を使わない全身麻酔)TIVA:Toral Intra-Venous Anesthesia】
| 利点 | 吸入麻酔薬の代謝産物分解による臓器障害を起こしにくい。 |
| 欠点 | 導入に静脈路が必要なため小児や精神疾患で不可、スパゲッティ症候群 |
【吸入麻酔(静脈麻酔薬を使わない全身麻酔)VIMA:Volatile agent induction and maintenance of anesthesia】
吸入麻酔薬
| 作用機序 | 機序はよくわかっていない! 吸入→肺→血中に溶解→中枢神経系の広範囲のニューロンに作用→全身麻酔作用と考えられており、他の薬剤に比べて特異性が高くない。臓器血流を変化させる作用がある。例えば、肝・腎・腸管の血流を減少させ、筋・皮膚・脳への血流は増加させる。 揮発性麻酔薬は呼吸抑制作用、気管支拡張作用、血管拡張作用を有する。 作用発現まで約20分かかる! |
| 使用法 | 1.3MACを投与し、バイタルを見て鎮静が得られない場合は追加投与する。 |
| 副作用 | 【体温低下】交感神経が抑制され、血管拡張が起こるため熱が逃げやすくなる。 【肺内シャント増加】吸入麻酔薬は虚脱した肺胞における低酸素性肺血管収縮(HPCV)を抑制し、肺胞上の血流を減らさないため。 【悪性高熱】下記参照 |
悪性高熱症
| 疫学 | 全身麻酔1/10万件、男性に多い、10歳未満が最多 |
| 病態 | 遺伝性の筋疾患。骨格筋の筋小胞体のリアノジン受容体の異常により、Caが放出され筋収縮が持続し、代謝が亢進して様々な症状を呈する。 <原因薬> 吸入麻酔:セボフルラン、デスフルラン 脱分極性筋弛緩薬:スキサメトニウムなど |
| 症状 | ①急激な体温上昇(38度以上):心拍数も上昇 ②筋硬直:開口障害といった咬筋硬直などが生じる ③赤褐色尿:ミオグロビン尿→腎不全を生じる |
| 検査 | 【血液検査】 横紋筋融解によりCK↑・高K血症、乳酸産生による代謝性アシドーシス |
| 治療 | 原因薬物中止+ダントロレン+輸液+利尿 |
【悪性高熱 VS 悪性症候群】
| 悪性高熱 | 悪性症候群 | |
| 原因 | 麻酔の合併症 | 感染、脱水、抗精神病薬・抗Parkinson病薬の中止 |
| 共通症状 | 右に同じ | 高熱、横紋筋融解 |
| 相違症状 | 筋硬直 | 錐体外路症状 |
| 治療 | ダントロレン | ダントロレン |
最小肺胞濃度(MAC)
MAC=皮膚切開時に50%の人が体を動かさないときの肺胞内の吸入麻酔薬濃度(ED50)。つまり、MAC=吸入麻酔薬の強さ(力価)であり、MACが小さいほど麻酔作用は導入・拡散が早い。また、MACは患者の状態によっても左右され、特にオピオイド併用時は低下する。MACは実臨床では95%の人が体を動かさないED95の方が重要で、ED95=約1.3MACである。よって1.3MAC以上になるように吸入麻酔薬の量を調節する。
血液ガス分配係数
37度、1気圧で血液1mLに溶ける麻酔ガス量(mL)、つまり、吸入麻酔薬の血液への溶けやすさを表している。血液ガス分配係数が小さいほど、ガスが血液に溶けにくく、すぐに脳にガスが移行するため麻酔導入時間が早い。
生体内代謝率
吸入麻酔薬はほとんど代謝されず呼気中に排泄されるが、ごくわずかに生体内で代謝される。この割合が高いほど肝・腎障害の危険性が高い。
| MAC(%) | 血液ガス分配係数(mL) | 生体内代謝率(%) | |
| 亜酸化窒素 | 105 | 0.47 | 0 |
| セボフルラン | 1.7 | 0.65 | 2 |
| イソフルラン | 1.2 | 1.4 | 0.2 |
| デスフルラン | 6 | 0.45 | 0.02 |
吸入麻酔の導入と維持
導入時の麻酔薬分圧は肺胞>血中>中枢神経系であるが、維持期では肺胞=血中=中枢神経系で平衡状態となり麻酔導入が完了したこととなる。
心拍出量が少ないと導入時間が早くなる(新幹線よりどんこ電車の方が物を渡しやすい原理)。また、肥満・妊婦・COPD患者は機能的残気量が減少するので導入時間は早くなる(ただし、肥満は脂肪組織に麻酔薬が残るため覚醒は遅い)。
ガス麻酔薬
常温・常圧で気体のため、ボンベより直接吸入。
| 一般名 | 先発名 | 特徴 |
| 亜酸化窒素 | 笑気ガス | 無味無臭。軽度の鎮痛作用。揮発性麻酔薬と併用すると二次ガス効果が期待できる。 酸素と併用して使用するため酸素濃度モニタリングが必須、笑気投与終了後しばらく酸素のみの投与が必要。 【利点】血液ガス分配係数が小さく導入・覚醒が早い。 【欠点】閉鎖腔内圧上昇のため肺気腫、腸閉塞、自然気胸、眼球内ガス、頭蓋内空気などは禁忌。長期連用により骨髄抑制が起こる。温室効果ガスのため使用を制限する傾向にある。 |
揮発性麻酔薬
常温で液体のため専用の気化器を使用したのち吸入。
| 一般名 | 先発名 | 特徴 |
| セボフルラン | セボフレン吸入麻酔 | 交感神経を抑制して血管拡張作用→血圧↓ 【利点】強い気管支拡張作用あり(喘息重積発作にも有効) 気道刺激性が弱く、麻酔導入の吸入麻酔薬として最も使用されている |
| イソフルラン | フォーレン吸入麻酔 | 【利点】脳血流増加を抑制するため脳外科手術で有用 【欠点】麻酔覚醒が遅いため現在ほとんど使われない |
| デスフルラン | スープレン吸入麻酔 | 交感神経を抑制して血管拡張作用→血圧↓ 【利点】導入・覚醒が最も速い! 【欠点】気道刺激性が強く、VIMAには使用できない。特殊な気化器が必須のため使用できる施設が限られる |
静脈麻酔薬
長時間投与によってバルビツール酸系やベンゾジアゼピン系は蓄積して覚醒しづらくなる。他方、ケタミンやプロポフォールは蓄積しにくい。
プロポフォール
| 作用機序 | GABAA 受容体の作用増強+NMDA受容体を抑制することによって中枢神経系を抑制する。そのため、呼吸中枢の抑制を起こす。また、血管拡張や心拍数低下による血圧低下のため心臓機能が良好な症例に限る。 |
| 禁忌 | 卵・大豆アレルギー患者。小児への大量投与。 |
| プロポフォール 注入症候群 |
大量のプロポフォールの長期間使用することによってミトコンドリアの障害が起こり遊離脂肪酸代謝不全が起こる。その結果、代謝性アシドーシス、横紋筋融解症、高K血症、急性心不全といった致死的な症状を引き起こす。 |
| 一般名 | 先発名 | 特徴 |
| プロポフォール | ディプリバン注 | 【利点】超短時間作用型で脂溶性が高くBBBを通過して作用発現が速い+半減期が短いため持続時間が短く蓄積しないため導入だけでなく維持にも使用できる。 【欠点】血管痛を起こす(投与前に鎮痛薬投与)。 【ADME】グルクロン酸抱合されたのち尿中排泄 |
バルビツール酸系(バルビツレート)
バルビツール酸系の作用機序と副作用はこちらを参照。
| 一般名 | 先発名 | 特徴 |
| チアミラール | イソゾール注 チトゾール注 |
超短時間作用型のため麻酔導入に使用可能。 チオペンタールとほぼ同じ作用。 |
| チオペンタール | ラボナール注 | 【利点】超短時間作用型で投与約1分で脳に分布するため作用発現が早く麻酔導入に使用 。心収縮力低下や血管拡張作用により血圧低下を起こすため頭蓋内圧亢進患者に最適。 【欠点】副交感神経刺激のため喘息誘発、喉頭痙攣などを起こす。呼吸中枢を抑制し、舌根沈下を起こす。半減期は12時間と長く、持続投与では体内蓄積して覚醒遅延を起こす。副作用の面からあまり用いられなくなってきた。 |
ベンゾジアゼピン系
ベンゾジアゼピン系の作用機序と副作用はこちらを参照。
心収縮力低下や血管拡張作用が軽度であるため心機能が低下した患者の麻酔に向いている。
| 一般名 | 先発名 | 特徴 |
| レミマゾラム | アネレム静注 | 超短時間作用型(半減期は45分) |
| ミダゾラム | ドルミカム注 | 短時間作用型(約5分で効果発現し、半減期は数時間) 【利点】血管痛がない。 【欠点】呼吸抑制作用がある。 |
| ジアゼパム | セルシン注 | 長時間作用型(半減期は1日〜1日半)。脂溶性。 【利点】MACを低下させるため吸入麻酔薬の量を減らせる。強い抗痙攣作用もある。 【欠点】血管痛を起こすことがある。 |
フェンサイクリジン系
| 作用機序 | NMDA受容体を阻害し、新皮質と視床のみを抑制する。逆に辺縁系と網様体賦活系を亢進させる(解離性麻酔薬)。交感神経系を刺激するため、頻脈・血圧上昇、気管支拡張が起こる。皮膚や粘膜由来の痛み(体性痛)に有効。 |
| 副作用 | 解離性麻酔薬のため成人では幻覚・悪夢を見ることが多い→覚醒時の不快感。 血圧を上昇させるため頭蓋内圧亢進(脳血管拡張作用のため)、眼圧上昇、てんかんの既往(辺縁系・網様体賦活系を亢進させるため)のあるものには禁忌 |
| 一般名 | 先発薬品名 | 特徴 |
| ケタミン | ケタラール注 | 主に麻酔導入に用いる。 【利点】呼吸抑制を起こしにくい。気管支喘息に使える。 【欠点】唾液・気道分泌が亢進する(抗コリン薬の前投薬必要)。 |
ブチロフェノン系
| 一般名 | 先発名 | 特徴 |
| ドロペリドール | ドロレプタン注 | 鎮静作用はハロペリドールの15倍、クロルプロマジンの200倍 |
麻薬性鎮痛薬
その他の麻薬性鎮痛薬はこちらを参照。
| 一般名 | 先発名 | 特徴 |
| ペチジン | ぺチロルファン | 鎮痛・麻酔補助に使用 |
| ドロペリドール +フェンタニル配合 |
タラモナール | 全身麻酔に使用 |
| レミフェンタニル | アルチバ静注 | 超短時間作用型。力価はフェンタニルと同じ。 【利点】作用発現は早く、かつ、組織・血漿中の非特異的エステラーゼによって速やかに代謝されるため蓄積せず作用時間が短い。そのため全身麻酔中に投与量を侵襲に合わせて適宜調節できる。肝腎障害患者も使用可能。 【欠点】グリシンを含有するため静脈内投与のみ(くも膜下腔・硬膜外投与は禁忌!モルヒネやフェンタニルを使用)。徐脈・低血圧が起こりやすいため心機能低下症例では注意。 |
筋弛緩薬
末梢性筋弛緩薬はこちらを参照。
術中出血における輸液・成分輸血療法の適応
出血量に応じて投与製剤を変える。血液製剤の詳細はこちらを、輸液製剤はこちらを参照。
| 出血量(g) | 投与量 | |
| 細胞外液剤 | 300〜800 | 出血量の3〜4倍 |
| 代用血漿剤 | 800〜1600 | 出血量と同量 |
| 濃厚赤血球・全血Alb | 1500以上 | 血漿Alb3g/dL・Hb7g/dLを維持できる量 |
| 血小板濃厚液・新鮮凍結血漿 | 4000以上 | 適宜 |
鎮静薬
中枢性α2作動薬
【作用機序】橋の青斑核にある中枢性α2受容体を刺激して鎮静作用(自然な睡眠に近い)を示す。
| 一般名 | 先発名 | 特徴 |
| デクスメデトミジン | プレセデックス注 | 呼名に反応する。 【利点】鎮痛作用を併せ持ち呼吸抑制は少ない。 |
ベラドンナアルカロイド
| 一般名 | 先発名 | 特徴 |
| スコポラミン | ハイスコ皮下注 | 鎮静作用 |
全身麻酔中のモニター
モニター中のデータ
| パルスオキシメータ | SpO2をリアルタイムで測定 |
| カプノメトリ | 呼気中CO2濃度(ETCO2)を測定 |
| Aライン(IPM) | 血圧をリアルタイムで測定(ART)。採血して血ガス測定可能 |
人工呼吸器のモード
【侵襲的陽圧換気=気管挿管】
PEEP:呼気時に圧力をかけて肺胞を膨らまし肺内シャントを減らす方法
| CMV(A/C) | VC or PC+PEEP | 自発呼吸なし | 設定回数を強制換気し、その回数以上の自発呼吸も強制換気する |
| SIMV | VC or PC+PS+PEEP | 自発呼吸あり | 設定回数だけ強制換気し、その回数以上は自発呼吸を圧補助する |
| CSV(CPAP) | PS+PEEP | 自発呼吸あり | 自発呼吸を圧補助する |
【PEEPの適応】
①気道肺胞間の閉塞(無気肺)、②急性肺水腫(溺水含む)、③肺気腫などの慢性呼吸不全、④ARDS
麻酔科で用いる略語
| 心臓系 | ABP | Ambulatory Blood Pressure | 動脈血圧 |
| ART | Arterial line | Aライン、動脈ライン | |
| CI | Cardiac Index | 心係数 | |
| CCI | continuous cardiac index | 肺動脈カテーテルを用いた持続的心係数 | |
| CO | Cardiac Output | 心拍出量 | |
| CCO | Continuous Cardiac Output | 肺動脈カテーテルを用いた持続的心拍出量 | |
| CVP | Central Venous Pressure | 中心静脈圧 | |
| NIBP | Non-invasive Blood Pressure | カフを巻いて測定する非観血血圧 | |
| PAP | Pulmonary Artery Pressure | 肺動脈圧 | |
| PPV | Pulse Pressure Variation | 脈圧の変化率 | |
| PR | Pulse rate | 脈拍数 | |
| RVEF | Right Ventricular Ejection Fraction | 右室駆出分画(率) | |
| ScvO2 | Central venous Oxygen Saturation | 中心静脈血酸素飽和度(酸素消費量推定) 基準値:70% |
|
| S-G | Swan-Ganz(catheter) | 肺動脈カテーテル | |
| SVRI | Systemic Vascular Resistance Index | 全末梢血管抵抗係数 | |
| SVI | Stroke Volume Index | 一回拍出量係数(一回拍出量÷体表面積) | |
| SVV | Stroke Volume Variation | 一回拍出量変化(呼吸性変動を数値化) 大きいと呼吸による拍出量の変化が大きい |
|
| 呼吸系 | CMV | Controlled Mechanical Ventilation | 持続的強制換気 |
| CSV | Continuous Spontaneous Ventilation | 持続自発換気 | |
| ETCO2 | End Tidal CO2 | 呼吸CO2濃度 | |
| NPPV | Non-invasive Positive Pressure Ventilation | 非侵襲的陽圧換気 | |
| MV | Minutes volume | 分時換気量 | |
| PC | Pressure Control | 従圧式調節換気(気道内圧保たれる) | |
| PEEP | PositiveEnd-expiratory pressure | 呼気終末陽圧 | |
| PIP | Peak Inspiratory Pressure | 吸気時最高気道内圧 | |
| PS(V) | Pressure Support (Ventilation) | 圧補助(換気) | |
| SIMV | Synchronized Intermittent Mandatory Ventilation | 同期的間欠的強制的換気 | |
| TV | Tidal Volume | 一回換気量 | |
| VC | Volume Control | 従量式調節換気(TVが一定に保たれる) | |
| その他 | BIS | Bispectral Index | 麻酔深度・鎮静度を表す指標 40〜60が適切な麻酔深度 |
| ECLA | Extracorporeal Lung Assist | 体外式呼吸補助。V-V ECMOのこと | |
| Epi | Epidural(Catheter) | 硬膜外カテーテル | |
| PCPS | Percutaneous Cardiopulmonary Support device | V-A ECMO(静脈脱血ー動脈送血 膜型人工肺)のこと | |
| RASS | Richmond agitation-sedation scale | 人工呼吸管理下で鎮静深度評価を行うために使用する鎮静スケール | |
| TOF | Train Of Four | 四連反応比刺激(筋弛緩の程度の指標) |
麻酔科の歴史
世界初の全身麻酔薬は、和歌山県出身の華岡青洲が開発した通仙散(1804年に乳癌手術に使用)。



コメント